ملخص سريع: يشمل التحول الرقمي في الرعاية الصحية دمج تقنيات مثل الذكاء الاصطناعي، وإنترنت الأشياء، والسجلات الصحية الإلكترونية، والتطبيب عن بُعد لتحسين نتائج المرضى، ورفع كفاءة العمليات، وخفض التكاليف. تشير الأبحاث إلى أن 75% من مستشفيات الولايات المتحدة تستخدم أنظمة السجلات الصحية الإلكترونية، بينما يستخدم 65% منها أدوات تنبؤية مدعومة بالذكاء الاصطناعي. ويُعدّ كلٌّ من كوادر الرعاية الصحية وجاهزية المؤسسات الصحية عاملين حاسمين لنجاح هذا التحول.
يشهد قطاع الرعاية الصحية منعطفاً حاسماً حيث تلتقي التكنولوجيا برعاية المرضى بطرق غير مسبوقة. وقد ساهمت جائحة كوفيد-19 في تسريع ما كان بالفعل اتجاهاً متنامياً، ألا وهو دمج التقنيات الرقمية في جميع جوانب تقديم الرعاية الصحية.
لكن الأمر المهم هو: أن التحول الرقمي لا يقتصر على تبني أدوات جديدة فحسب، بل يتعلق بإعادة التفكير بشكل جذري في كيفية عمل مؤسسات الرعاية الصحية، وتقديم الرعاية، والتفاعل مع المرضى.
بحسب بحث نُشر في المجلة الدولية للبحوث البيئية والصحة العامة (2023)، تشمل الفوائد الرئيسية للتحول الرقمي زيادة إنتاجية الموظفين، وتحسين كفاءة وفعالية عمليات الوحدات الصحية، وخفض تكاليف التشغيل. وتشير الأبحاث إلى أن 751% من مستشفيات الولايات المتحدة تستخدم أنظمة السجلات الصحية الإلكترونية.
يؤثر هذا التحول على الجميع، بدءًا من مديري الرعاية الصحية ووصولًا إلى الأطباء في الخطوط الأمامية والمرضى أنفسهم. وهو يتسارع بوتيرة متزايدة.
فهم التحول الرقمي في مجال الرعاية الصحية
يشير التحول الرقمي في الرعاية الصحية إلى التكامل الشامل للتقنيات الرقمية في جميع مجالات تقديم الرعاية الصحية، والعمليات التشغيلية، والتفاعل مع المرضى. ولا يقتصر الأمر على رقمنة السجلات أو إضافة بوابة إلكترونية للمرضى.
يشمل هذا التحول كل شيء: سير العمل السريري، والعمليات الإدارية، والتواصل مع المرضى، وتحليلات البيانات، وأطر صنع القرار.
بصراحة، تواجه العديد من مؤسسات الرعاية الصحية صعوبة في هذا الأمر لأنها تتعامل مع التحول الرقمي كمشروع تقني بدلاً من كونه تحولاً تنظيمياً. وتؤكد الأبحاث المنشورة في المجلات الطبية أن تقبّل التكنولوجيا بين العاملين في مجال الرعاية الصحية عنصر أساسي لنجاح التحول الرقمي في قطاع الصحة.
تُقرّ منظمة الصحة العالمية بأنه على الرغم من أن التقنيات الرقمية جزء لا يتجزأ من الحياة اليومية، وأن الابتكار يحدث على نطاق غير مسبوق، إلا أن تطبيقاتها في تحسين صحة السكان لا تزال غير مستغلة إلى حد كبير. فهناك مجال واسع لحلول الصحة الرقمية لم تُفعّل بعد.
لماذا تحتاج نماذج الرعاية الصحية التقليدية إلى التحول؟
لقد تم بناء نماذج الرعاية الصحية التقليدية حول الرعاية العرضية والتفاعلية. كان المرضى يزورون الأطباء عندما يمرضون، وكانت السجلات الطبية موجودة في خزائن الملفات، وكان التنسيق بين مقدمي الخدمات يتم من خلال المكالمات الهاتفية والمستندات المرسلة عبر الفاكس.
لم يعد هذا النموذج فعالاً. لقد تغيرت توقعات المرضى - فهم يتوقعون نفس الراحة الرقمية من الرعاية الصحية التي يحصلون عليها من الخدمات المصرفية والتجزئة والترفيه.
هل يبدو هذا مألوفاً؟ تستمر تكاليف الرعاية الصحية في الارتفاع بينما غالباً ما تتخلف النتائج عن مثيلاتها في الدول المتقدمة الأخرى على الرغم من الإنفاق الهائل. في الولايات المتحدة، يُخصص ما يقارب 901 تريليون دولار من نفقات الرعاية الصحية لعلاج الأمراض والإصابات بدلاً من معالجة العوامل المؤهبة لهذه الأمراض.
يوفر التحول الرقمي مساراً للمضي قدماً من خلال تمكين الرعاية الوقائية، وتحسين التنسيق، وتقليل الأخطاء، وجعل الرعاية الصحية في متناول الجميع.
التقنيات الأساسية التي تقود تحول الرعاية الصحية
تُشكّل العديد من التقنيات الرئيسية أساس التحول الرقمي في مجال الرعاية الصحية. وهذه ليست أدوات منفصلة، بل تعمل معًا لإنشاء أنظمة مترابطة تُحسّن تقديم الرعاية. 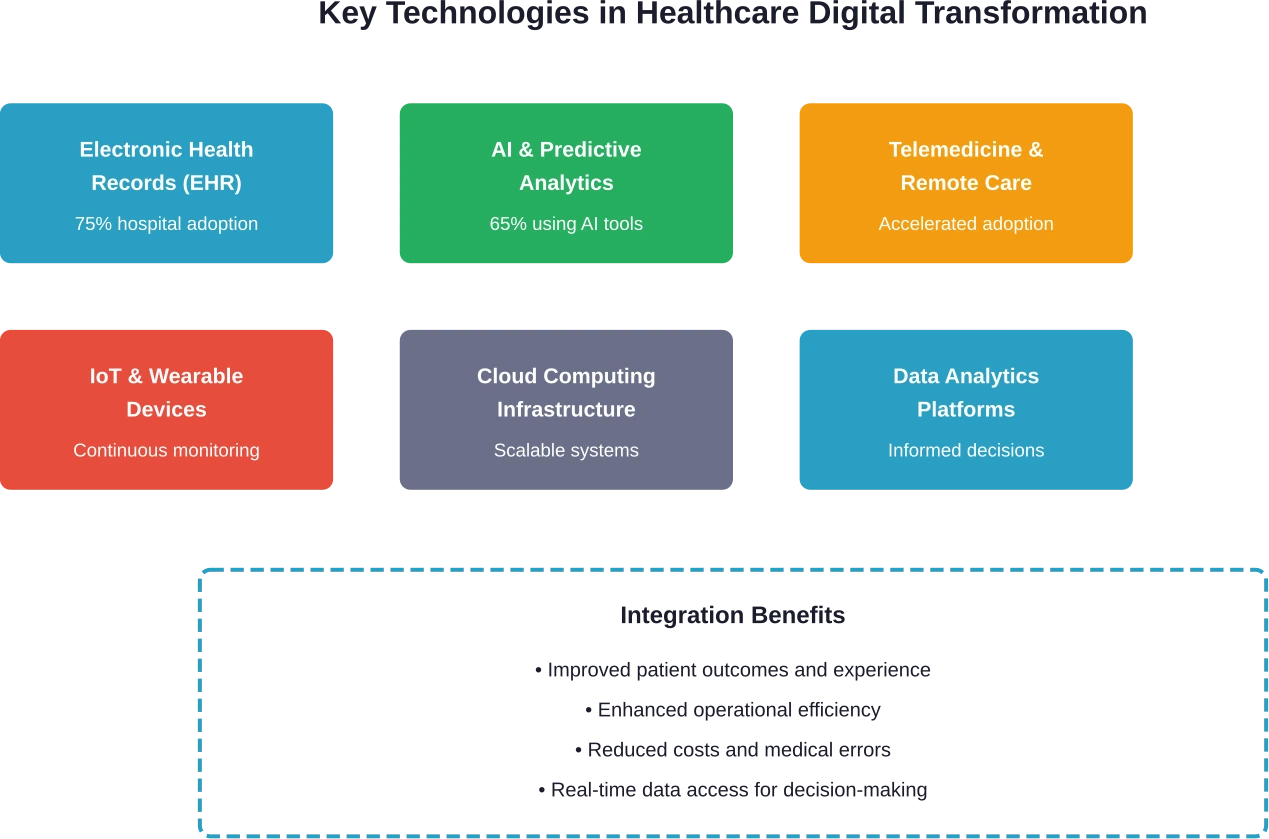
السجلات الصحية الإلكترونية وأنظمة البيانات
تمثل السجلات الصحية الإلكترونية أساس البنية التحتية للرعاية الصحية الرقمية. تعمل هذه الأنظمة على مركزة معلومات المرضى، مما يجعلها متاحة لمقدمي الرعاية الصحية المعتمدين في مختلف المواقع والتخصصات.
تُظهر بيانات الأبحاث الطبية أن 751% من مستشفيات الولايات المتحدة قد طبقت أنظمة الصحة الإلكترونية. وهذا يُعد تقدماً ملحوظاً، لكن جودة التطبيق تتفاوت بشكل كبير.
لا تقتصر وظائف أنظمة السجلات الصحية الإلكترونية على تخزين البيانات فحسب، بل إنها تُمكّن من دعم اتخاذ القرارات السريرية، وأتمتة سير العمل، والحد من تكرار الاختبارات، وتوفير فرص لتحليل البيانات. وعند تطبيقها بشكل صحيح، فإنها تُحسّن تنسيق الرعاية وسلامة المرضى.
لكن مهلاً. يُشير العديد من العاملين في مجال الرعاية الصحية إلى أن أنظمة السجلات الصحية الإلكترونية سيئة التصميم قد تُقلل الإنتاجية وتُسبب الإحباط. ويعتمد قبول التكنولوجيا بشكل كبير على سهولة استخدام النظام والتدريب الكافي.
الذكاء الاصطناعي والتحليلات التنبؤية
يمثل الذكاء الاصطناعي إحدى أكثر التقنيات تحولاً في مجال الرعاية الصحية. ووفقًا لبيانات حديثة من تحليل TierPoint، فإن 651% من المستشفيات الأمريكية تستخدم أدوات تنبؤية مدعومة بالذكاء الاصطناعي مدمجة في أنظمة السجلات الصحية الإلكترونية الخاصة بها.
تُحلل هذه الأدوات بيانات المرضى لتحديد عوامل الخطر، والتنبؤ بالمضاعفات، واقتراح خيارات العلاج، وتحسين تخصيص الموارد. ويمكن لخوارزميات التعلم الآلي اكتشاف أنماط قد يغفل عنها البشر.
تناولت دراسة نُشرت في مجلة "الصحة الرقمية" دمج تقنيات الذكاء الاصطناعي وإنترنت الأشياء في تحويل أنظمة تقديم الرعاية الصحية على مستوى العالم. وتؤكد الدراسة على ضرورة وجود أطر تقييم شاملة لتقييم الأثر التكنولوجي لإنترنت الأشياء على تقديم رعاية صحية مستدامة.
تتراوح تطبيقات الذكاء الاصطناعي من تحليل الصور التشخيصية إلى اكتشاف الأدوية وصولاً إلى التنبؤ بتدهور حالة المريض. وتتيح هذه التقنية رعاية وقائية أكثر تخصيصاً بدلاً من العلاج التفاعلي.
التطبيب عن بعد ومراقبة المرضى عن بعد
أدت جائحة كوفيد-19 إلى تسريع تبني خدمات التطبيب عن بعد بشكل كبير. وتحولت الزيارات الافتراضية من ميزة مريحة إلى خدمة أساسية بين عشية وضحاها.
تجمع مراقبة المرضى عن بُعد بين الطب عن بُعد وأجهزة إنترنت الأشياء لتتبع مؤشرات صحة المريض باستمرار. تراقب الأجهزة القابلة للارتداء معدل ضربات القلب وضغط الدم ومستويات الجلوكوز وغيرها من العلامات الحيوية في الوقت الفعلي.
تُعدّ هذه التقنية ذات قيمة خاصة لإدارة الأمراض المزمنة، والتعافي بعد العمليات الجراحية، ورعاية كبار السن. يتلقى المرضى الرعاية في منازلهم، بينما يحصل الأطباء على تدفقات بيانات مستمرة بدلاً من لقطات متقطعة من زيارات العيادة.
تُبرز الأبحاث المتعلقة بالتحول الرقمي في مجال الصحة أن دمج التكنولوجيا القابلة للارتداء وتكنولوجيا المعلومات والواقع الافتراضي وإنترنت الأشياء قد ساهم بشكل كبير في تحويل أعمال وعمليات الرعاية الصحية.
الحوسبة السحابية وتحديث البنية التحتية
توفر البنية التحتية السحابية قابلية التوسع والمرونة التي تتطلبها أنظمة الرعاية الصحية الحديثة. لا تستطيع الأنظمة التقليدية الموجودة في مراكز البيانات التعامل مع أحجام البيانات ومتطلبات الحوسبة اللازمة للذكاء الاصطناعي والتحليلات والمراقبة الآنية.
تتيح منصات الحوسبة السحابية للمؤسسات الصحية زيادة أو تقليل الموارد بناءً على الطلب، وتنفيذ التطبيقات الجديدة بشكل أسرع، وتحسين قدرات التعافي من الكوارث.
غالباً ما تنشأ مخاوف أمنية مع اعتماد الحوسبة السحابية في مجال الرعاية الصحية، لكن مزودي الخدمات السحابية الرئيسيين يقدمون الآن بنية تحتية متوافقة مع قانون HIPAA مع ضوابط أمنية قوية تتجاوز في كثير من الأحيان ما يمكن أن تنفذه مؤسسات الرعاية الصحية الفردية محلياً.
الفوائد الرئيسية للتحول الرقمي
تسعى مؤسسات الرعاية الصحية إلى التحول الرقمي لأسباب ملموسة، إذ تمتد فوائده لتشمل الجوانب التشغيلية والسريرية والمالية.
أظهرت دراسة أجرتها شركة ديلويت بالتعاون مع معهد سكوتسديل أن 92% من المشاركين في الاستطلاع اعتبروا تحسين تجربة المريض أهم النتائج المرجوة من التحول الرقمي. وهذا يُعدّ إجماعاً شبه كامل على الأولويات.
تحسين نتائج المرضى وتجربتهم
تُتيح الأدوات الرقمية تشخيصات أكثر دقة، وخطط علاجية مُخصصة، وتدخلاً استباقياً قبل تفاقم الحالات. كما يُمكن للمرضى الوصول إلى معلوماتهم الصحية، والتواصل مع مقدمي الرعاية الصحية، وحجز المواعيد، وإدارة الأدوية عبر المنصات الرقمية.
يُحسّن التحوّل من الرعاية العرضية إلى الرعاية المستمرة نتائج إدارة الأمراض المزمنة. كما أن المراقبة عن بُعد تكشف المشاكل مبكراً، مما يقلل من زيارات قسم الطوارئ وحالات دخول المستشفى.
يزداد تفاعل المرضى عندما تتوفر لهم إمكانية الوصول بسهولة إلى بياناتهم الصحية وفرق الرعاية الصحية الخاصة بهم. وعادةً ما يحقق المرضى المتفاعلون نتائج صحية أفضل ويشعرون برضا أكبر.
تحسين الكفاءة التشغيلية
وفقًا للأبحاث المنشورة في المجلات الطبية، تشمل الفوائد الرئيسية زيادة إنتاجية الموظفين وتحسين كفاءة وفعالية عمليات الوحدة الصحية.
تعمل الأنظمة الرقمية على أتمتة المهام الإدارية، وتبسيط سير العمل، والحد من إدخال البيانات المكررة، وتقليل الأخطاء. يقضي الموظفون وقتاً أقل في الأعمال الورقية ووقتاً أطول في رعاية المرضى.
يُسرّع الوصول إلى البيانات في الوقت الفعلي عمليات اتخاذ القرار. وتساعد التحليلات التنبؤية على تحسين التوظيف وإدارة سلسلة التوريد وتخصيص الموارد.
أفادت المنظمات بتحقيق وفورات كبيرة في الوقت في مجالات مثل جدولة المواعيد، والتحقق من التأمين، ومطابقة الأدوية، وتنسيق الرعاية بين الأقسام.
خفض التكاليف وتحسين استخدام الموارد
تشير بيانات البحث إلى أن خفض تكاليف التشغيل يُعدّ من أهم فوائد التحول الرقمي. وتأتي وفورات التكاليف من مصادر متعددة، منها: تقليل الأخطاء، والحد من الاختبارات المكررة، وتحسين استخدام الموارد، وتخفيف الأعباء الإدارية.
تُعدّ الرعاية الوقائية التي تُمكّنها المراقبة عن بُعد وتحليلات البيانات أقل تكلفة بكثير من علاج المضاعفات الحادة. فالتدخل المبكر يمنع تكاليف الرعاية الطارئة الباهظة ودخول المستشفيات.
كما تعمل الأنظمة الرقمية على تقليل متطلبات المساحة المادية لتخزين السجلات، وتقليل هدر الإمدادات من خلال إدارة أفضل للمخزون، وتحسين التوظيف من خلال الجدولة التنبؤية.

خطط لتحول الرعاية الصحية القائم على الذكاء الاصطناعي
غالباً ما يتضمن التحول الرقمي في مجال الرعاية الصحية تحليلات البيانات المتقدمة، والتشخيص المدعوم بالذكاء الاصطناعي، وأتمتة العمليات الإدارية، والأنظمة الذكية التي تعمل على تحسين رعاية المرضى والكفاءة التشغيلية.
العمل مع شريك خبير في مجال الذكاء الاصطناعي مثل متفوقة الذكاء الاصطناعي يمكن أن تساعد مؤسسات الرعاية الصحية في تحديد حالات استخدام الذكاء الاصطناعي العملية، وتقدير تكاليف التنفيذ، وتصميم حلول تتكامل مع الأنظمة السريرية وأنظمة تكنولوجيا المعلومات الحالية مع تلبية المتطلبات التنظيمية.
يقدم فريقهم الدعم لمؤسسات الرعاية الصحية من خلال:
- استراتيجية الذكاء الاصطناعي وتخطيط التحول الرقمي في مجال الرعاية الصحية
- حلول الذكاء الاصطناعي المخصصة لسير العمل الطبي والرعاية الصحية
- التعلم الآلي، وبنية البيانات التحتية، ونشر النماذج
إذا كانت مؤسستك الصحية تخطط لمبادرة التحول الرقمي،, متفوقة الذكاء الاصطناعي يمكن أن تساعد في تصميم وتنفيذ حلول الذكاء الاصطناعي التي تدعم نتائج أفضل للمرضى وعمليات رعاية صحية أكثر كفاءة.
تحديات وعوائق التنفيذ
يبدو التحول الرقمي رائعاً من الناحية النظرية، لكن مؤسسات الرعاية الصحية تواجه عقبات كبيرة في الواقع. إن فهم هذه التحديات أمر ضروري لنجاح التنفيذ.
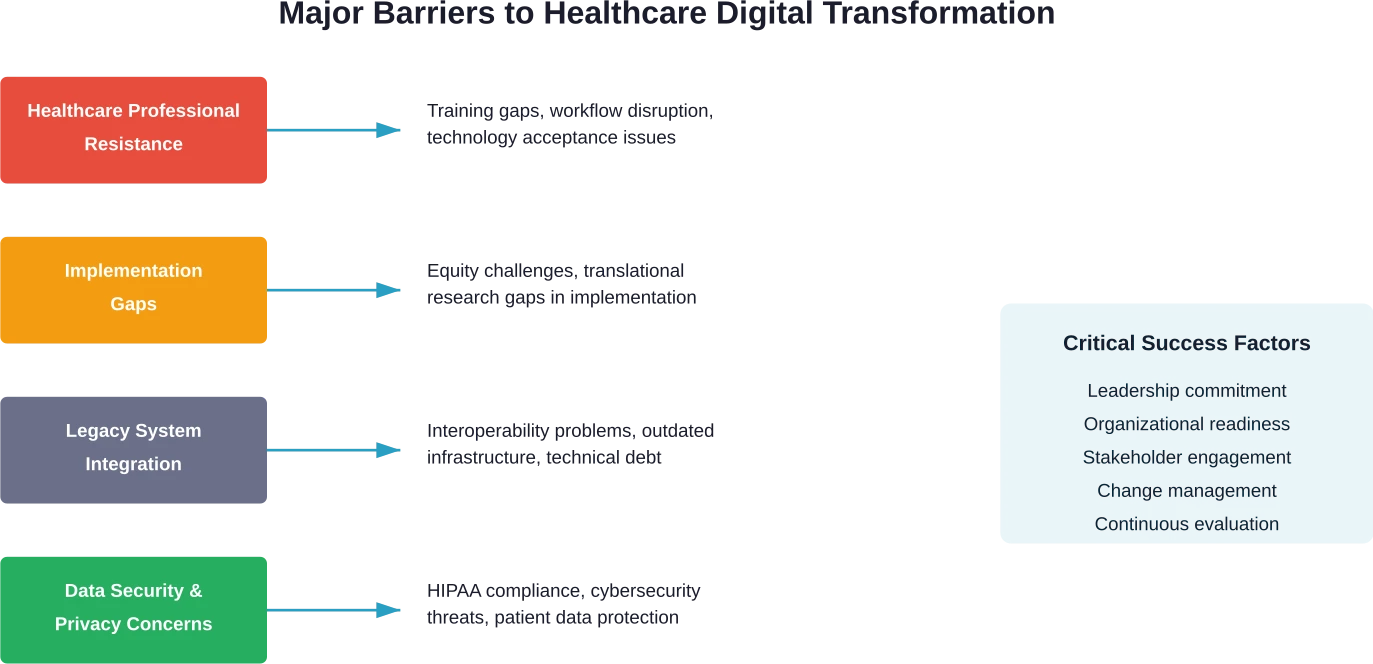
قبول التكنولوجيا ومقاومة الموظفين
تؤكد الأبحاث المنشورة في المجلات الطبية أن العاملين في مجال الرعاية الصحية يمثلون عنصراً أساسياً في التحول الرقمي للرعاية الصحية. ويحدد مدى تقبّل الموظفين للتكنولوجيا نجاح أو فشل هذا التحول.
غالباً ما تنبع مقاومة الموظفين من مخاوف مشروعة: الخوف من أن الأنظمة الجديدة ستعطل سير العمل القائم، أو التدريب غير الكافي، أو التجارب السلبية السابقة مع التكنولوجيا التي تم تنفيذها بشكل سيئ.
قد يخشى الأطباء من أن تُبعدهم الأدوات الرقمية عن مرضاهم، أو أنهم سيقضون وقتاً أطول في التوثيق بدلاً من تقديم الرعاية. هذه المخاوف تستدعي اهتماماً جاداً، لا تجاهلاً.
تُشرك المؤسسات الناجحة موظفيها في الخطوط الأمامية في اختيار التكنولوجيا وتخطيط تطبيقها. كما توفر لهم تدريباً شاملاً ودعماً مستمراً، وليس مجرد جلسة تعريفية لمرة واحدة.
فجوات التنفيذ وتحديات الإنصاف
تشير ورقة بحثية نُشرت في مجلة العلوم السريرية والترجمية، والتي تتناول فجوات التنفيذ في الصحة الرقمية، إلى أن الفجوة الترجمية تعكس تحديات أساسية في كيفية تعامل هذا المجال مع علم تنفيذ ابتكارات الصحة الرقمية.
أدت جائحة كوفيد-19 إلى تسريع بعض جوانب تبني الصحة الرقمية، ولا سيما التطبيب عن بعد. ومع ذلك، كشف هذا التبني السريع أيضاً عن فجوات في المساواة.
لا يتمتع جميع المرضى بإمكانية متساوية للوصول إلى التقنيات الرقمية. قد تفتقر المناطق الريفية إلى بنية تحتية للإنترنت عريض النطاق. وقد لا يمتلك المرضى ذوو الدخل المنخفض هواتف ذكية أو أجهزة كمبيوتر. وقد يواجه المرضى المسنون صعوبة في استخدام الواجهات الرقمية.
قد يؤدي التحول الرقمي إلى إعادة إنتاج أو حتى تضخيم أوجه عدم المساواة القائمة في الرعاية الصحية إذا لم يتناول التنفيذ بشكل صريح إمكانية الوصول والمعرفة الرقمية لجميع فئات المرضى.
مشاكل الأنظمة القديمة والتكامل
تعتمد معظم مؤسسات الرعاية الصحية على مجموعة من الأنظمة القديمة المتراكمة على مدى عقود. وغالبًا ما تعجز هذه الأنظمة عن التواصل فيما بينها بفعالية.
تُؤدي تحديات التكامل إلى خلق جزر بيانات معزولة تُقوّض إمكانية تحقيق سجلات صحية رقمية شاملة. ويُهدر الطاقم الطبي وقته في تسجيل الدخول إلى أنظمة متعددة ونقل المعلومات يدويًا بين المنصات.
يُعدّ استبدال الأنظمة القديمة بالكامل مكلفاً ومحفوفاً بالمخاطر. لذا، يتعين على المؤسسات الموازنة بين التحديث والحفاظ على استمرارية العمليات. وتساعد الحلول المرحلية وحلول البرمجيات الوسيطة في الربط بين الأنظمة القديمة والجديدة.
مخاوف تتعلق بأمن البيانات والخصوصية
تُعدّ بيانات الرعاية الصحية هدفاً رئيسياً للهجمات الإلكترونية. وقد تسببت حوادث برامج الفدية في تعطيل أنظمة المستشفيات، وتأخير رعاية المرضى، وكشف معلومات حساسة.
يتعين على المؤسسات الالتزام بلوائح مثل قانون HIPAA مع تطبيق إجراءات أمن سيبراني قوية. ويتفاقم التحدي مع ازدياد ترابط الأنظمة وانتقال البيانات إلى منصات الحوسبة السحابية.
تعتمد ثقة المرضى على حماية البيانات الفعّالة. فالاختراقات الأمنية البارزة تضر بالسمعة وقد تثني المرضى عن مشاركة المعلومات الضرورية للحصول على رعاية صحية جيدة.
لا يمكن اعتبار الأمن فكرة ثانوية، بل يجب تضمينه في استراتيجية التحول الرقمي منذ البداية.
إطار استراتيجي للتنفيذ الناجح
يقدم بحث نُشر في مجلة BMC Health Services Research توصيات لتعزيز التحول الرقمي في الرعاية الصحية في الممارسة السريرية بناءً على منهجية تطوير توافق دولي.
وجدت الدراسة أن مستوى التوافق الذي يزيد عن 75% (بما في ذلك ردود الموافقة الشديدة والموافقة) كان مطلوبًا للموافقة على التوصيات المتعلقة بالتحول الرقمي للرعاية الصحية.
القيادة والاستعداد التنظيمي
تناولت دراسة نوعية نُشرت في مجلة قيادة الرعاية الصحية العوامل التنظيمية التي تُسهم في تحقيق فوائد التحول الرقمي في مجال الصحة. وتؤكد الدراسة على ضرورة إدخال تحسينات تنظيمية وتغييرات في قدرات النظام للمساعدة في تحقيق هذه الفوائد.
إن التزام القيادة يتجاوز مجرد تخصيص الميزانية. يجب على القادة أن يدعموا التغيير الثقافي، وأن يوصلوا الرؤية بوضوح، وأن يكونوا قدوة في تبني التقنيات الجديدة.
يُحدد تقييم جاهزية المؤسسة الثغرات في البنية التحتية والمهارات والعمليات والثقافة قبل إطلاق المبادرات الكبرى. لا تستطيع المؤسسات تغيير ما لا تفهمه.
وفقًا لتحليل بيانات إعلانات الوظائف من موقع Northeastern Online، فقد شهدت وظائف إدارة الصحة نموًا بنسبة 35.5% من عام 2017 إلى عام 2022. تحتاج مرافق الرعاية الصحية إلى متخصصين ذوي خلفيات تجارية أو إدارية لقيادة مبادرات تحويلية جنبًا إلى جنب مع متخصصي التكنولوجيا.
إشراك أصحاب المصلحة وإدارة التغيير
يتطلب التحول الرقمي الناجح مشاركة جميع أصحاب المصلحة: الأطباء والممرضات والموظفين الإداريين وفرق تكنولوجيا المعلومات والمرضى.
لكل مجموعة احتياجاتها واهتماماتها ووجهات نظرها المختلفة. يجب أن تراعي خطط التنفيذ هذه الآراء المتنوعة بدلاً من فرض نهج واحد يناسب الجميع.
تساعد عمليات إدارة التغيير الأفراد على الانتقال من الوضع الحالي إلى الوضع المستقبلي. وتُعدّ الاتصالات والتدريب وأنظمة الدعم وآليات التغذية الراجعة عناصر أساسية في هذا الصدد.
غالباً ما تفشل المؤسسات التي تتعامل مع التحول الرقمي كمشروع تقني بحت، بينما تنجح تلك التي تدرك أنه تغيير تنظيمي يشمل الأفراد والعمليات والثقافة إلى جانب التكنولوجيا.
التنفيذ المرحلي والتقييم المستمر
إن محاولة تغيير كل شيء دفعة واحدة وصفة للفشل. أما اتباع نهج تدريجي فيتيح للمؤسسات التعلم والتكيف واكتساب الزخم.
إن البدء بمشاريع تجريبية في أقسام محددة أو باستخدام تقنيات معينة يوفر دروساً قيّمة دون إحداث اضطراب على مستوى المؤسسة بأكملها.
يقيس التقييم المستمر ما إذا كان التحول الرقمي يحقق النتائج المرجوة. هل تتحسن نتائج المرضى؟ هل تزداد الكفاءة؟ ما المشكلات التي ظهرت؟
نجحت المنظمات التي تستخدم أطر عمل مثل إطار عمل بالدريج للتميز في توجيه التحولات الصحية الرقمية من خلال التقييم والتحسين المنهجيين، حيث تم تطبيق البرنامج لأكثر من 20 عامًا.
تطبيقات وحالات استخدام واقعية
يتجلى التحول الرقمي بشكل مختلف في مختلف قطاعات الرعاية الصحية. ويساعد النظر إلى تطبيقات محددة على توضيح شكل هذا التحول في الواقع العملي.
| مجال التطبيق | التقنيات الرقمية المستخدمة | الفوائد الرئيسية | اعتبارات التنفيذ |
|---|---|---|---|
| إدارة الأمراض المزمنة | المراقبة عن بُعد، والأجهزة القابلة للارتداء، والطب عن بُعد، وتحليلات الذكاء الاصطناعي | انخفاض حالات دخول المستشفى، وتحسين النتائج، وتمكين المرضى | مشاركة المرضى، وتكامل البيانات، وسير عمل الأطباء |
| عمليات قسم الطوارئ | التحليلات التنبؤية، ولوحات المعلومات في الوقت الفعلي، والفرز الآلي | تقليل أوقات الانتظار، وتحسين التوظيف، وتخصيص أفضل للموارد | تكامل الأنظمة، وتدريب الموظفين، وإعادة تصميم العمليات |
| الخدمات الجراحية | الجراحة الروبوتية، والتصوير بالذكاء الاصطناعي، وتكامل غرف العمليات الرقمية | الدقة، وتقليل المضاعفات، والتعافي الأسرع | تكاليف عالية، تدريب متخصص، دعم فني |
| صحة السكان | تحليلات البيانات الضخمة، وتصنيف المخاطر، وأتمتة التواصل | الرعاية الوقائية، والتدخلات الموجهة، وخفض التكاليف | جودة البيانات، قابلية التشغيل البيني، حماية الخصوصية |
| البحوث السريرية | جمع البيانات الإلكترونية، وتحليل الذكاء الاصطناعي، والتجارب الافتراضية | تسجيل أسرع، أدلة من الواقع، تكاليف مخفضة | الامتثال التنظيمي، ومعايير البيانات، ومشاركة المشاركين |
إدارة الأمراض المزمنة والرعاية عن بعد
تُشكّل الأمراض المزمنة، مثل السكري وأمراض القلب وارتفاع ضغط الدم، الجزء الأكبر من تكاليف الرعاية الصحية. وتُمكّن الأدوات الرقمية من المراقبة والإدارة المستمرة بين زيارات العيادة.
يستخدم المرضى أجهزة متصلة لتتبع مستويات الجلوكوز وضغط الدم والوزن والنشاط. وتتدفق البيانات تلقائيًا إلى فرق الرعاية التي يمكنها التدخل عند ظهور اتجاهات مثيرة للقلق.
يساهم هذا النهج في تجنب المضاعفات التي تؤدي إلى زيارات قسم الطوارئ ودخول المستشفى. ويشعر المرضى بمزيد من الدعم والمشاركة في رعايتهم الصحية.
التحليلات التنبؤية لإدارة الموارد
تستخدم المستشفيات التحليلات التنبؤية للتنبؤ بأعداد المرضى، وتحديد المرضى المعرضين لخطر المضاعفات، وتحسين تخصيص الموارد.
تتنبأ نماذج الذكاء الاصطناعي بالمرضى الذين من المحتمل أن تتدهور حالتهم، والزيارات المحتملة لقسم الطوارئ التي قد تتصاعد، وأين ستظهر قيود الطاقة الاستيعابية.
تتيح هذه الرؤى إجراء تعديلات استباقية على التوظيف، والتدخلات المبكرة، والاستخدام الأمثل للموارد باهظة الثمن مثل أسرّة العناية المركزة وغرف العمليات الجراحية.
تقديم خدمات التطبيب عن بعد والرعاية الافتراضية
تطورت الزيارات الافتراضية من مكالمات الفيديو الأساسية إلى منصات رعاية شاملة تدمج الجدولة والتوثيق والوصفات الطبية والمتابعة.
تصل الاستشارات المتخصصة إلى المناطق الريفية التي تفتقر إلى الأخصائيين المحليين. وتُوسّع خدمات الصحة النفسية نطاق الوصول للمرضى الذين يواجهون صعوبات في الحصول على مواعيد حضورية.
تجمع النماذج الهجينة بين الرعاية الافتراضية والرعاية المباشرة بناءً على احتياجات المريض وتفضيلاته. هذه المرونة تُحسّن الوصول إلى الرعاية مع الحفاظ على جودتها.
الاتجاهات المستقبلية والتقنيات الناشئة
يستمر التحول الرقمي في مجال الرعاية الصحية بالتطور بوتيرة متسارعة. وستشكل عدة اتجاهات ناشئة المرحلة التالية من التغيير.
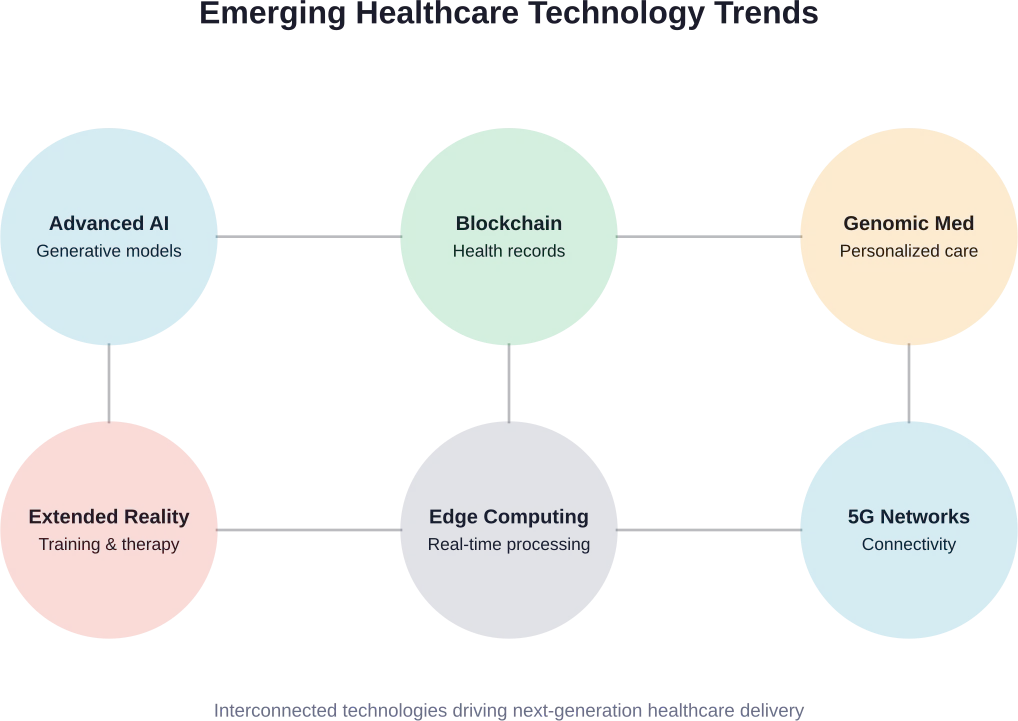
تطبيقات الذكاء الاصطناعي المتقدمة والتعلم الآلي
تتطور قدرات الذكاء الاصطناعي بسرعة متزايدة. ويمكن لنماذج الذكاء الاصطناعي التوليدية الآن أن تساعد في التوثيق السريري، ومواد تثقيف المرضى، وتخطيط العلاج.
أصبحت خوارزميات التعلم الآلي أكثر تطوراً في تحليل الصور الطبية، والتنبؤ بتطور المرض، وتحديد بروتوكولات العلاج المثلى لكل مريض على حدة.
إن دمج الذكاء الاصطناعي مع البيانات الجينومية يتيح الطب الشخصي الحقيقي القائم على الملفات الجينية الفردية وعوامل نمط الحياة والتعرضات البيئية.
تقنية البلوك تشين لسجلات الصحة وأمن البيانات
توفر تقنية البلوك تشين حلولاً محتملة لتبادل المعلومات الصحية، وأمن البيانات، وتحكم المرضى في سجلاتهم الطبية.
يمكن للأنظمة اللامركزية أن تُمكّن المرضى من منح وصول مؤقت إلى بياناتهم الصحية عبر مختلف مقدمي الخدمات مع الحفاظ على سجل تدقيق كامل.
لا تزال هناك تحديات في التنفيذ تتعلق بقابلية التوسع ومعايير التشغيل البيني والأطر التنظيمية، لكن المشاريع التجريبية تبشر بالخير.
الواقع الممتد في التدريب والعلاج الطبي
تتوسع تطبيقات الواقع الافتراضي والواقع المعزز في التعليم الطبي، والتخطيط الجراحي، وإدارة الألم، وعلاج الصحة العقلية.
يستطيع الجراحون التدرب على العمليات الجراحية المعقدة في بيئات الواقع الافتراضي. ويمكن للمرضى استخدام الواقع الافتراضي لتشتيت انتباههم أثناء العمليات الجراحية المؤلمة أو كجزء من برامج إعادة التأهيل البدني.
يمكن للواقع المعزز أن يضيف معلومات رقمية إلى البيئات المادية، مما يساعد الجراحين أثناء العمليات أو يساعد الممرضات في تحديد مواقع الأوردة لوضع الحقن الوريدي.
بناء ثقافة الرعاية الصحية الرقمية أولاً
لا تُحدث التكنولوجيا وحدها تحولاً جذرياً. فالثقافة التنظيمية هي التي تحدد ما إذا كانت الأدوات الرقمية تحقق قيمتها المرجوة.
تطوير الكفاءات الرقمية
يحتاج العاملون في مجال الرعاية الصحية إلى مهارات جديدة للعمل بفعالية في البيئات الرقمية. وتُعدّ المعرفة الرقمية، وتفسير البيانات، واستكشاف أخطاء التكنولوجيا وإصلاحها من الكفاءات الأساسية.
يجب على المنظمات الاستثمار في برامج تدريبية تتجاوز التشغيل الأساسي للنظام لتطوير التفكير الاستراتيجي حول كيفية تحسين الأدوات الرقمية لتقديم الرعاية.
وفقًا للأبحاث المتعلقة بالعوامل التنظيمية التي تقود التحول الرقمي في مجال الصحة، فإن التغييرات في قدرات النظام ومهارات الإدارة مطلوبة لتحقيق فوائد التحول.
مشاركة المرضى ومحو الأمية الصحية الرقمية
يتطلب التحول الرقمي مرضى متفاعلين يشاركون بنشاط في رعايتهم باستخدام الأدوات الرقمية.
لا يمتلك جميع المرضى نفس القدر من المعرفة الرقمية في مجال الصحة. تساعد البرامج التعليمية والواجهات سهلة الاستخدام وموارد الدعم المرضى على الشعور بالراحة عند استخدام بوابات المرضى ومنصات التطبيب عن بعد وأجهزة المراقبة عن بعد.
ينبغي على المنظمات تصميم الخدمات الرقمية مع مراعاة تنوع فئات المرضى، وضمان إمكانية الوصول للأشخاص ذوي الإعاقة، أو ذوي الكفاءة المحدودة في اللغة الإنجليزية، أو ذوي المعرفة الرقمية المنخفضة.
تعزيز الابتكار والتجريب
تُركز مؤسسات الرعاية الصحية تقليدياً على التوحيد القياسي وتخفيف المخاطر. ويتطلب التحول الرقمي تحقيق التوازن بين هذه القيم المهمة ومنح مساحة للابتكار.
إن إنشاء مختبرات الابتكار والبرامج التجريبية والشراكات مع شركات التكنولوجيا يسمح بإجراء التجارب دون تعطيل العمليات الأساسية.
التعلم من النجاحات والإخفاقات على حد سواء يُسرّع التقدم. أما المنظمات التي تُعاقب على الفشل فتُثبّط التجريب الضروري للابتكار.
قياس النجاح والعائد على الاستثمار
تحتاج المؤسسات إلى مقاييس واضحة لتقييم ما إذا كان التحول الرقمي يحقق الفوائد المتوقعة.
| فئة القياس | المؤشرات الرئيسية | مصادر البيانات |
|---|---|---|
| النتائج السريرية | معدلات إعادة الإدخال، ومعدلات المضاعفات، ومعدلات الوفيات، ومؤشرات سلامة المرضى | أنظمة السجلات الصحية الإلكترونية، وسجلات الجودة، وسجلات المرضى |
| تجربة المريض | درجات الرضا، صافي نقاط الترويج، مقاييس الوصول، مستويات التفاعل | استطلاعات رأي المرضى، وتحليلات البوابة الإلكترونية، وبيانات المواعيد |
| كفاءة العملية | مدة الإقامة، أوقات الإنجاز، إنتاجية الموظفين، استخدام الموارد | أنظمة التشغيل، منصات الجدولة، دراسات الوقت |
| الأداء المالي | تكلفة الحالة الواحدة، ومؤشرات دورة الإيرادات، وتكاليف التوريد، وتكاليف التوظيف | الأنظمة المالية، منصات الفوترة، تقارير الميزانية |
| رضا الموظفين | درجات التفاعل، ومعدلات دوران الموظفين، وتقييمات سهولة استخدام النظام | استطلاعات رأي الموظفين، وأنظمة الموارد البشرية، واختبارات سهولة الاستخدام |
مقاييس الجودة السريرية وسلامة المرضى
يُعدّ تحسّن نتائج المرضى المقياس الأمثل لتحوّل الرعاية الصحية. ويُظهر تتبّع مؤشرات الجودة السريرية قبل وبعد تطبيق التقنيات الرقمية أثرها.
تشمل المقاييس ذات الصلة معدلات المضاعفات، ومعدلات العدوى المكتسبة في المستشفى، وأخطاء الأدوية، والسقوط، والنتائج الخاصة بكل حالة.
ينبغي أن تُسهم الأدوات الرقمية في تقليل الأخطاء وتحسين الالتزام بالبروتوكولات القائمة على الأدلة. وإذا لم تتحسن مؤشرات الجودة، فإن التنفيذ يحتاج إلى إعادة تقييم.
المؤشرات المالية والتشغيلية
تقوم المؤسسات بتتبع العائد على الاستثمار من خلال مكاسب الكفاءة التشغيلية وتخفيض التكاليف.
يساهم كل من تقليل مدة الإقامة، وتقليل عدد الاختبارات المكررة، وتحسين التوظيف، وتقليل هدر الإمدادات في تحقيق فوائد مالية.
يتطلب التحول الرقمي استثماراً أولياً كبيراً. وينبغي أن تشمل حسابات العائد على الاستثمار كلاً من وفورات التكاليف المباشرة والقيمة الناتجة عن تحسين النتائج ورضا المرضى.
معدلات تبني التكنولوجيا واستخدامها
حتى أفضل التقنيات لا تُحقق أي فائدة إن لم يستخدمها الناس. ويُساعد تتبع معدلات استخدامها بين الموظفين والمرضى على تحديد احتياجات التدريب ومشاكل سهولة الاستخدام.
تُظهر مقاييس الاستخدام لبوابات المرضى ومنصات التطبيب عن بعد وأدوات دعم القرار السريري ما إذا كانت الخدمات الرقمية تصل إلى المستخدمين المستهدفين.
انخفاض معدلات التبني يشير إلى وجود مشاكل تحتاج إلى معالجة - سواء كانت متعلقة بالتصميم أو التدريب أو التواصل أو عرض القيمة نفسه.
الاعتبارات التنظيمية واعتبارات الامتثال
يعمل قطاع الرعاية الصحية في بيئة تخضع لرقابة صارمة. لذا، يجب أن يراعي التحول الرقمي متطلبات الامتثال منذ البداية.
متطلبات قانون HIPAA وحماية البيانات
يجب على أي نظام يقوم بتخزين أو نقل أو معالجة المعلومات الصحية المحمية أن يلتزم بقواعد الأمن والخصوصية الخاصة بقانون HIPAA.
يتعين على المؤسسات تطبيق إجراءات الحماية التقنية والسياسات الإدارية وتدابير الأمن المادي. كما يُشترط وجود اتفاقيات مع شركاء الأعمال للموردين الذين يتعاملون مع البيانات الصحية.
ينبغي إجراء تقييمات أثر الخصوصية قبل تطبيق الأنظمة الرقمية الجديدة لتحديد المخاطر والتخفيف من حدتها.
معايير قابلية التشغيل البيني وتبادل البيانات
تتطلب اللوائح بشكل متزايد من مؤسسات الرعاية الصحية دعم قابلية نقل البيانات ووصول المرضى إلى المعلومات الصحية.
تُمكّن معايير مثل HL7 FHIR من تبادل البيانات بين الأنظمة المختلفة. ويتعين على المؤسسات تطبيق واجهات برمجة التطبيقات (APIs) التي تسمح للمرضى بالوصول إلى بياناتهم من خلال تطبيقات خارجية.
لا يزال تحقيق قابلية التشغيل البيني الحقيقية يمثل تحدياً رغم المتطلبات التنظيمية. فالمعايير التقنية ونماذج الأعمال والمخاوف التنافسية كلها عوامل تخلق احتكاكاً.
التحقق السريري وإشراف إدارة الغذاء والدواء
قد تُعتبر الأدوات الصحية الرقمية التي تشخص الأمراض أو تعالجها أو تمنعها أجهزة طبية خاضعة لتنظيم إدارة الغذاء والدواء الأمريكية.
يجب على المؤسسات أن تفهم الأدوات الرقمية التي تتطلب موافقة الجهات التنظيمية وأن تتأكد من حصول البائعين على الموافقات اللازمة.
تُثبت الدراسات السريرية أن الأدوات الرقمية تؤدي وظيفتها كما هو مُخطط لها وتُحسّن النتائج. وتختلف متطلبات الأدلة بناءً على مستوى المخاطر والاستخدام المقصود.
الأسئلة الشائعة
ما هو التحول الرقمي في مجال الرعاية الصحية؟
التحول الرقمي في الرعاية الصحية هو دمج شامل للتقنيات الرقمية في جميع جوانب تقديم الرعاية الصحية، والعمليات التشغيلية، والتفاعل مع المرضى. وهو يتجاوز مجرد رقمنة السجلات ليشمل إعادة النظر جذرياً في كيفية عمل المؤسسات، وتقديم الرعاية، والتفاعل مع المرضى. وتشمل التقنيات الرئيسية السجلات الصحية الإلكترونية، والذكاء الاصطناعي، والطب عن بُعد، وأجهزة إنترنت الأشياء، والحوسبة السحابية، ومنصات تحليل البيانات، التي تعمل جميعها معاً لتحسين النتائج ورفع الكفاءة.
كم تبلغ تكلفة التحول الرقمي للمؤسسات الصحية؟
تختلف التكاليف اختلافًا كبيرًا بناءً على حجم المؤسسة، والبنية التحتية الحالية، ونطاق التحول، والتقنيات المختارة. قد تستثمر أنظمة المستشفيات الكبيرة عشرات الملايين في تطبيقات السجلات الصحية الإلكترونية الشاملة، بينما قد تبدأ العيادات الصغيرة بمنصات طبية عن بُعد متواضعة بتكلفة آلاف الدولارات. ينبغي للمؤسسات التركيز على مناهج مرحلية تُظهر عائدًا على الاستثمار قبل زيادة الاستثمار. تحقق من الموردين لمعرفة الأسعار الحالية، حيث تتغير التكاليف باستمرار بناءً على حجم المؤسسة ومتطلباتها.
ما هي أكبر العوائق التي تحول دون التحول الرقمي في مجال الرعاية الصحية؟
تشمل العوائق الرئيسية مقاومة الموظفين ومشاكل تقبّل التكنولوجيا، وفجوات التنفيذ التي تُؤدي إلى تحديات تتعلق بالإنصاف، ومشاكل تكامل الأنظمة القديمة، ومخاوف أمن البيانات والخصوصية، وعدم كفاية التدريب ومحو الأمية الرقمية، وضعف التزام القيادة، وتحدي الموازنة بين الابتكار والامتثال التنظيمي. تُشير الأبحاث إلى أن مشاركة العاملين في مجال الرعاية الصحية هي العامل الأكثر أهمية، فالتكنولوجيا تفشل دون تبني المستخدمين لها.
كم من الوقت يستغرق التحول الرقمي في مجال الرعاية الصحية؟
التحول الرقمي رحلة مستمرة وليست وجهة محددة بجدول زمني ثابت. تستغرق عمليات تطبيق أنظمة السجلات الصحية الإلكترونية الرئيسية عادةً من 18 إلى 36 شهرًا من الاختيار إلى التطبيق الكامل. مع ذلك، قد يستغرق التحول المؤسسي الشامل، الذي يشمل تغيير الثقافة وإعادة تصميم العمليات وتطبيق تقنيات متعددة، من 5 إلى 10 سنوات. تحقق المؤسسات أفضل النتائج من خلال اتباع مناهج مرحلية تُحقق قيمة تدريجية مع بناء رؤية طويلة الأجل.
كيف يُحسّن التحول الرقمي نتائج المرضى؟
يُحسّن التحول الرقمي النتائج عبر آليات متعددة: فالتشخيص المدعوم بالذكاء الاصطناعي يكشف الأمراض مبكراً وبدقة أكبر، والمراقبة عن بُعد تُمكّن من التدخل الاستباقي قبل تدهور الحالات، ودعم اتخاذ القرارات السريرية يُقلل الأخطاء ويُحسّن الالتزام بالبروتوكولات القائمة على الأدلة، ومنصات تنسيق الرعاية تُحسّن التواصل بين مقدمي الرعاية، وتحليلات البيانات تُحدد المرضى الأكثر عرضة للخطر لتلقي التدخلات المُستهدفة. تُشير الأبحاث إلى أن هذه التقنيات مجتمعةً تُقلل المضاعفات وحالات دخول المستشفى والوفيات عند تطبيقها بفعالية.
ما هو دور الذكاء الاصطناعي في التحول الرقمي للرعاية الصحية؟
يؤدي الذكاء الاصطناعي وظائف حيوية متعددة في تحويل الرعاية الصحية. فبحسب بيانات حديثة من تحليل TierPoint، يستخدم 651% من مستشفيات الولايات المتحدة أدوات تنبؤية مدعومة بالذكاء الاصطناعي مدمجة في أنظمة السجلات الصحية الإلكترونية. وتشمل تطبيقاته تحليل الصور الطبية للتشخيص، والتنبؤ بتدهور حالة المريض أو خطر إعادة دخوله المستشفى، وتحسين خطط العلاج بناءً على خصائص المريض، وأتمتة المهام الإدارية، واكتشاف الأنماط في مجموعات البيانات الضخمة التي تُسهم في وضع استراتيجيات صحة السكان. ويُمكّن الذكاء الاصطناعي من تقديم رعاية وقائية أكثر تخصيصًا بدلًا من العلاج التفاعلي.
كيف يمكن للعيادات الصحية الصغيرة تطبيق التحول الرقمي؟
ينبغي للعيادات الصغيرة البدء بمبادرات فعّالة وقابلة للتنفيذ بدلاً من محاولة إحداث تحوّل شامل دفعة واحدة. قد تشمل الأولويات تطبيق نظام سجلات صحية إلكترونية قائم على الحوسبة السحابية في حال استمرار استخدام السجلات الورقية، وإضافة بوابة إلكترونية للمرضى لحجز المواعيد والتواصل، ودمج إمكانيات التطبيب عن بُعد للزيارات المناسبة، واستخدام برامج إدارة العيادات لأتمتة سير العمل الإداري. يقدم العديد من الموردين حلولاً ميسورة التكلفة وقابلة للتطوير مصممة خصيصاً للعيادات الصغيرة. ركّز على التقنيات التي تعالج بشكل مباشر أكبر التحديات التي تواجه العيادة وتُظهر قيمة واضحة قبل التوسع.
المضي قدماً في مجال الرعاية الصحية الرقمية
يمثل التحول الرقمي فرصة هائلة وتحدياً كبيراً في آن واحد لمؤسسات الرعاية الصحية. والدليل واضح: فالتطبيق السليم للتقنيات الرقمية يُحسّن نتائج المرضى، ويعزز الكفاءة التشغيلية، ويقلل التكاليف.
لكن التكنولوجيا وحدها لا تُحدث التحول. فالنجاح يتطلب التزاماً قيادياً، واستعداداً تنظيمياً، وإشراكاً لأصحاب المصلحة، وتغييراً ثقافياً، وتقييماً مستمراً.
لن تتوقف وتيرة الابتكار التكنولوجي عن التسارع. وستكون مؤسسات الرعاية الصحية التي تطور قدراتها الرقمية، وتعزز ثقافة الابتكار، وتبني خبرات التحول، في أفضل وضع لتقديم رعاية عالية الجودة ومتاحة وبأسعار معقولة في عالم رقمي متزايد.
إن السؤال ليس ما إذا كان ينبغي السعي وراء التحول الرقمي، بل كيفية القيام بذلك بفعالية مع الحفاظ على التركيز على الهدف النهائي: تحسين النتائج الصحية للمرضى والمجتمعات التي تخدمها منظمات الرعاية الصحية.
ينبغي على المؤسسات التي تبدأ رحلة التحول الرقمي أن تبدأ بتقييم واضح للوضع الحالي، وأهداف محددة مرتبطة بنتائج المرضى والنتائج التشغيلية، وإشراك أصحاب المصلحة على جميع المستويات، وخطط تنفيذ مرحلية تبني الزخم، وأنظمة قياس تتبع التقدم وتوضح التعديلات.
إن رحلة التحول معقدة، لكن الوجهة - نظام رعاية صحية أكثر فعالية وكفاءة وإنصافًا - تجعل الجهد جديرًا بالاهتمام.
