Résumé rapide : La transformation numérique du secteur de la santé implique l'intégration de technologies telles que l'IA, l'IoT, les dossiers médicaux électroniques et la télémédecine afin d'améliorer la prise en charge des patients, l'efficacité opérationnelle et de réduire les coûts. Selon les études, 75 % des hôpitaux américains utilisent des systèmes de dossiers médicaux électroniques, tandis que 65 % d'entre eux ont recours à des outils prédictifs basés sur l'IA. La préparation des professionnels de santé et des établissements est essentielle à la réussite de cette transformation.
Le secteur de la santé se trouve à un tournant décisif où la technologie et les soins aux patients se conjuguent de manière inédite. La pandémie de COVID-19 a accéléré une tendance déjà bien amorcée : l’intégration des technologies numériques dans tous les aspects de la prestation des soins.
Mais voilà le point essentiel : la transformation numérique ne se résume pas à l’adoption de nouveaux outils. Il s’agit de repenser fondamentalement le fonctionnement des organisations de santé, la manière dont elles dispensent les soins et interagissent avec les patients.
D'après une étude publiée dans l'International Journal of Environmental Research and Public Health (2023), les principaux avantages de la transformation numérique sont l'augmentation de la productivité des employés, l'amélioration de l'efficience et de l'efficacité des opérations des unités de soins, ainsi que la réduction des coûts d'exploitation. Cette étude indique que 751 millions d'hôpitaux américains utilisent des systèmes de dossiers médicaux électroniques.
Ce changement touche tout le monde, des administrateurs de la santé aux cliniciens de première ligne, en passant par les patients eux-mêmes. Et il ne fait que s'accélérer.
Comprendre la transformation numérique dans le secteur de la santé
La transformation numérique dans le secteur de la santé désigne l'intégration complète des technologies numériques dans tous les aspects de la prestation de soins, des opérations et de l'engagement des patients. Il ne s'agit pas simplement de numériser les dossiers ou d'ajouter un portail patient.
Cette transformation touche tous les aspects : les flux de travail cliniques, les processus administratifs, la communication avec les patients, l'analyse des données et les cadres de prise de décision.
Soyons francs : de nombreux établissements de santé peinent à relever ce défi car ils perçoivent la transformation numérique comme un simple projet informatique plutôt que comme un changement organisationnel. Des études publiées dans des revues médicales soulignent que l’acceptation des technologies par les professionnels de santé est un élément fondamental pour la réussite de la transformation numérique dans le secteur de la santé.
L’Organisation mondiale de la Santé reconnaît que, si les technologies numériques font partie intégrante de la vie quotidienne et que l’innovation se produit à une échelle sans précédent, leur application à l’amélioration de la santé des populations reste largement inexploitée. Le potentiel des solutions de santé numérique est immense et n’a pas encore été concrétisé.
Pourquoi les modèles de soins de santé traditionnels doivent être transformés
Les modèles de soins de santé traditionnels étaient axés sur des soins épisodiques et réactifs. Les patients consultaient un médecin lorsqu'ils étaient malades, les dossiers médicaux étaient rangés dans des classeurs et la coordination entre les prestataires se faisait par téléphone et par fax.
Ce modèle ne fonctionne plus. Les attentes des patients ont changé : ils attendent des soins de santé la même facilité d’accès aux services numériques que celle dont ils bénéficient dans les secteurs bancaire, du commerce de détail et des loisirs.
Cela vous semble familier ? Les coûts des soins de santé continuent d’augmenter tandis que les résultats sont souvent inférieurs à ceux des autres pays développés, malgré des dépenses considérables. Aux États-Unis, environ 901 000 milliards de dollars des dépenses de santé sont consacrés au traitement des maladies et des blessures plutôt qu’à la prise en charge des facteurs prédisposants à ces maladies.
La transformation numérique offre une voie à suivre en permettant la prévention, en améliorant la coordination, en réduisant les erreurs et en rendant les soins de santé plus accessibles.
Les technologies clés au service de la transformation du secteur de la santé
Plusieurs technologies clés constituent le socle de la transformation numérique dans le secteur de la santé. Il ne s'agit pas d'outils isolés ; ils fonctionnent de concert pour créer des systèmes interconnectés qui améliorent la prestation des soins. 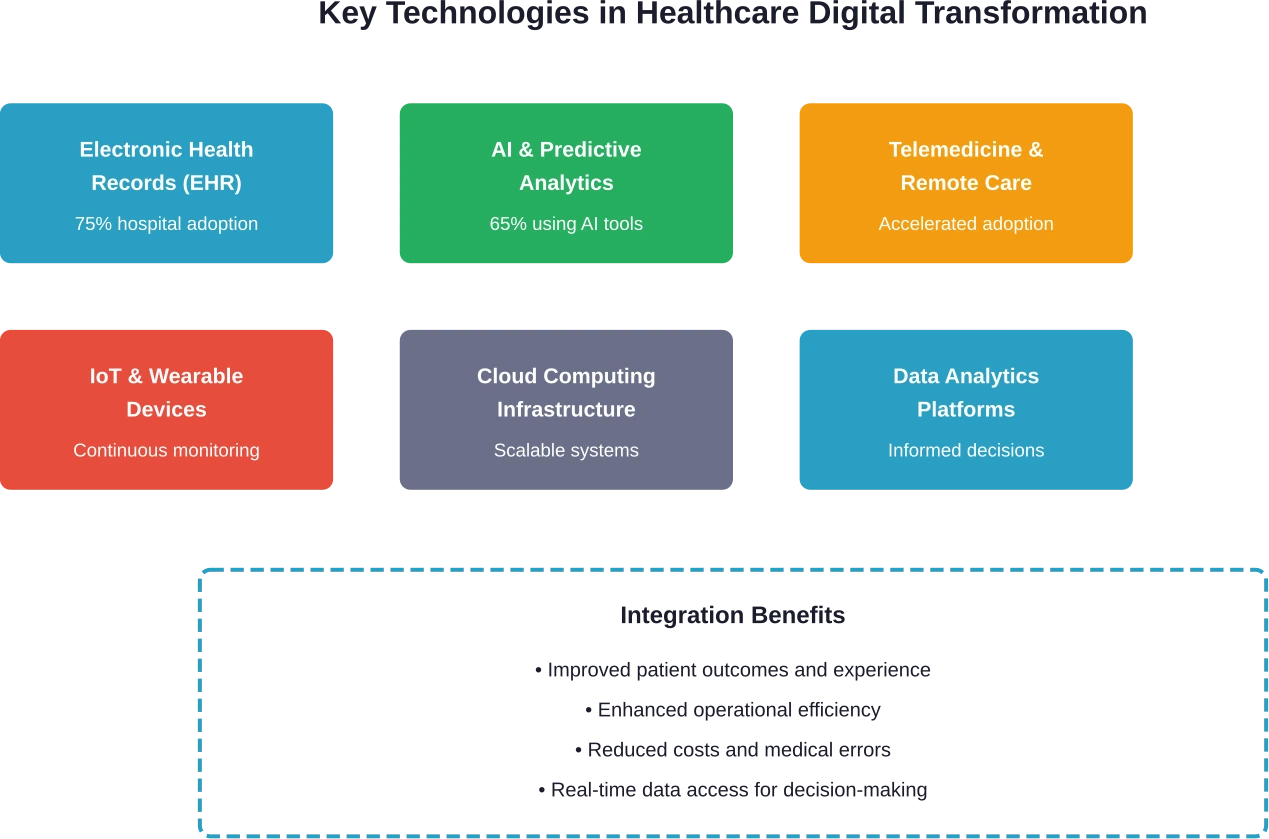
Systèmes de dossiers et de données de santé électroniques
Les dossiers médicaux électroniques constituent le socle de l'infrastructure numérique des soins de santé. Ces systèmes centralisent les informations des patients, les rendant accessibles aux professionnels de santé autorisés, quel que soit leur lieu d'exercice ou leur spécialité.
Les données issues de la recherche médicale montrent que 751 000 hôpitaux américains ont mis en place des systèmes de santé électroniques. Il s'agit d'un progrès significatif, mais la qualité de cette mise en œuvre est très variable.
Les systèmes de dossiers médicaux électroniques (DME) ne se contentent pas de stocker des données : ils facilitent la prise de décision clinique, automatisent les flux de travail, réduisent les examens redondants et offrent des possibilités d’analyse des données. Correctement mis en œuvre, ils améliorent la coordination des soins et la sécurité des patients.
Mais attention ! De nombreux professionnels de santé signalent que des systèmes de dossiers médicaux électroniques mal conçus peuvent en réalité diminuer la productivité et engendrer de la frustration. L’adoption de la technologie dépend fortement de la facilité d’utilisation du système et d’une formation adéquate.
Intelligence artificielle et analyse prédictive
L'IA représente l'une des technologies les plus transformatrices dans le domaine de la santé. Selon des données récentes d'une analyse de TierPoint, 651 000 hôpitaux américains utilisent des outils prédictifs basés sur l'IA intégrés à leurs systèmes de dossiers médicaux électroniques.
Ces outils analysent les données des patients afin d'identifier les facteurs de risque, de prédire les complications, de suggérer des options de traitement et d'optimiser l'allocation des ressources. Les algorithmes d'apprentissage automatique peuvent détecter des tendances qui pourraient échapper à l'œil humain.
Une étude publiée dans Digital Health a examiné l'intégration des technologies d'intelligence artificielle et de l'Internet des objets (IAoT) dans la transformation des systèmes de soins de santé à l'échelle mondiale. Cette étude souligne la nécessité de cadres d'évaluation complets pour apprécier l'impact technologique de l'IAoT sur la pérennité des soins de santé.
Les applications de l'IA vont de l'analyse d'images diagnostiques à la découverte de médicaments, en passant par la prédiction de l'aggravation de l'état des patients. Cette technologie permet une prise en charge plus personnalisée et préventive, plutôt qu'un traitement réactif.
Télémédecine et surveillance à distance des patients
La pandémie de COVID-19 a considérablement accéléré l'adoption de la télémédecine. Les consultations virtuelles sont passées du statut de service pratique à celui de service essentiel quasiment du jour au lendemain.
La télésurveillance des patients associe la télémédecine aux objets connectés pour suivre en continu les indicateurs de santé des patients. Les dispositifs portables surveillent en temps réel la fréquence cardiaque, la pression artérielle, la glycémie et d'autres signes vitaux.
Cette technologie est particulièrement précieuse pour la prise en charge des maladies chroniques, la convalescence post-opératoire et les soins aux personnes âgées. Les patients sont soignés à domicile tandis que les cliniciens reçoivent des données en continu, et non plus seulement des instantanés pris lors des consultations au cabinet.
Les recherches sur la transformation numérique de la santé soulignent que l'intégration des technologies portables et de l'information, de la réalité virtuelle et de l'Internet des objets a contribué de manière significative à la transformation des activités et des opérations du secteur de la santé.
Informatique en nuage et modernisation des infrastructures
L'infrastructure cloud offre l'évolutivité et la flexibilité nécessaires aux systèmes de santé modernes. Les systèmes sur site traditionnels ne peuvent pas gérer les volumes de données et les exigences de calcul de l'IA, de l'analyse de données et de la surveillance en temps réel.
Les plateformes cloud permettent aux organismes de santé d'adapter leurs ressources à la demande, de déployer plus rapidement de nouvelles applications et d'améliorer leurs capacités de reprise après sinistre.
L'adoption du cloud dans le secteur de la santé soulève souvent des problèmes de sécurité, mais les principaux fournisseurs de services cloud proposent désormais une infrastructure conforme à la loi HIPAA avec des contrôles de sécurité robustes qui dépassent souvent ce que les organisations de santé individuelles peuvent mettre en œuvre sur site.
Principaux avantages de la transformation numérique
Les organismes de santé entreprennent une transformation numérique pour des raisons concrètes. Les avantages se font sentir sur les plans opérationnel, clinique et financier.
Une étude menée par Deloitte et le Scottsdale Institute a révélé que 921 000 des personnes interrogées considéraient l’amélioration de l’expérience patient comme le principal résultat souhaité de la transformation numérique. Il s’agit d’un consensus quasi unanime sur les priorités.
Amélioration des résultats et de l'expérience des patients
Les outils numériques permettent des diagnostics plus précis, des plans de traitement personnalisés et une intervention proactive avant que l'état de santé ne s'aggrave. Les patients peuvent accéder à leurs informations de santé, communiquer avec les professionnels de santé, prendre rendez-vous et gérer leurs médicaments via des plateformes numériques.
Le passage de soins ponctuels à des soins continus améliore la prise en charge des maladies chroniques. La télésurveillance permet de détecter les problèmes précocement, réduisant ainsi les consultations aux urgences et les hospitalisations.
L'engagement des patients s'accroît lorsque ces derniers ont un accès facile à leurs données de santé et à leurs équipes soignantes. Les patients engagés obtiennent généralement de meilleurs résultats de santé et sont plus satisfaits.
Amélioration de l'efficacité opérationnelle
Selon des recherches publiées dans des revues médicales, les principaux avantages comprennent une productivité accrue des employés et une efficacité et une performance améliorées des opérations des unités de soins.
Les systèmes numériques automatisent les tâches administratives, rationalisent les flux de travail, réduisent la saisie de données en double et minimisent les erreurs. Le personnel consacre ainsi moins de temps aux tâches administratives et plus de temps aux soins des patients.
L'accès aux données en temps réel accélère les processus décisionnels. L'analyse prédictive contribue à optimiser la gestion des effectifs, la gestion de la chaîne d'approvisionnement et l'allocation des ressources.
Les organisations font état de gains de temps importants dans des domaines tels que la planification des rendez-vous, la vérification des assurances, le rapprochement des médicaments et la coordination des soins entre les services.
Réduction des coûts et optimisation des ressources
Les données de recherche indiquent que la réduction des coûts d'exploitation est un avantage majeur de la transformation numérique. Les économies réalisées proviennent de multiples sources : réduction des erreurs, diminution des tests redondants, meilleure utilisation des ressources et allègement des tâches administratives.
Les soins préventifs, rendus possibles par la télésurveillance et l'analyse des données, coûtent bien moins cher que le traitement des complications aiguës. Une intervention précoce permet d'éviter les soins d'urgence et les hospitalisations coûteuses.
Les systèmes numériques permettent également de réduire les besoins en espace physique pour le stockage des archives, de diminuer le gaspillage de fournitures grâce à une meilleure gestion des stocks et d'optimiser les effectifs grâce à une planification prédictive.

Planifiez votre transformation des soins de santé axée sur l'IA
La transformation numérique dans le secteur de la santé implique souvent des analyses de données avancées, des diagnostics basés sur l'IA, l'automatisation des processus administratifs et des systèmes intelligents qui améliorent les soins aux patients et l'efficacité opérationnelle.
Travailler avec un partenaire IA expérimenté tel que IA supérieure peut aider les organismes de santé à identifier des cas d'utilisation pratiques de l'IA, à estimer les coûts de mise en œuvre et à concevoir des solutions qui s'intègrent aux systèmes cliniques et informatiques existants tout en respectant les exigences réglementaires.
Leur équipe apporte son soutien aux organismes de santé en matière de :
- Planification de la stratégie en matière d'IA et de la transformation numérique des soins de santé
- Solutions d'IA personnalisées pour les flux de travail médicaux et de santé
- apprentissage automatique, infrastructure de données et déploiement de modèles
Si votre organisation de soins de santé prévoit une initiative de transformation numérique, IA supérieure peut aider à concevoir et à mettre en œuvre des solutions d'IA qui favorisent de meilleurs résultats pour les patients et des opérations de soins de santé plus efficaces.
Défis et obstacles à la mise en œuvre
La transformation numérique est séduisante en théorie, mais les organismes de santé se heurtent à des obstacles considérables en pratique. Comprendre ces défis est essentiel à sa mise en œuvre réussie.
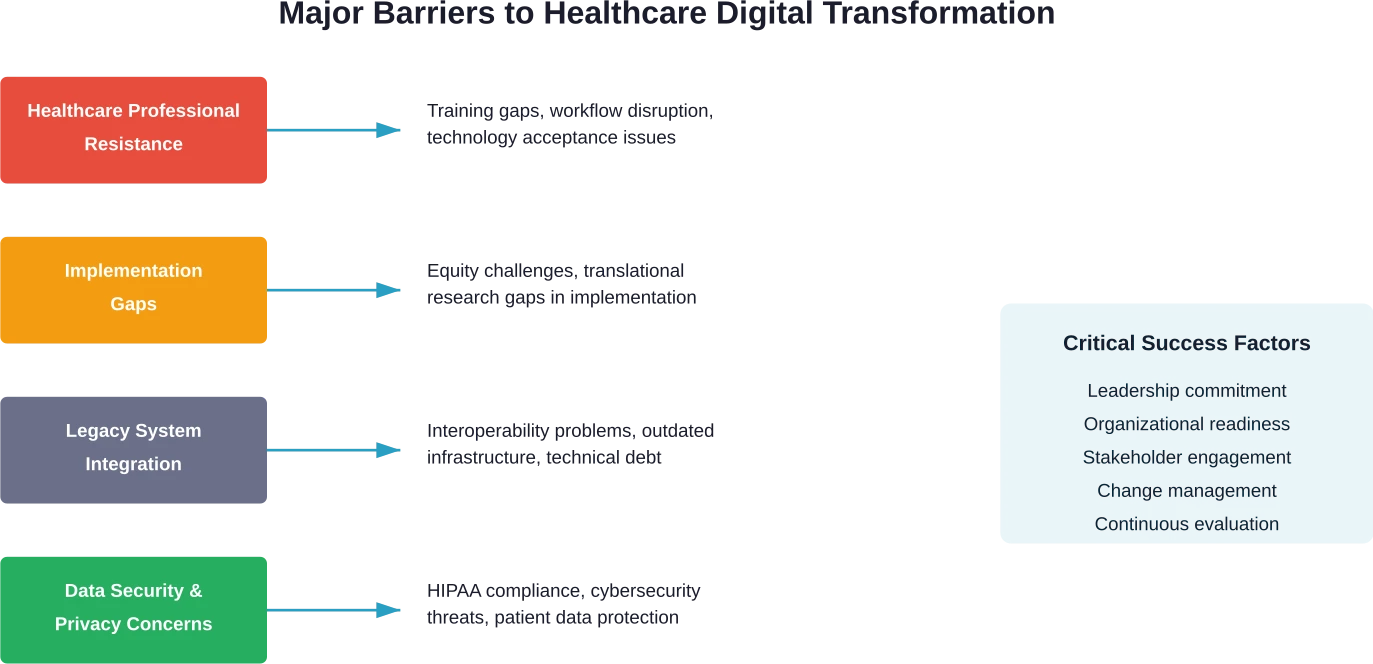
Acceptation de la technologie et résistance du personnel
Les recherches publiées dans les revues médicales soulignent que les professionnels de santé sont un élément fondamental de la transformation numérique en santé. L'adhésion du personnel aux technologies est un facteur déterminant de la réussite ou de l'échec.
La résistance du personnel découle souvent de préoccupations légitimes : la crainte que les nouveaux systèmes perturbent les flux de travail établis, une formation insuffisante ou des expériences négatives passées avec des technologies mal mises en œuvre.
Les cliniciens peuvent craindre que les outils numériques ne les éloignent des patients ou qu'ils consacrent plus de temps à la documentation qu'aux soins. Ces préoccupations méritent une attention particulière et ne doivent pas être ignorées.
Les organisations performantes impliquent leur personnel de première ligne dans le choix des technologies et la planification de leur mise en œuvre. Elles offrent une formation complète et un soutien continu, et non une simple formation initiale.
Lacunes de mise en œuvre et défis en matière d'équité
Un article publié dans Clinical and Translational Science, qui examine les lacunes de mise en œuvre dans le domaine de la santé numérique, note que l'écart de mise en œuvre reflète des défis fondamentaux dans la manière dont le domaine aborde la science de la mise en œuvre de l'innovation en santé numérique.
La pandémie de COVID-19 a accéléré certains aspects de l'adoption de la santé numérique, notamment la télémédecine. Cependant, cette adoption rapide a également mis en lumière des inégalités.
L’accès aux technologies numériques n’est pas égal pour tous les patients. Les zones rurales peuvent être dépourvues d’infrastructures à haut débit. Les patients à faibles revenus peuvent ne pas posséder de smartphone ou d’ordinateur. Les patients âgés peuvent éprouver des difficultés avec les interfaces numériques.
La transformation numérique risque de reproduire, voire d'amplifier, les inégalités existantes en matière de soins de santé si sa mise en œuvre ne prend pas explicitement en compte l'accessibilité et l'alphabétisation numérique de toutes les populations de patients.
Systèmes existants et problèmes d'intégration
La plupart des établissements de santé fonctionnent avec un ensemble disparate de systèmes hérités accumulés au fil des décennies. Ces systèmes sont souvent incapables de communiquer efficacement entre eux.
Les difficultés d'intégration créent des silos de données qui compromettent la promesse de dossiers de santé numériques complets. Le personnel clinique perd du temps à se connecter à de multiples systèmes et à transférer manuellement les informations entre les plateformes.
Le remplacement intégral des systèmes existants est coûteux et risqué. Les organisations doivent trouver un équilibre entre modernisation et continuité opérationnelle. Les approches progressives et les solutions intermédiaires permettent d'assurer la transition entre les anciens et les nouveaux systèmes.
Préoccupations relatives à la sécurité et à la confidentialité des données
Les données de santé constituent une cible privilégiée des cyberattaques. Les attaques par rançongiciel ont paralysé les systèmes hospitaliers, retardé la prise en charge des patients et exposé des informations sensibles.
Les organisations doivent se conformer à des réglementations telles que la loi HIPAA tout en mettant en œuvre des mesures de cybersécurité robustes. Ce défi s'intensifie à mesure que les systèmes s'interconnectent davantage et que les données migrent vers des plateformes cloud.
La confiance des patients repose sur une protection efficace des données. Les violations de données très médiatisées nuisent à la réputation et peuvent dissuader les patients de partager les informations nécessaires à des soins de qualité.
La sécurité ne peut pas être une réflexion après coup ; elle doit être intégrée à la stratégie de transformation numérique dès le départ.
Cadre stratégique pour une mise en œuvre réussie
Une étude publiée dans BMC Health Services Research formule des recommandations visant à promouvoir la transformation numérique des soins de santé dans la pratique clinique, sur la base d'une méthode de développement consensuelle internationale.
L'étude a révélé qu'un niveau d'accord supérieur à 75% (y compris les réponses tout à fait d'accord et d'accord) était nécessaire pour approuver les recommandations de transformation numérique des soins de santé.
Préparation au leadership et à l'organisation
Une étude qualitative publiée dans le Journal of Healthcare Leadership a examiné les facteurs organisationnels favorisant la concrétisation des bénéfices de la transformation numérique en santé. Cette recherche souligne que des améliorations organisationnelles et des changements dans les capacités du système sont nécessaires pour permettre la réalisation de ces bénéfices.
L’engagement des dirigeants ne se limite pas à l’allocation d’un budget. Ils doivent être les moteurs du changement culturel, communiquer clairement leur vision et montrer l’exemple en adoptant les nouvelles technologies.
L'évaluation de la préparation organisationnelle permet d'identifier les lacunes en matière d'infrastructure, de compétences, de processus et de culture avant le lancement d'initiatives majeures. Une organisation ne peut transformer ce qu'elle ne comprend pas.
Selon l'analyse des données d'offres d'emploi de Northeastern Online, les emplois dans le domaine de la gestion de la santé ont connu une croissance de 35,51 % entre 2017 et 2022. Les établissements de santé ont besoin de professionnels ayant une formation en commerce ou en gestion pour mener des initiatives transformatrices aux côtés de spécialistes en technologie.
Mobilisation des parties prenantes et gestion du changement
La réussite de la transformation numérique nécessite l'engagement de toutes les parties prenantes : cliniciens, infirmières, personnel administratif, équipes informatiques et patients.
Chaque groupe a des besoins, des préoccupations et des points de vue différents. Les plans de mise en œuvre doivent tenir compte de ces divers points de vue plutôt que d'imposer une approche uniforme.
Les processus de gestion du changement aident les personnes à passer de leur état actuel à leur état futur. La communication, la formation, les systèmes de soutien et les mécanismes de rétroaction en sont des composantes essentielles.
Les organisations qui abordent la transformation numérique comme un simple projet technique ont tendance à échouer. Celles qui la perçoivent comme un changement organisationnel impliquant les personnes, les processus et la culture, en plus de la technologie, ont tendance à réussir.
Mise en œuvre progressive et évaluation continue
Tenter de tout transformer simultanément est voué à l'échec. Une approche progressive permet aux organisations d'apprendre, de s'adapter et de gagner en dynamique.
La mise en place de projets pilotes au sein de départements spécifiques ou avec des technologies particulières permet de tirer des enseignements précieux sans perturber l'ensemble de l'organisation.
L'évaluation continue permet de vérifier si la transformation numérique atteint les objectifs fixés. Les résultats pour les patients s'améliorent-ils ? L'efficacité augmente-t-elle ? Quels problèmes sont apparus ?
Les organisations utilisant des cadres comme le Baldrige Excellence Framework ont mené avec succès des transformations numériques dans le domaine de la santé grâce à une évaluation et une amélioration systématiques, ce programme étant en place depuis plus de 20 ans.
Applications et cas d'utilisation concrets
La transformation numérique se manifeste différemment selon les contextes de soins de santé. L'étude d'applications spécifiques permet de mieux comprendre à quoi ressemble cette transformation en pratique.
| Domaine d'application | Technologies numériques utilisées | Principaux avantages | Considérations relatives à la mise en œuvre |
|---|---|---|---|
| Gestion des maladies chroniques | surveillance à distance, objets connectés, télémédecine, analyse par IA | Réduction des hospitalisations, amélioration des résultats, autonomisation des patients | Engagement des patients, intégration des données, flux de travail des cliniciens |
| Opérations du service des urgences | Analyse prédictive, tableaux de bord en temps réel, triage automatisé | Temps d'attente réduits, optimisation des effectifs, meilleure allocation des ressources | Intégration de systèmes, formation du personnel, refonte des processus |
| Services chirurgicaux | Chirurgie robotique, imagerie par intelligence artificielle, intégration numérique au bloc opératoire | Précision, réduction des complications, rétablissement plus rapide | Coûts élevés, formation spécialisée, assistance technique |
| Santé des populations | Analyse des mégadonnées, stratification des risques, automatisation des actions de sensibilisation | Soins préventifs, interventions ciblées, réduction des coûts | Qualité des données, interopérabilité, protection de la vie privée |
| Recherche clinique | Saisie électronique des données, analyse par IA, essais virtuels | Inscription plus rapide, données probantes en situation réelle, coûts réduits | Conformité réglementaire, normes de données, implication des participants |
Gestion des maladies chroniques et soins à distance
Les maladies chroniques comme le diabète, les maladies cardiaques et l'hypertension représentent la majeure partie des dépenses de santé. Les outils numériques permettent un suivi et une prise en charge continus entre les consultations.
Les patients utilisent des dispositifs connectés pour suivre leur glycémie, leur tension artérielle, leur poids et leur activité physique. Les données sont automatiquement transmises aux équipes soignantes, qui peuvent intervenir en cas d'anomalies.
Cette approche permet de prévenir les complications qui entraînent des consultations aux urgences et des hospitalisations. Les patients se disent plus soutenus et impliqués dans leurs soins.
Analyse prédictive pour la gestion des ressources
Les hôpitaux utilisent l'analyse prédictive pour prévoir le nombre de patients, identifier ceux qui présentent un risque de complications et optimiser l'allocation des ressources.
Les modèles d'IA permettent de prédire quels patients sont susceptibles de voir leur état se détériorer, quelles consultations aux urgences pourraient augmenter et où des contraintes de capacité apparaîtront.
Ces informations permettent d'ajuster proactivement les effectifs, d'intervenir plus tôt et de mieux utiliser les ressources coûteuses comme les lits de soins intensifs et les blocs opératoires.
Télémédecine et prestation de soins virtuels
Les consultations virtuelles ont évolué, passant de simples appels vidéo à des plateformes de soins complètes intégrant la planification, la documentation, les ordonnances et le suivi.
Les consultations spécialisées permettent de desservir les zones rurales dépourvues de spécialistes locaux. Les services de santé mentale élargissent l'accès aux soins pour les patients qui rencontrent des obstacles pour se rendre à des rendez-vous en personne.
Les modèles hybrides combinent soins virtuels et en présentiel en fonction des besoins et des préférences des patients. Cette flexibilité améliore l'accès aux soins tout en maintenant la qualité des soins.
Tendances futures et technologies émergentes
La transformation numérique du secteur de la santé continue d'évoluer rapidement. Plusieurs tendances émergentes façonneront la prochaine phase de changement.
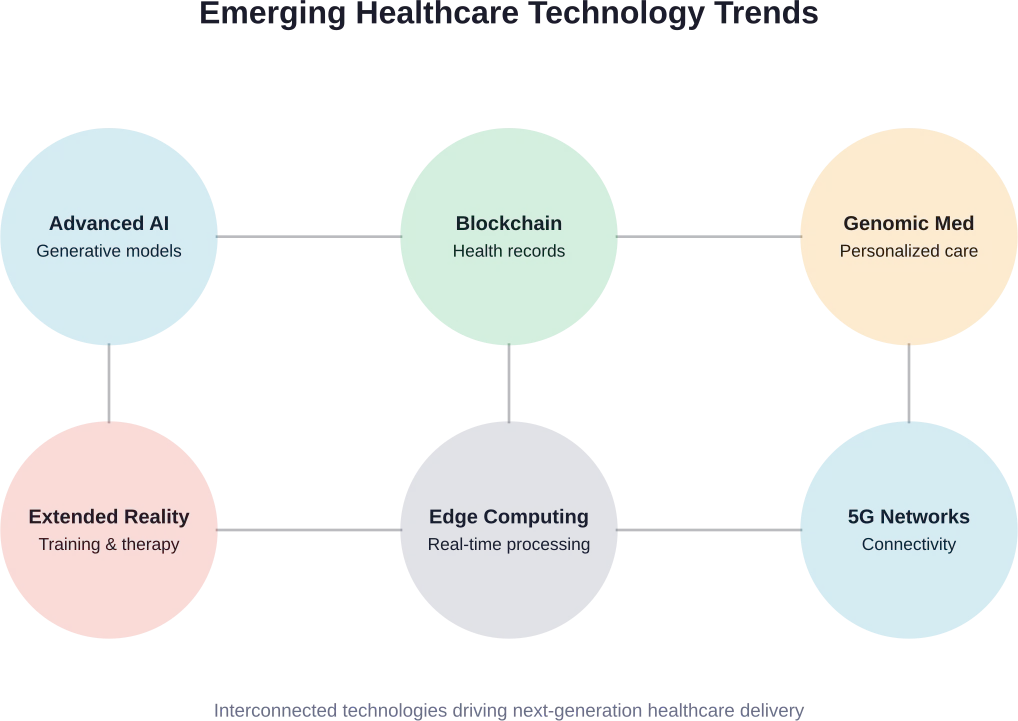
Applications avancées d'IA et d'apprentissage automatique
Les capacités de l'IA continuent de progresser rapidement. Les modèles d'IA générative peuvent désormais contribuer à la documentation clinique, aux supports d'information des patients et à la planification des traitements.
Les algorithmes d'apprentissage automatique deviennent de plus en plus sophistiqués pour analyser l'imagerie médicale, prédire l'évolution des maladies et identifier les protocoles de traitement optimaux pour chaque patient.
L'intégration de l'IA aux données génomiques permet une médecine véritablement personnalisée, basée sur les profils génétiques individuels, les facteurs liés au mode de vie et l'exposition à l'environnement.
La blockchain pour les dossiers médicaux et la sécurité des données
La technologie blockchain offre des solutions potentielles pour l'échange d'informations de santé, la sécurité des données et le contrôle des dossiers médicaux par les patients.
Les systèmes décentralisés pourraient permettre aux patients d'accorder un accès temporaire à leurs données de santé auprès de différents prestataires tout en conservant une piste d'audit complète.
Des défis de mise en œuvre subsistent en matière d'évolutivité, de normes d'interopérabilité et de cadres réglementaires, mais les projets pilotes sont prometteurs.
La réalité étendue dans la formation et le traitement médical
Les applications de réalité virtuelle et de réalité augmentée se développent dans la formation médicale, la planification chirurgicale, la gestion de la douleur et le traitement des troubles mentaux.
Les chirurgiens peuvent s'entraîner à des interventions complexes dans des environnements de réalité virtuelle. Les patients peuvent utiliser la réalité virtuelle pour se distraire pendant des interventions douloureuses ou dans le cadre de programmes de rééducation physique.
La réalité augmentée permet de superposer des informations numériques à des environnements physiques, assistant ainsi les chirurgiens pendant les opérations ou aidant les infirmières à localiser les veines pour la pose de perfusions intraveineuses.
Créer une culture de soins de santé axée sur le numérique
La technologie seule ne suffit pas à créer la transformation. C'est la culture organisationnelle qui détermine si les outils numériques atteignent leur plein potentiel.
Développement des compétences numériques
Les professionnels de la santé ont besoin de nouvelles compétences pour travailler efficacement dans les environnements numériques. La maîtrise du numérique, l'interprétation des données et le dépannage technique deviennent des compétences essentielles.
Les organisations doivent investir dans des programmes de formation qui vont au-delà du fonctionnement de base du système afin de développer une réflexion stratégique sur la manière dont les outils numériques peuvent améliorer la prestation des soins.
Selon une étude sur les facteurs organisationnels à l'origine de la transformation numérique dans le secteur de la santé, des changements dans les capacités du système et les compétences de gestion sont nécessaires pour tirer pleinement parti de cette transformation.
Engagement des patients et littératie numérique en santé
La transformation numérique exige des patients engagés qui participent activement à leurs soins en utilisant des outils numériques.
Tous les patients ne possèdent pas le même niveau de connaissances en matière de santé numérique. Les programmes éducatifs, les interfaces intuitives et les ressources de soutien aident les patients à se familiariser avec les portails patients, les plateformes de télémédecine et les dispositifs de surveillance à distance.
Les organisations devraient concevoir leurs services numériques en tenant compte de la diversité des populations de patients, en garantissant l'accessibilité aux personnes handicapées, aux personnes ayant une maîtrise limitée de l'anglais ou à celles ayant un faible niveau de compétences numériques.
Favoriser l'innovation et l'expérimentation
Les organismes de santé mettent traditionnellement l'accent sur la standardisation et la réduction des risques. La transformation numérique exige de trouver un équilibre entre ces valeurs importantes et la possibilité d'innover.
La création de laboratoires d'innovation, de programmes pilotes et de partenariats avec des entreprises technologiques permet d'expérimenter sans perturber les opérations principales.
Tirer les leçons des succès comme des échecs accélère le progrès. Les organisations qui sanctionnent l'échec découragent l'expérimentation nécessaire à l'innovation.
Mesurer le succès et le retour sur investissement
Les organisations ont besoin de mesures claires pour évaluer si la transformation numérique apporte les bénéfices escomptés.
| Catégorie de mesure | Indicateurs clés | Sources de données |
|---|---|---|
| Résultats cliniques | Taux de réadmission, taux de complications, taux de mortalité, indicateurs de sécurité des patients | Systèmes de dossiers médicaux électroniques, registres de qualité, dossiers des patients |
| Expérience du patient | Scores de satisfaction, Net Promoter Score, indicateurs d'accès, niveaux d'engagement | Enquêtes auprès des patients, analyses du portail, données de rendez-vous |
| Efficacité opérationnelle | Durée de séjour, délais de traitement, productivité du personnel, utilisation des ressources | Systèmes d'exploitation, plateformes de planification, études de temps |
| Performance financière | Coût par cas, indicateurs du cycle de revenus, coûts d'approvisionnement, coûts de personnel | Systèmes financiers, plateformes de facturation, rapports budgétaires |
| Satisfaction du personnel | Scores d'engagement, taux de rotation du personnel, évaluations de la facilité d'utilisation du système | Enquêtes auprès des employés, systèmes RH, tests d'utilisabilité |
Indicateurs de qualité clinique et de sécurité des patients
La mesure ultime de la transformation des soins de santé réside dans l'amélioration des résultats pour les patients. Le suivi des indicateurs de qualité clinique avant et après la mise en œuvre des solutions numériques permet d'en évaluer l'impact.
Les indicateurs pertinents comprennent les taux de complications, les taux d'infections nosocomiales, les erreurs médicamenteuses, les chutes et les résultats spécifiques à chaque pathologie.
Les outils numériques devraient réduire les erreurs et améliorer le respect des protocoles fondés sur des données probantes. Si les indicateurs de qualité ne s'améliorent pas, la mise en œuvre doit être réévaluée.
Indicateurs financiers et opérationnels
Les organisations mesurent le retour sur investissement grâce aux gains d'efficacité opérationnelle et aux réductions de coûts.
Une durée d'hospitalisation réduite, moins d'examens en double, un personnel optimisé et une diminution du gaspillage de fournitures contribuent tous à des avantages financiers.
La transformation numérique exige un investissement initial important. Le calcul du retour sur investissement doit prendre en compte à la fois les économies directes et la valeur ajoutée liée à l'amélioration des résultats et de la satisfaction des patients.
Taux d'adoption et d'utilisation des technologies
Même la meilleure technologie est inutile si personne ne l'utilise. Le suivi des taux d'adoption par le personnel et les patients permet d'identifier les besoins en formation et les problèmes d'ergonomie.
Les indicateurs d'utilisation des portails patients, des plateformes de télémédecine et des outils d'aide à la décision clinique permettent de déterminer si les services numériques atteignent les utilisateurs visés.
Un faible taux d'adoption signale des problèmes qu'il convient de résoudre, qu'ils soient liés à la conception, à la formation, à la communication ou à la proposition de valeur elle-même.
Considérations réglementaires et de conformité
Le secteur de la santé évolue dans un environnement fortement réglementé. La transformation numérique doit intégrer les exigences de conformité dès le départ.
Exigences en matière de loi HIPAA et de confidentialité des données
Tout système qui stocke, transmet ou traite des informations de santé protégées doit se conformer aux règles de sécurité et de confidentialité de la loi HIPAA.
Les organisations doivent mettre en œuvre des mesures de protection techniques, des politiques administratives et des dispositifs de sécurité physique. Des accords de partenariat sont requis pour les fournisseurs qui traitent des données de santé.
Des analyses d'impact sur la vie privée devraient être réalisées avant la mise en œuvre de nouveaux systèmes numériques afin d'identifier et d'atténuer les risques.
Normes d'interopérabilité et d'échange de données
La réglementation impose de plus en plus aux organismes de santé de soutenir la portabilité des données et l'accès des patients à leurs informations de santé.
Des normes comme HL7 FHIR permettent l'échange de données entre différents systèmes. Les organisations doivent mettre en œuvre des API permettant aux patients d'accéder à leurs données via des applications tierces.
Malgré les obligations réglementaires, parvenir à une véritable interopérabilité reste un défi. Les normes techniques, les modèles commerciaux et les enjeux concurrentiels sont autant de facteurs qui créent des frictions.
Validation clinique et surveillance de la FDA
Les outils de santé numériques qui diagnostiquent, traitent ou préviennent les maladies peuvent être considérés comme des dispositifs médicaux soumis à la réglementation de la FDA.
Les organisations doivent identifier les outils numériques nécessitant une autorisation réglementaire et s'assurer que les fournisseurs ont obtenu les approbations nécessaires.
La validation clinique démontre que les outils numériques fonctionnent comme prévu et améliorent les résultats. Les exigences en matière de preuves varient selon le niveau de risque et l'utilisation prévue.
Questions fréquemment posées
Qu’est-ce que la transformation numérique dans le secteur de la santé ?
La transformation numérique du secteur de la santé désigne l'intégration globale des technologies numériques à tous les aspects de la prestation de soins, des opérations et de l'engagement des patients. Elle va bien au-delà de la simple numérisation des dossiers et implique une refonte fondamentale du fonctionnement des organisations, de la prestation des soins et des interactions avec les patients. Parmi les technologies clés figurent les dossiers médicaux électroniques, l'intelligence artificielle, la télémédecine, les objets connectés, l'informatique en nuage et les plateformes d'analyse de données, qui collaborent pour améliorer les résultats et l'efficacité.
Combien coûte la transformation numérique aux organismes de santé ?
Les coûts varient considérablement selon la taille de l'organisation, son infrastructure existante, l'ampleur de la transformation et les technologies choisies. Les grands groupes hospitaliers peuvent investir des dizaines de millions dans la mise en place de systèmes de dossiers médicaux électroniques (DME) complets, tandis que les petits cabinets peuvent commencer par des plateformes de télémédecine plus modestes, coûtant quelques milliers de dollars. Il est conseillé aux organisations de privilégier une approche progressive permettant de démontrer un retour sur investissement avant d'accroître leurs dépenses. N'hésitez pas à consulter les fournisseurs pour connaître les tarifs en vigueur, car les coûts évoluent fréquemment en fonction de la taille et des besoins de l'organisation.
Quels sont les principaux obstacles à la transformation numérique du secteur de la santé ?
Les principaux obstacles comprennent la résistance du personnel et les problèmes d'acceptation des technologies, les lacunes de mise en œuvre qui engendrent des inégalités, les problèmes d'intégration des systèmes existants, les préoccupations liées à la sécurité et à la confidentialité des données, l'insuffisance de la formation et des compétences numériques, le manque d'engagement de la direction et la difficulté de concilier innovation et conformité réglementaire. Les recherches montrent que l'implication des professionnels de santé est le facteur le plus déterminant : la technologie est inefficace sans son adoption par les utilisateurs.
Combien de temps dure la transformation numérique du secteur de la santé ?
La transformation numérique est un processus continu, et non un objectif ponctuel. Les principaux déploiements de dossiers médicaux électroniques (DME) prennent généralement entre 18 et 36 mois, de la sélection au déploiement complet. En revanche, une transformation organisationnelle globale, impliquant un changement de culture, une refonte des processus et la mise en œuvre de multiples technologies, peut s'étaler sur 5 à 10 ans. Les organisations obtiennent de meilleurs résultats avec des approches progressives qui génèrent une valeur ajoutée incrémentale tout en contribuant à la réalisation de leur vision à long terme.
Comment la transformation numérique améliore-t-elle les résultats pour les patients ?
La transformation numérique améliore les résultats grâce à de multiples mécanismes : les diagnostics assistés par l’IA permettent de détecter les maladies plus tôt et avec plus de précision ; la télésurveillance permet une intervention proactive avant que l’état des patients ne s’aggrave ; l’aide à la décision clinique réduit les erreurs et améliore le respect des protocoles fondés sur des données probantes ; les plateformes de coordination des soins améliorent la communication entre les professionnels de santé ; et l’analyse des données permet d’identifier les patients à haut risque pour des interventions ciblées. Les recherches montrent que ces technologies, mises en œuvre efficacement, réduisent collectivement les complications, les hospitalisations et la mortalité.
Quel rôle joue l'IA dans la transformation numérique du secteur de la santé ?
L'IA joue un rôle crucial dans la transformation du système de santé. Selon une analyse récente de TierPoint, 651 millions d'hôpitaux américains utilisent des outils prédictifs basés sur l'IA, intégrés à leurs systèmes de dossiers médicaux électroniques. Parmi les applications, on peut citer l'analyse d'images médicales à des fins diagnostiques, la prédiction de l'aggravation de l'état du patient ou du risque de réadmission, l'optimisation des plans de traitement en fonction de ses caractéristiques, l'automatisation des tâches administratives et la détection de tendances dans de vastes ensembles de données, permettant ainsi d'orienter les stratégies de santé publique. L'IA favorise une prise en charge plus personnalisée et préventive, plutôt qu'un traitement réactif.
Comment les petits cabinets médicaux peuvent-ils mettre en œuvre leur transformation numérique ?
Les petits cabinets médicaux devraient privilégier les initiatives à fort impact et faciles à gérer plutôt que de tenter une transformation globale simultanée. Parmi les priorités, on peut citer la mise en place d'un dossier médical électronique (DME) dans le cloud si l'on utilise encore des dossiers papier, l'ajout d'un portail patient pour la prise de rendez-vous et la communication, l'intégration de la télémédecine pour les consultations appropriées et l'utilisation d'un logiciel de gestion de cabinet pour automatiser les tâches administratives. De nombreux fournisseurs proposent des solutions abordables et évolutives, conçues spécifiquement pour les petits cabinets. Il est conseillé de se concentrer sur les technologies qui répondent directement aux principaux défis du cabinet et qui démontrent une réelle valeur ajoutée avant d'envisager un déploiement plus large.
Aller de l'avant avec la santé numérique
La transformation numérique représente à la fois une formidable opportunité et un défi majeur pour les organismes de santé. Les preuves sont formelles : correctement mises en œuvre, les technologies numériques améliorent la prise en charge des patients, optimisent l’efficacité opérationnelle et réduisent les coûts.
Mais la technologie à elle seule ne suffit pas à engendrer la transformation. Le succès exige l'engagement de la direction, la préparation de l'organisation, la mobilisation des parties prenantes, un changement culturel et une évaluation continue.
Le rythme de l'innovation technologique ne fera que s'accélérer. Les organismes de santé qui développent des compétences numériques, encouragent une culture de l'innovation et acquièrent une expertise en matière de transformation seront les mieux placés pour offrir des soins de qualité, accessibles et abordables dans un monde de plus en plus numérique.
La question n'est pas de savoir s'il faut entreprendre une transformation numérique, mais comment la mener efficacement tout en restant concentré sur l'objectif ultime : de meilleurs résultats de santé pour les patients et les communautés que les organismes de soins de santé desservent.
Les organisations qui entament leur transformation numérique devraient commencer par une évaluation claire de leur situation actuelle, des objectifs spécifiques liés aux résultats pour les patients et aux résultats opérationnels, l'engagement des parties prenantes à tous les niveaux, des plans de mise en œuvre par étapes qui créent une dynamique et des systèmes de mesure qui suivent les progrès et permettent d'apporter des ajustements.
Le parcours de transformation est complexe, mais la destination — un système de santé plus efficace, efficient et équitable — justifie les efforts déployés.
