ملخص سريع: لن يحل الذكاء الاصطناعي محل الأطباء، بل سيُحدث نقلة نوعية في الرعاية الصحية من خلال دوره كمساعد قوي. فبينما يتفوق الذكاء الاصطناعي في تحليل البيانات والتصوير التشخيصي والمهام الإدارية، تبقى العناصر الإنسانية في الطب - كالتعاطف، والحكم السريري، واتخاذ القرارات الأخلاقية، وعلاقات المرضى - لا غنى عنها. ويكمن مستقبل الرعاية الصحية في أطباء مدعومين بالذكاء الاصطناعي يعملون بكفاءة ودقة غير مسبوقة.
السؤال الذي يُقلق العاملين في مجال الرعاية الصحية ليلاً: هل سيحل الذكاء الاصطناعي محل الأطباء في نهاية المطاف؟
ليس هذا خوفاً غير منطقي. فقد أحدث الذكاء الاصطناعي ثورة في العديد من الصناعات، وأتمت وظائف كانت تبدو في السابق بمنأى عن الاستبدال التكنولوجي. تتفوق خوارزميات التعلم الآلي الآن على البشر في مهام تشخيصية محددة. يستطيع الذكاء الاصطناعي في مجال الأشعة الكشف عن أنواع معينة من السرطان بدقة مذهلة. كما تتولى معالجة اللغة الطبيعية توثيق البيانات الطبية.
لكن إليكم الأمر – إن واقع الذكاء الاصطناعي في مجال الرعاية الصحية أكثر تعقيداً بكثير مما توحي به رواية الاستبدال.
بحسب بحث نشره المركز الوطني لمعلومات التكنولوجيا الحيوية، فإن الذكاء الاصطناعي في مجال الرعاية الصحية "يكمل عمل الأطباء ومقدمي الرعاية الصحية، ولا يحل محلهم". وتشير الأدلة إلى مستقبل يعزز فيه الذكاء الاصطناعي قدرات الأطباء بدلاً من القضاء على المهنة تماماً.
دعونا نفحص ما تُظهره البيانات بالفعل.
كيف يُحدث الذكاء الاصطناعي تحولاً جذرياً في الممارسة الطبية
الذكاء الاصطناعي ليس تقنية مستقبلية بعيدة في مجال الرعاية الصحية. إنه موجود بالفعل، ويعمل جنباً إلى جنب مع الأطباء بطرق فعالة.
يمثل التصوير التشخيصي التطبيق الأكثر تطوراً للذكاء الاصطناعي الطبي اليوم. ووفقاً لمجلة "مستقبل الرعاية الصحية"، فقد كشفت مراجعة للأجهزة الطبية المعتمدة في الولايات المتحدة الأمريكية وأوروبا بين عامي 2015 و2020، والتي تعتمد على الذكاء الاصطناعي والتعلم الآلي، أن أكثر من نصفها - 581 جهازاً في الولايات المتحدة و531 جهازاً في أوروبا - تركز على التصنيف الآلي للصور الطبية.
تساعد هذه الأنظمة أخصائيي الأشعة من خلال الإشارة إلى التشوهات المحتملة، وتحديد أولويات الحالات العاجلة، وتقليل الوقت اللازم لتحليل الصور.
إلى جانب علم الأشعة، يحقق الذكاء الاصطناعي تقدماً ملحوظاً في العديد من المجالات السريرية:
- معالجة اللغة الطبيعية للوثائق الطبية والسجلات الصحية الإلكترونية
- التحليلات التنبؤية لمراقبة الأمراض والاستجابة لتفشي الأمراض
- تسريع تطوير الأدوية والبحوث الصيدلانية
- أنظمة دعم القرار السريري التي تحلل بيانات المرضى
- أنظمة الفرز الآلي في أقسام الطوارئ
ومن الأمثلة البارزة على ذلك تطبيق منظمة الصحة العالمية للأمراض المدارية المهملة الجلدية، الذي يستخدم خوارزميات تعتمد على الذكاء الاصطناعي لمساعدة العاملين في مجال الرعاية الصحية على تشخيص الأمراض المدارية المهملة الجلدية. وقد أظهرت نتائج أولية لدراسة أجريت في كينيا حساسية متوسطة تبلغ حوالي 80% لكلا الخوارزميتين عند مقارنتها بالتشخيصات التي يقدمها أطباء الجلدية المعتمدون.
بصراحة: هذه التطبيقات تمثل إنجازات حقيقية. لكنها أدوات تُحسّن الممارسة الطبية، وليست بديلاً عن الأطباء الذين يستخدمونها.
لماذا لا يمكن للذكاء الاصطناعي أن يحل محل الأطباء بشكل كامل؟
إن القيود الفلسفية والعملية للذكاء الاصطناعي في الطب أعمق مما يدركه معظم الناس.
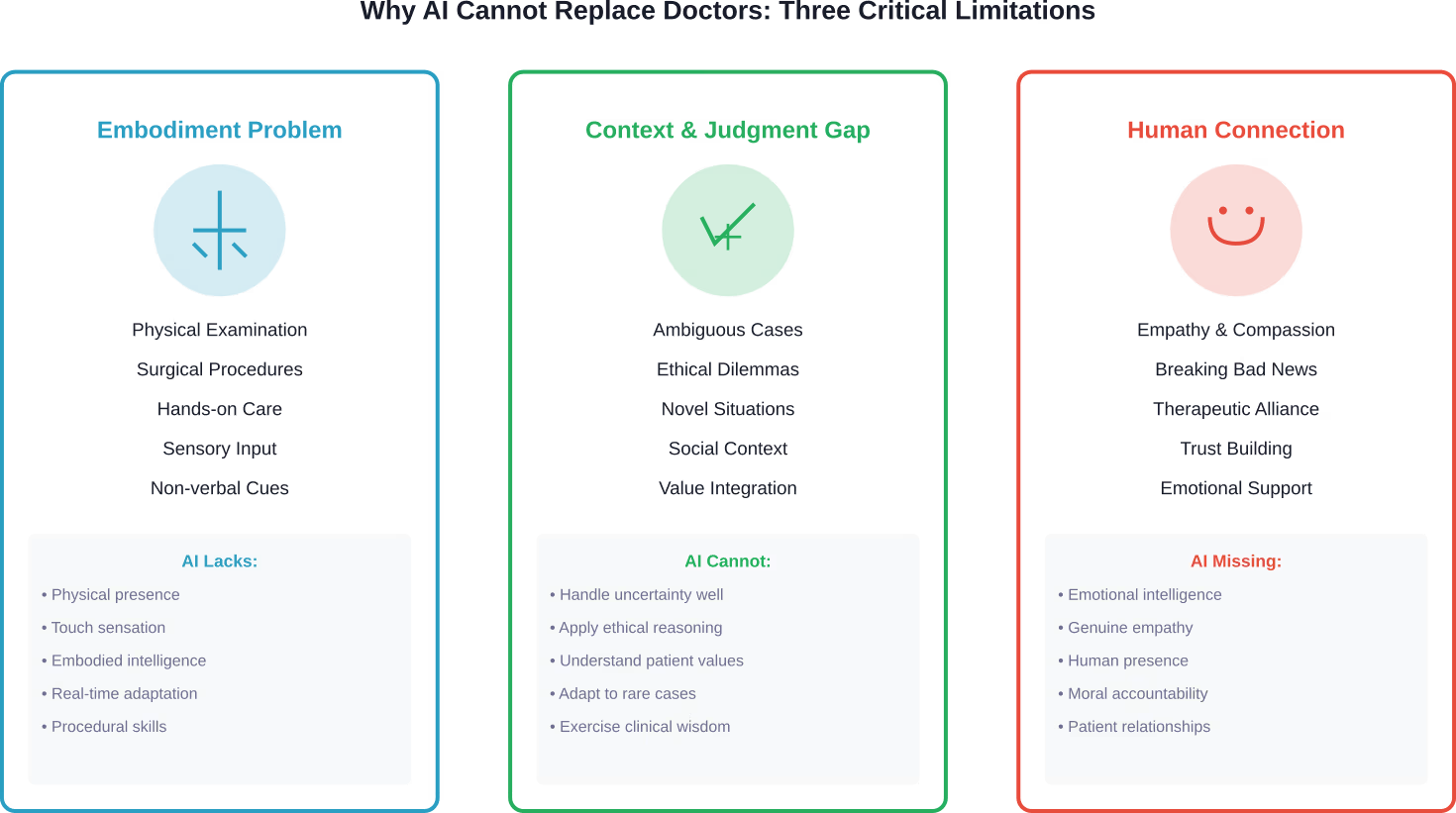
بحث نُشر في مجلة أخلاقيات الطب وتاريخ الطب، تناول أسباب كون فكرة استبدال الذكاء الاصطناعي للأطباء بشكل كامل "مشكلة زائفة" في جوهرها. وحدد التحليل ثلاثة قيود حاسمة تمنع الاستبدال الكامل للأطباء بالذكاء الاصطناعي.
مشكلة التجسيد
الطب ليس عملاً فكرياً بحتاً. يقوم الأطباء بإجراء فحوصات بدنية وعمليات جراحية وتدخلات عملية تتطلب ذكاءً جسدياً.
تفتقر أنظمة الذكاء الاصطناعي إلى الحضور الجسدي والإدخال الحسي الناتج عن فحص المرضى. فالإشارات الدقيقة التي يلتقطها الطبيب من لمس بطن المريض، أو مراقبة مشيته، أو ملاحظة إشارات استغاثته غير اللفظية، لا تزال خارج نطاق قدرات الذكاء الاصطناعي الحالية.
كما أوضح أحد أطباء المسالك البولية من كلية كيك الطبية بجامعة جنوب كاليفورنيا: "أنا أعرف تاريخ المريض، والعمليات الجراحية السابقة التي خضع لها، والعقبات التي قد أواجهها. لا يستطيع الذكاء الاصطناعي فعل ذلك حقًا حتى الآن."“
فجوة السياق والحكم
إن عملية اتخاذ القرارات الطبية تتجاوز بكثير مجرد التعرف على الأنماط في مجموعات البيانات.
يدمج الأطباء مصادر معلومات متعددة - كالتاريخ المرضي للمريض، والسياق الاجتماعي، والقيم الشخصية، وديناميات الأسرة، ومدى تقبل الفرد للمخاطر - في توصيات العلاج. كما أنهم يتعاملون مع المواقف الغامضة التي تكون فيها الأدلة غير مكتملة أو متضاربة.
تواجه نماذج الذكاء الاصطناعي المدربة على البيانات التاريخية صعوبة في التعامل مع الحالات الجديدة، والعروض النادرة، والحالات التي تقع خارج نطاق معايير تدريبها. فهي لا تستطيع التكيف مع المضاعفات غير المتوقعة كما يفعل الأطباء ذوو الخبرة.
عامل العلاقات الإنسانية
الرعاية الصحية تنطوي أساساً على التواصل الإنساني.
يحتاج المرضى إلى التعاطف والطمأنينة، وإلى من يعاملهم كبشر متكاملين لا مجرد مجموعة من الأعراض. إن إبلاغ الأخبار السيئة، ومناقشة الرعاية في نهاية العمر، ودعم المرضى خلال العلاجات الصعبة، يتطلب ذكاءً عاطفياً لا يمكن للذكاء الاصطناعي محاكاته.
تؤكد منظمة الصحة العالمية أنه على الرغم من أن الذكاء الاصطناعي يحمل في طياته وعوداً بتحسين تقديم الرعاية الصحية، إلا أنه "يجب وضع الأخلاقيات وحقوق الإنسان في صميم تصميمه ونشره واستخدامه". ويشمل ذلك حماية استقلالية الإنسان وضمان احتفاظ المرضى بالسيطرة على قراراتهم المتعلقة بالرعاية الصحية.
المجالات التي يتفوق فيها الذكاء الاصطناعي فعلياً في مجال الرعاية الصحية
لا تسيئوا فهم الأمر – الذكاء الاصطناعي يُضيف قيمة هائلة للطب. لكن ليس كبديل للأطباء.
تتألق هذه التقنية في تطبيقات محددة وواضحة المعالم، حيث تتوافق نقاط قوتها تماماً مع الاحتياجات السريرية.
التصوير التشخيصي والتعرف على الأنماط
يتفوق الذكاء الاصطناعي في تحليل البيانات المرئية وتحديد الأنماط عبر مجموعات البيانات الضخمة.
في مجالات الأشعة وعلم الأمراض والأمراض الجلدية، تستطيع خوارزميات التعلم الآلي معالجة آلاف الصور واكتشاف التشوهات الدقيقة التي قد تغيب عن ملاحظة الإنسان. وهي تعمل بلا كلل أو ملل، محافظةً على أداء ثابت في المهام المتكررة.
لكنها تعمل على أفضل وجه عند دعمها لأخصائيي الأشعة، لا استبدالهم. إذ يُشير الذكاء الاصطناعي إلى المشكلات المحتملة، بينما يُقدّم الطبيب السياق، ويؤكد النتائج، ويُدمجها في الصورة السريرية الأوسع.
تخفيف العبء الإداري
هنا قد يكون للذكاء الاصطناعي أكبر تأثير فوري على صحة الأطباء ورفاهيتهم.
وفقًا لأبحاث حول إنتاجية الأطباء، وجدت دراسة تحليلية شاملة للدراسات التجريبية أن الذكاء الاصطناعي يقلل بشكل كبير من عبء عمل الأطباء ووقت التشخيص من خلال أتمتة عمليات التفسير والتوثيق المتكررة.
أظهر استطلاع رأي أجرته شركة سيرمو للأطباء أن 46% من المشاركين يرون قيمةً للجهاز كأداة إدارية، مثل كاتب التقارير الطبية، لتقليل الأعمال الورقية. بينما يعتقد 17% فقط أنه قادر على تقديم اقتراحات سريرية مفيدة.
هذا يدل على شيء مهم حول المكان الذي يرى فيه الأطباء القيمة العملية الحقيقية.
تحليل البيانات والتنبؤ
بإمكان الذكاء الاصطناعي تحليل الأرقام وتحديد الاتجاهات بشكل يتجاوز بكثير القدرة الإدراكية البشرية.
في مجالات إدارة صحة السكان، ومراقبة الأمراض، والبحوث السريرية، تعالج تقنيات الذكاء الاصطناعي كميات هائلة من البيانات للتنبؤ بتفشي الأمراض، وتحديد المرضى المعرضين للخطر، وتسريع تطوير الأدوية. وتدعم هذه القدرات اتخاذ قرارات أفضل على مستوى النظام.
حقق نموذج الذكاء الاصطناعي دقة بلغت 79.51% في اختبار محاكاة الكلية الملكية البريطانية لأخصائيي الأشعة (FRCR)، مقارنةً بمتوسط 84.81% لـ 26 أخصائي أشعة حديثي التخرج. اجتاز الذكاء الاصطناعي اختبارين من أصل 10 اختبارات محاكاة، بينما اجتاز أخصائيو الأشعة العاديون 4 اختبارات من أصل 10. إجمالاً، احتل الذكاء الاصطناعي المرتبة 26 من بين 27 مشاركًا (قبل الأخير)، ولكنه كان الأفضل أداءً في أحد اختبارات المحاكاة العشرة، وحدد 50% من الحالات التي فشل فيها معظم أخصائيي الأشعة بشكل صحيح.
المستقبل الحقيقي: الطب المعزز بالذكاء الاصطناعي
لا ينبغي أن يكون السؤال ما إذا كان الذكاء الاصطناعي سيحل محل الأطباء، بل كيف سيغير الذكاء الاصطناعي الممارسة الطبية.
تشير الأبحاث باستمرار إلى نموذج تعاوني حيث يتولى الذكاء الاصطناعي المهام التي يجيدها - معالجة البيانات، والتعرف على الأنماط، والعمل الإداري - بينما يركز الأطباء على الجوانب الإنسانية الفريدة للطب.
كما أوضح أحد الأطباء العامين في مناقشات المجتمع: "يمكن للذكاء الاصطناعي أن يساعد الأطباء في اتباع نهج أكثر شمولية لإدارة الأمراض، وتحسين تنسيق خطط الرعاية، ومساعدة المرضى على إدارة برامج العلاج طويلة الأجل والامتثال لها بشكل أفضل".“
هذه هي الرؤية الواقعية. ليس استبدالاً، بل تحسيناً.
معالجة الإرهاق الوظيفي لدى الأطباء
إن إمكانية استخدام الذكاء الاصطناعي لمكافحة الإرهاق الوظيفي في مجال الرعاية الصحية تستحق الاهتمام.
بحسب بحث نُشر في مجلة BMJ Health Care Informatics، فقد أصبح الإرهاق المهني شائعًا جدًا بين الأطباء والممرضين والموظفين لدرجة أنه يُضعف بشكل ملحوظ أداء القوى العاملة في مجال الرعاية الصحية. وتؤثر هذه الحالة سلبًا على جودة رعاية المرضى، مما يؤدي إلى أخطاء طبية وانخفاض إنتاجية الأطباء.
يمكن لأدوات الذكاء الاصطناعي التي تقلل من عبء التوثيق، وتبسط سير العمل، وتؤتمت المهام الروتينية أن تمنح الأطباء الوقت والطاقة الذهنية التي يحتاجونها للتواصل مع المرضى.
لكن هناك جانب آخر. فالذكاء الاصطناعي سيئ التنفيذ الذي يخلق عملاً إضافياً، أو يولد تنبيهات يتعين على الأطباء التعامل معها، أو يُدخل مشاكل تقنية جديدة، قد يؤدي إلى تفاقم الإرهاق بدلاً من تخفيفه.
توسيع نطاق الوصول إلى الرعاية
يحمل الذكاء الاصطناعي وعداً خاصاً للفئات السكانية المحرومة.
تشير منظمة الصحة العالمية إلى أن الذكاء الاصطناعي قد يمكّن الدول ذات الموارد المحدودة والمجتمعات الريفية - حيث يواجه المرضى صعوبة في الوصول إلى العاملين في مجال الرعاية الصحية - من سدّ الثغرات في الخدمات الصحية. ويمكن للذكاء الاصطناعي التشخيصي، ومنصات التطبيب عن بُعد، ودعم اتخاذ القرارات السريرية أن توسّع نطاق المعرفة المتخصصة لتشمل المناطق التي تعاني من نقص في الأطباء.
مع ذلك، تحذر منظمة الصحة العالمية من المبالغة في تقدير فوائد الذكاء الاصطناعي على حساب الاستثمارات اللازمة للتغطية الصحية الشاملة. فالتكنولوجيا ليست بديلاً عن البنية التحتية الكافية للرعاية الصحية والقوى العاملة المؤهلة.
التحديات والمخاطر الحرجة
إن الطريق نحو الطب المعزز بالذكاء الاصطناعي ليس خالياً من العقبات.
تحدد إرشادات منظمة الصحة العالمية بشأن أخلاقيات الذكاء الاصطناعي العديد من المخاطر التي يجب معالجتها من خلال التنظيم والحوكمة الدقيقة.
مخاوف بشأن التحيز والإنصاف
تعكس أنظمة الذكاء الاصطناعي البيانات التي يتم تدريبها عليها.
قد لا تُحقق الأنظمة المُدرَّبة أساسًا على بيانات من أفراد في دول ذات دخل مرتفع أداءً جيدًا للمرضى في الدول ذات الدخل المنخفض والمتوسط. ويمكن للخوارزميات أن تُجسِّد التفاوتات القائمة في الرعاية الصحية، مما يُديم أو حتى يُفاقم أوجه عدم المساواة.
وفقًا لمنظمة الصحة العالمية، يجب تصميم تقنيات الذكاء الاصطناعي "بعناية لتعكس تنوع الأوضاع الاجتماعية والاقتصادية والرعاية الصحية" لضمان خدمتها لجميع السكان بشكل عادل.
الخصوصية وحماية البيانات
يتطلب الذكاء الاصطناعي الطبي كميات هائلة من بيانات المرضى.
يشكل جمع البيانات الصحية واستخدامها بطرق غير أخلاقية مخاطر جسيمة. وتؤكد منظمة الصحة العالمية أن حماية استقلالية الإنسان تعني ضرورة حماية خصوصيته وسرية معلوماته، وأن يمنح المرضى موافقة مستنيرة صحيحة من خلال الأطر القانونية المناسبة.
إن إخضاع حقوق المرضى للمصالح التجارية لشركات التكنولوجيا يمثل خطراً حقيقياً يتطلب رقابة تنظيمية.
السلامة والمساءلة
عندما يرتكب الذكاء الاصطناعي أخطاءً، من المسؤول؟
بينما تؤدي تقنيات الذكاء الاصطناعي مهامًا محددة، تؤكد منظمة الصحة العالمية على أن "مسؤولية الجهات المعنية تكمن في ضمان استخدامها في ظل ظروف مناسبة ومن قبل أشخاص مدربين تدريبًا مناسبًا". ويجب أن توجد آليات فعالة للمساءلة وتقديم سبل الانتصاف عندما تؤثر القرارات القائمة على الذكاء الاصطناعي سلبًا على الأفراد.
لقد وضعت إدارة الغذاء والدواء الأمريكية أطرًا تنظيمية للأجهزة الطبية التي تعمل بالذكاء الاصطناعي لضمان السلامة والفعالية، لكن هذا المجال لا يزال يتطور بوتيرة أسرع من قدرة التنظيم على مواكبة ذلك.
آراء الأطباء حول الذكاء الاصطناعي
تكشف المناقشات المجتمعية بين الأطباء عن وجهات نظر دقيقة حول دور الذكاء الاصطناعي في الطب.
لا يخشى معظم الأطباء الاستبدال الكامل. فهم يدركون إمكانات الذكاء الاصطناعي في تحسين جوانب محددة من عملهم، مع بقائهم متشككين في الادعاءات المبالغ فيها.
تظهر مواضيع مشتركة من خلال منتديات واستطلاعات رأي الأطباء:
- الحماس للذكاء الاصطناعي الإداري الذي يقلل من عبء التوثيق
- تفاؤل حذر بشأن أدوات المساعدة التشخيصية
- مخاوف بشأن المسؤولية القانونية عند تقديم الذكاء الاصطناعي للتوصيات
- الشكوك حول قدرة الذكاء الاصطناعي على التعامل مع الحالات المعقدة والغامضة
- الاعتراف بأن علاقات المرضى تظل في جوهرها علاقات إنسانية
يرى العديد من الأطباء أن الذكاء الاصطناعي قد يحررهم لممارسة الطب بالطريقة التي يريدونها - قضاء المزيد من الوقت مع المرضى، ووقت أقل في الأعمال الورقية.
لكنهم يشعرون بالقلق أيضاً بشأن الأنظمة المصممة بشكل سيئ والتي تخلق مشاكل أكثر مما تحل.
الاستعداد لمستقبل معزز بالذكاء الاصطناعي
يحتاج القطاع الطبي إلى التكيف استراتيجياً مع دمج الذكاء الاصطناعي.
هذا لا يعني الاستعداد للتقادم، بل يعني تطوير المهارات والأنظمة التي تزيد من فوائد الذكاء الاصطناعي مع الحفاظ على ما يجعل الأطباء لا غنى عنهم.
التدريب ومحو الأمية الرقمية
يجب أن يتطور التعليم الطبي لإعداد الأطباء المستقبليين لممارسة الطب المعززة بالذكاء الاصطناعي.
يحتاج الأطباء إلى معرفة رقمية لفهم كيفية عمل أنظمة الذكاء الاصطناعي، وحدودها، وكيفية تفسير نتائجها بشكل نقدي. كما يحتاجون إلى تدريب حول متى يثقون بتوصيات الذكاء الاصطناعي ومتى يتجاوزونها بناءً على التقييم السريري.
تشير منظمة الصحة العالمية إلى أن ملايين العاملين في مجال الرعاية الصحية سيحتاجون إلى التدريب على المهارات الرقمية أو إعادة التدريب عليها مع أتمتة بعض الوظائف.
الأطر التنظيمية
يتعين على الحكومات تطوير هياكل حوكمة مناسبة.
تحدد منظمة الصحة العالمية ستة مبادئ لتنظيم الذكاء الاصطناعي: حماية الاستقلالية البشرية، وتعزيز رفاهية الإنسان وسلامته، وضمان الشفافية، وتعزيز المسؤولية والمساءلة، وضمان الشمولية والإنصاف، وتعزيز الاستجابة والاستدامة.
ينبغي أن توجه هذه المبادئ القوانين والسياسات التي توازن بين الابتكار وحماية المرضى.
تكامل سير العمل
تحتاج أنظمة الرعاية الصحية إلى استراتيجيات تنفيذ مدروسة.
يؤدي ضعف تكامل الذكاء الاصطناعي إلى اضطرابات في سير العمل، وإرهاق من كثرة التنبيهات، وإحباط الأطباء. ويتطلب النشر الناجح إشراك الأطباء في قرارات التصميم، وتوفير التدريب الكافي، والتقييم المستمر للأداء في الواقع العملي.
الهدف ليس زيادة الأتمتة إلى أقصى حد، بل تحسين الشراكة بين الإنسان والذكاء الاصطناعي.
| مجال التطبيق | جاهزية الذكاء الاصطناعي | التأثير الحالي | القيد الأساسي |
|---|---|---|---|
| التصوير التشخيصي | عالي | مساعدة كبيرة في علم الأشعة، وعلم الأمراض، والأمراض الجلدية | يتطلب الأمر تفسيراً من الطبيب وسياقاً. |
| المهام الإدارية | عالي | تقليل عبء التوثيق، وأتمتة الجدولة | التكامل مع الأنظمة الحالية |
| دعم القرار السريري | معتدل | تحديد التفاعلات الدوائية، واقتراح التشخيصات | مخاوف تتعلق بالمسؤولية، والدقة في الحالات الحدية |
| الفحص البدني | قليل | الحد الأدنى - بعض المراقبة القائمة على أجهزة الاستشعار | يتطلب ذكاءً متجسدًا |
| التواصل مع المرضى | قليل | روبوتات محادثة أساسية لفرز الحالات | يفتقر إلى التعاطف والفهم الدقيق |
| العمليات الجراحية | معتدل | المساعدة الروبوتية في إجراءات محددة | يتطلب الأمر تحكمًا وحكمًا من جراح بشري |
| اتخاذ القرارات الأخلاقية | منخفض جداً | لا شيء - يبقى مجالاً بشرياً بالكامل | لا يستطيع الذكاء الاصطناعي تطبيق التفكير الأخلاقي. |
ابدأ بحالات استخدام طبية حقيقية قبل إعادة التفكير في الأدوار
يُستخدم الذكاء الاصطناعي بالفعل في مجال الرعاية الصحية، ولكن ليس كبديل للأطباء. فهو يعمل في مجالات محددة، كمعالجة البيانات الطبية، وتحديد الأنماط، أو دعم المهام الروتينية. ويبقى التشخيص والمسؤولية والقرارات النهائية من اختصاص الأطباء. متفوقة الذكاء الاصطناعي يركز هذا النهج على تحويل هذه القدرات إلى أنظمة عملية. وبدلاً من الافتراضات العامة، يساعد المؤسسات على تحديد حالات استخدام واضحة وبناء حلول تتناسب مع البيئات الحالية.
ما تساعد فيه عادة:
- تحديد حالات استخدام الذكاء الاصطناعي الواقعية قبل التطوير
- بناء نماذج الذكاء الاصطناعي المخصصة والأدوات القائمة على البيانات
- دمج الذكاء الاصطناعي في الأنظمة وسير العمل الحالية
- التحقق من صحة الأفكار من خلال إثبات المفهوم قبل التوسع
👉للتواصل متفوقة الذكاء الاصطناعي واكتشف أين يمكن للذكاء الاصطناعي أن يدعم سير عملك دون أن يحل محل الأشخاص الذين يديرونه.
الحكم على استبدال الذكاء الاصطناعي للأطباء
هل سيحل الذكاء الاصطناعي محل الأطباء؟
تشير الأدلة إلى النفي. ليس كلياً، وربما ليس حتى في الغالب.
سيُحدث الذكاء الاصطناعي تحولاً جذرياً في الممارسة الطبية. سيُؤتمت بعض المهام، ويُحسّن دقة التشخيص في مجالات مُحددة، ويُحرر الأطباء من الأعباء الإدارية المُرهقة. وقد يُغير أيضاً كيفية قضاء الأطباء لوقتهم، مُحوّلاً تركيزهم نحو الجوانب الإنسانية الفريدة للرعاية.
لكن جوهر الطب - الحكم، والتعاطف، والتفكير الأخلاقي، والمهارات البدنية، والتواصل الإنساني الذي يحدد الرعاية الممتازة للمرضى - لا يزال خارج نطاق قدرات الذكاء الاصطناعي.
وكما خلصت الأبحاث التي نشرها المركز الوطني لمعلومات التكنولوجيا الحيوية، فإن الذكاء الاصطناعي "يكمل عمل الأطباء ومقدمي الرعاية الصحية، ولا يحل محلهم".“
يبدو المستقبل وكأنه يتمثل في استخدام الأطباء لأدوات الذكاء الاصطناعي القوية لممارسة الطب بشكل أفضل، وليس في قيام الخوارزميات بممارسة الطب بمفردها.
ما نقوم ببنائه هو الذكاء المعزز في مجال الرعاية الصحية - أطباء بشريون معززون بقوة الحوسبة، وليسوا بديلين عنها.
الأسئلة الشائعة
هل سيقضي الذكاء الاصطناعي على وظائف الأطباء في السنوات العشر القادمة؟
من غير المرجح أن يقضي الذكاء الاصطناعي على وظائف الأطباء خلال العقد القادم. فبينما سيؤتمت الذكاء الاصطناعي بعض المهام كالتوثيق وتحليل الصور الأساسي، إلا أن التقييم المعقد، ومهارات الفحص السريري، والعلاقات الإنسانية التي تُعدّ جوهرية في الطب، لا يمكن محاكاتها بالذكاء الاصطناعي الحالي أو في المستقبل القريب. ووفقًا لبحث أجرته منظمة الصحة العالمية والمركز الوطني لمعلومات التقانة الحيوية، يُعدّ الذكاء الاصطناعي مكملاً للأطباء لا بديلاً عنهم. ستتطور أدوار الأطباء لتركز أكثر على المهام التي تتطلب ذكاءً بشريًا، لكن الطلب على الأطباء لا يزال قويًا نظرًا للنقص المستمر في الكوادر الطبية.
هل يستطيع الذكاء الاصطناعي تشخيص الأمراض بشكل أفضل من الأطباء؟
يمكن للذكاء الاصطناعي أن يتفوق على الأطباء في مهام تشخيصية محددة ودقيقة ذات معايير واضحة، مثل تحديد أنماط معينة في الصور الطبية أو فحص حالات مرضية محددة. على سبيل المثال، حقق الذكاء الاصطناعي دقة بلغت 79.5% في فحوصات الأشعة. مع ذلك، يتطلب التشخيص في الممارسة السريرية الفعلية دمج مصادر معلومات متعددة، وتاريخ المريض، ونتائج الفحص السريري، وعوامل سياقية لا يستطيع الذكاء الاصطناعي معالجتها بالكامل. لذا، يُعدّ الذكاء الاصطناعي أكثر فعالية كمساعد تشخيصي يُشير إلى المشكلات المحتملة لمراجعة الطبيب، بدلاً من كونه أداة تشخيصية مستقلة.
ما هي التخصصات الطبية الأكثر عرضة للخطر من الذكاء الاصطناعي؟
تواجه تخصصات الأشعة وعلم الأمراض والأمراض الجلدية أكبر قدر من التحديات التي يفرضها الذكاء الاصطناعي، نظرًا لاعتمادها الكبير على تفسير الصور، وهي أبرز قدرات الذكاء الاصطناعي. ومع ذلك، فإنّ "الخطر" لا يعني الاستغناء عن المتخصصين. إذ يتعلم هؤلاء المتخصصون كيفية استخدام أدوات الذكاء الاصطناعي التي تتولى الفحوصات الروتينية، بينما يركزون هم على الحالات المعقدة والإجراءات الطبية واستشارات المرضى وتخطيط العلاج. وقد وافقت إدارة الغذاء والدواء الأمريكية على أكثر من 501 جهازًا طبيًا يعمل بالذكاء الاصطناعي لتطبيقات التصوير، لكن هذه الأجهزة تُكمّل عمل المتخصصين ولا تحل محلهم. أما التخصصات التي تتطلب إجراءات جسدية مكثفة أو تفاعلًا معقدًا مع المرضى أو اتخاذ قرارات أخلاقية، فتواجه خطرًا ضئيلًا للاستغناء عنها.
هل يشعر المرضى بالراحة تجاه استخدام الذكاء الاصطناعي في اتخاذ القرارات الطبية؟
تختلف آراء المرضى، لكن معظمهم يفضلون الرعاية المدعومة بالذكاء الاصطناعي على الرعاية التي يقودها الذكاء الاصطناعي بالكامل. يتقبل الناس عمومًا استخدام الذكاء الاصطناعي في المهام الإدارية والفحص والكشف عن المشكلات المحتملة، لكنهم يرغبون في أن يتخذ الأطباء البشريون القرارات النهائية بشأن علاجهم. وتؤكد منظمة الصحة العالمية أن حماية استقلالية الإنسان في الرعاية الصحية تعني ضرورة بقاء البشر متحكمين في القرارات الطبية. وتبقى الثقة قضية محورية، إذ يحتاج المرضى إلى معلومات شفافة حول متى وكيف يُستخدم الذكاء الاصطناعي في رعايتهم. ولا يمكن للخوارزميات وحدها أن تُحاكي العلاقة بين الطبيب والمريض المبنية على التعاطف والثقة.
كيف يمكن للأطباء الاستعداد للعمل مع الذكاء الاصطناعي؟
ينبغي على الأطباء تطوير مهاراتهم الرقمية لفهم قدرات الذكاء الاصطناعي وحدوده. ويشمل ذلك معرفة كيفية تدريب أنظمة الذكاء الاصطناعي، والتحيزات التي قد تنطوي عليها، ومتى يثقون بتوصياتها ومتى يشككون فيها. بدأ التعليم الطبي بدمج تدريب الذكاء الاصطناعي، ولكن يمكن للأطباء الممارسين مواصلة تعليمهم في مجال المعلوماتية الصحية. ووفقًا لأبحاث حول إنتاجية الأطباء، فإن أولئك الذين يستخدمون الذكاء الاصطناعي في المهام الإدارية يُبلغون عن انخفاض في الإرهاق. كما ينبغي على الأطباء الدعوة إلى تطبيق الذكاء الاصطناعي بشكل مدروس في مؤسساتهم بما يدعم سير العمل السريري فعليًا بدلًا من خلق أعباء إضافية.
ما هي اللوائح التي تحكم الذكاء الاصطناعي الطبي؟
في الولايات المتحدة، تُنظّم إدارة الغذاء والدواء الأمريكية الأجهزة الطبية المُزوّدة بتقنية الذكاء الاصطناعي من خلال أُطرها الحالية، حيث تمّ اعتماد أكثر من 1400 جهاز منها. وتُوفّر الإدارة قائمةً متاحةً للعموم بالأجهزة الطبية المُرخّصة بتقنية الذكاء الاصطناعي، كما طوّرت نماذج تقييم مُخصّصة لتطبيقات الذكاء الاصطناعي والتعلم الآلي. وقد نشرت منظمة الصحة العالمية إرشادات عالمية تُركّز على ستة مبادئ: حماية الاستقلالية، وتعزيز السلامة، وضمان الشفافية، وتعزيز المساءلة، وضمان العدالة، وتعزيز الاستدامة. مع ذلك، تتطوّر تقنية الذكاء الاصطناعي بوتيرة أسرع من التنظيم، مما يُشكّل تحديات مُستمرة لأُطر الحوكمة في جميع أنحاء العالم.
هل ستجعل تقنيات الذكاء الاصطناعي الرعاية الصحية في متناول الفئات السكانية المحرومة؟
تتمتع تقنيات الذكاء الاصطناعي بإمكانية توسيع نطاق الوصول إلى الرعاية الصحية في المناطق الريفية الفقيرة التي تعاني من نقص في الأطباء. وتشير منظمة الصحة العالمية إلى أن الذكاء الاصطناعي التشخيصي والتطبيب عن بُعد يمكن أن يسدّا الفجوات في الوصول إلى المتخصصين للمجتمعات المحرومة. وقد أظهر تطبيق منظمة الصحة العالمية للأمراض الجلدية المدارية المهملة هذه الإمكانية في كينيا، حيث ساعد العاملين في مجال الرعاية الصحية في المناطق التي تفتقر إلى أطباء الجلدية. ومع ذلك، تحذر منظمة الصحة العالمية من المبالغة في تقدير فوائد الذكاء الاصطناعي على حساب الاستثمارات الأساسية في البنية التحتية للرعاية الصحية. فقد لا يُحقق الذكاء الاصطناعي المُدرَّب بشكل أساسي على بيانات من الدول الغنية أداءً جيدًا مع مختلف الفئات السكانية، مما يُعرِّضها لخطر تفاقم عدم المساواة بدلًا من الحدّ من التفاوتات. لذا، يُعدّ التصميم الدقيق والتحقق من صحة النتائج في بيئات متنوعة أمرًا بالغ الأهمية.
الخلاصة
يمثل الذكاء الاصطناعي أهم تحول تكنولوجي في الطب منذ إدخال تقنيات التصوير الحديثة.
لن يحل محل الأطباء، لكنه سيغير بشكل جذري طريقة ممارسة الطب.
سيقدم الأطباء الذين يتقنون استخدام أدوات الذكاء الاصطناعي بفعالية رعاية أفضل وأكثر كفاءة من أولئك الذين يقاومون هذه التقنية. وستساهم أنظمة الرعاية الصحية التي تطبق الذكاء الاصطناعي بشكل مدروس - بمشاركة الأطباء، وتوفير التدريب الكافي، والتقييم المستمر - في تحسين النتائج وتقليل الإرهاق المهني لدى الأطباء.
الهدف ليس الاختيار بين الأطباء البشريين والذكاء الاصطناعي، بل بناء نظام رعاية صحية يعمل فيه كلاهما معًا، ويساهم كل منهما بما يجيده.
هذا هو المستقبل الذي يستحق البناء. ليس مستقبلاً تمارس فيه الخوارزميات الطب بمفردها، بل مستقبلاً يقدم فيه الأطباء البشريون، المدعومون بالذكاء الاصطناعي، الرعاية الأكثر فعالية وتعاطفاً وإنصافاً.

