Kurzzusammenfassung: Künstliche Intelligenz (KI) wird Ärzte nicht ersetzen, sondern das Gesundheitswesen als leistungsstarke Unterstützung grundlegend verändern. Während KI in der Datenanalyse, der diagnostischen Bildgebung und administrativen Aufgaben hervorragende Leistungen erbringt, bleiben die menschlichen Aspekte der Medizin – Empathie, klinisches Urteilsvermögen, ethische Entscheidungsfindung und die Beziehung zum Patienten – unersetzlich. Die Zukunft des Gesundheitswesens liegt in KI-gestützten Ärzten, die effizienter und präziser als je zuvor arbeiten.
Die Frage lässt Gesundheitsexperten nachts nicht schlafen: Wird künstliche Intelligenz irgendwann die Ärzte ersetzen?
Es ist keine unbegründete Angst. Künstliche Intelligenz hat unzählige Branchen revolutioniert und Arbeitsplätze automatisiert, die einst als immun gegen technologischen Ersatz galten. Algorithmen des maschinellen Lernens sind dem Menschen in bestimmten Diagnoseaufgaben inzwischen überlegen. In der Radiologie kann KI bestimmte Krebsarten mit bemerkenswerter Genauigkeit erkennen. Die Verarbeitung natürlicher Sprache übernimmt die medizinische Dokumentation.
Aber die Realität von KI im Gesundheitswesen ist weitaus differenzierter, als es die Erzählung vom Ersatz vermuten lässt.
Laut einer vom National Center for Biotechnology Information veröffentlichten Studie ergänzt künstliche Intelligenz im Gesundheitswesen Ärzte und andere Gesundheitsdienstleister, anstatt sie zu ersetzen. Die Ergebnisse deuten auf eine Zukunft hin, in der KI die Fähigkeiten von Ärzten erweitert, anstatt den Beruf vollständig zu ersetzen.
Schauen wir uns an, was die Daten tatsächlich zeigen.
Wie KI die medizinische Praxis bereits verändert
Künstliche Intelligenz ist im Gesundheitswesen keine Zukunftstechnologie. Sie ist bereits Realität und arbeitet auf sinnvolle Weise mit Ärzten zusammen.
Die diagnostische Bildgebung stellt heute die fortschrittlichste Anwendung von KI in der Medizin dar. Laut dem „Future Healthcare Journal“ ergab eine Überprüfung von KI- und maschinellem Lernen-basierten Medizinprodukten, die in den USA und Europa zwischen 2015 und 2020 zugelassen wurden, dass mehr als die Hälfte – 581 Geräte in den USA und 531 in Europa – auf die automatisierte Klassifizierung medizinischer Bilder spezialisiert waren.
Diese Systeme unterstützen Radiologen, indem sie potenzielle Anomalien kennzeichnen, dringende Fälle priorisieren und die für die Bildanalyse benötigte Zeit verkürzen.
Über die Radiologie hinaus hält die KI in mehreren klinischen Bereichen Einzug:
- Verarbeitung natürlicher Sprache für medizinische Dokumentation und elektronische Patientenakten
- Prädiktive Analysen für die Krankheitsüberwachung und die Reaktion auf Ausbrüche
- Beschleunigung der Arzneimittelentwicklung und der pharmazeutischen Forschung
- Klinische Entscheidungshilfesysteme, die Patientendaten analysieren
- Automatisierte Triage-Systeme in Notaufnahmen
Ein bemerkenswertes Beispiel ist die Skin NTDs App der Weltgesundheitsorganisation (WHO), die KI-basierte Algorithmen nutzt, um medizinisches Fachpersonal bei der Diagnose vernachlässigter Tropenkrankheiten der Haut zu unterstützen. Vorläufige Ergebnisse einer Studie in Kenia zeigten eine durchschnittliche Sensitivität von etwa 801 TP3T für beide Algorithmen im Vergleich zu den Diagnosen von Fachärzten für Dermatologie.
Mal ehrlich: Diese Anwendungen stellen echte Durchbrüche dar. Sie sind aber Werkzeuge zur Verbesserung der medizinischen Praxis, kein Ersatz für die Ärzte, die sie anwenden.
Warum KI Ärzte nicht vollständig ersetzen kann
Die philosophischen und praktischen Grenzen der KI in der Medizin reichen tiefer, als den meisten Menschen bewusst ist.
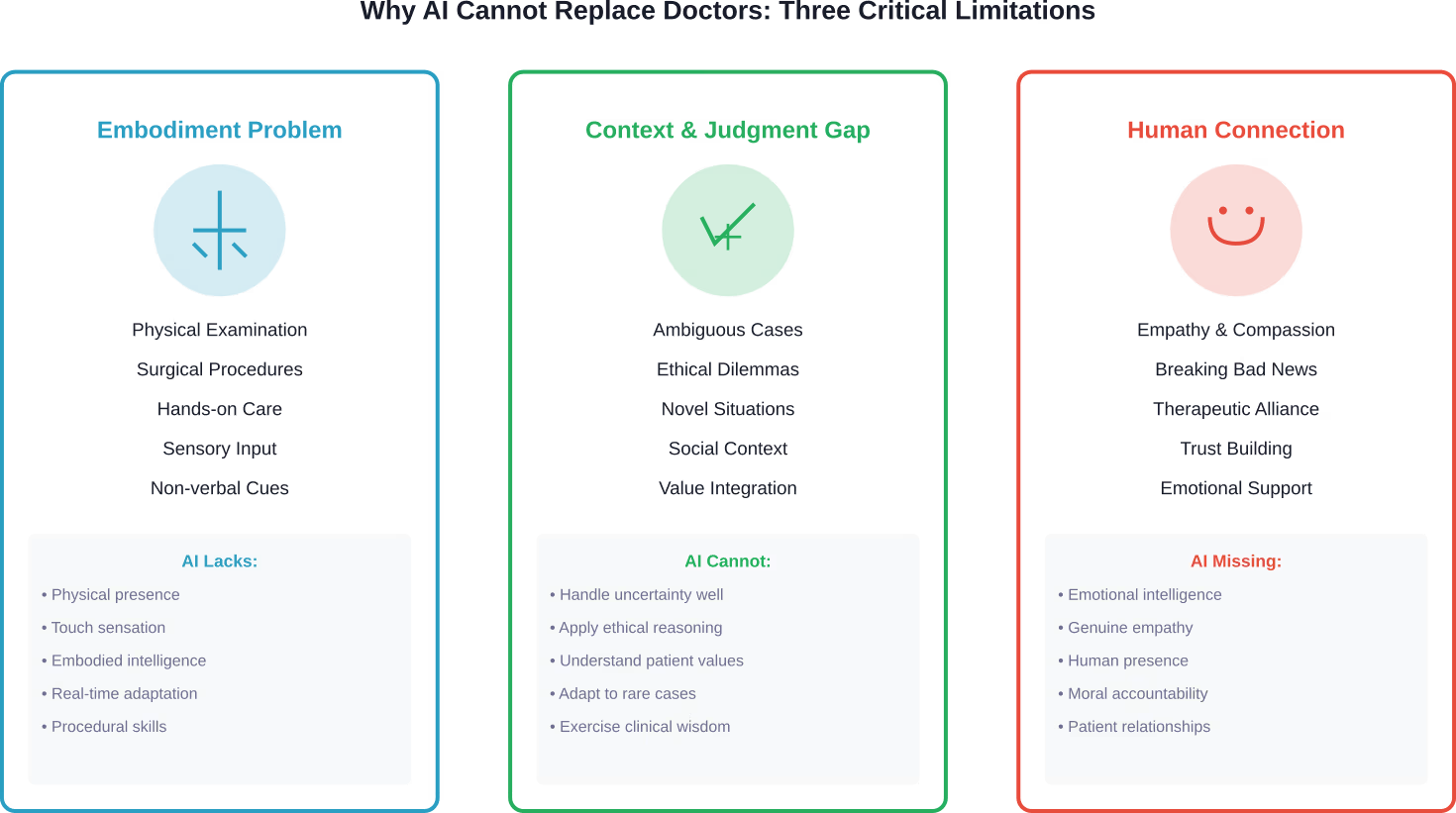
Eine im Journal of Medical Ethics and History of Medicine veröffentlichte Studie untersuchte, warum die Idee, dass KI Ärzte vollständig ersetzen könnte, im Grunde ein “Pseudoproblem” darstellt. Die Analyse identifizierte drei entscheidende Einschränkungen, die eine vollständige Ersetzung von Ärzten durch KI verhindern.
Das Verkörperungsproblem
Medizin ist keine rein intellektuelle Arbeit. Ärzte führen körperliche Untersuchungen, chirurgische Eingriffe und praktische Interventionen durch, die verkörperte Intelligenz erfordern.
KI-Systemen fehlt die physische Präsenz und die sensorische Wahrnehmung, die durch die Untersuchung von Patienten gewonnen wird. Die subtilen Signale, die ein Arzt durch Abtasten des Bauches, Beobachten des Gangbildes oder Erkennen nonverbaler Stresssignale wahrnimmt, liegen außerhalb der aktuellen Fähigkeiten von KI.
Ein Urologe von Keck Medicine der USC erklärte: “Ich kenne die Krankengeschichte des Patienten, die vorherigen Operationen, die er hatte, und die Hindernisse, auf die ich stoßen könnte. Künstliche Intelligenz kann das noch nicht wirklich leisten.”
Die Kontext- und Urteilslücke
Medizinische Entscheidungsfindung umfasst weit mehr als die Mustererkennung in Datensätzen.
Ärzte beziehen verschiedene Informationsquellen – die Krankengeschichte des Patienten, den sozialen Kontext, persönliche Werte, die Familiendynamik und die individuelle Risikotoleranz – in ihre Behandlungsempfehlungen ein. Sie navigieren durch unklare Situationen, in denen die Beweislage unvollständig oder widersprüchlich ist.
KI-Modelle, die mit historischen Daten trainiert wurden, haben Schwierigkeiten mit neuen Situationen, seltenen Krankheitsbildern und Fällen, die außerhalb ihrer Trainingsparameter liegen. Sie können sich nicht so an unerwartete Komplikationen anpassen wie erfahrene Kliniker.
Der Faktor menschliche Beziehungen
Im Gesundheitswesen geht es im Kern um menschliche Beziehungen.
Patienten brauchen Einfühlungsvermögen, Zuspruch und jemanden, der sie als ganze Person und nicht nur als Ansammlung von Symptomen wahrnimmt. Schlechte Nachrichten zu überbringen, die Sterbebegleitung zu besprechen und Patienten während schwieriger Behandlungen zu begleiten, erfordert emotionale Intelligenz, die KI nicht ersetzen kann.
Die Weltgesundheitsorganisation betont, dass KI zwar vielversprechend für die Verbesserung der Gesundheitsversorgung sei, “Ethik und Menschenrechte jedoch im Mittelpunkt ihrer Entwicklung, ihres Einsatzes und ihrer Nutzung stehen müssen”. Dies schließt den Schutz der menschlichen Autonomie und die Gewährleistung ein, dass Patienten die Kontrolle über ihre Gesundheitsentscheidungen behalten.
Wo KI im Gesundheitswesen tatsächlich ihre Stärken ausspielt
Verstehen Sie mich nicht falsch – KI ist für die Medizin von enormem Wert. Nur eben nicht als Ersatz für Ärzte.
Die Technologie glänzt in spezifischen, klar definierten Anwendungsbereichen, in denen ihre Stärken perfekt mit den klinischen Anforderungen übereinstimmen.
Diagnostische Bildgebung und Mustererkennung
Künstliche Intelligenz zeichnet sich durch ihre Fähigkeit aus, visuelle Daten zu analysieren und Muster in riesigen Datensätzen zu erkennen.
In der Radiologie, Pathologie und Dermatologie können Algorithmen des maschinellen Lernens Tausende von Bildern verarbeiten und selbst kleinste Anomalien erkennen, die dem Menschen möglicherweise entgehen. Sie arbeiten unermüdlich und ermüdungsfrei und erbringen auch bei sich wiederholenden Aufgaben eine gleichbleibende Leistung.
Sie eignen sich jedoch am besten zur Unterstützung von Radiologen, nicht als deren Ersatz. Die KI weist auf potenzielle Probleme hin; der Arzt liefert Kontext, bestätigt die Befunde und integriert die Ergebnisse in das Gesamtbild des klinischen Zustands.
Reduzierung des Verwaltungsaufwands
Hier könnte KI ihren größten unmittelbaren Einfluss auf das Wohlbefinden von Ärzten haben.
Laut einer Metaanalyse empirischer Studien zur Produktivität von Ärzten reduziert KI die Arbeitsbelastung und die Diagnosezeit von Ärzten erheblich, indem sie wiederkehrende Interpretations- und Dokumentationsprozesse automatisiert.
Eine Sermo-Umfrage unter Ärzten ergab, dass 461 der Befragten den Nutzen des Systems als administratives Hilfsmittel, beispielsweise als Schreibkraft, zur Reduzierung des Papieraufwands sahen. Nur 171 glaubten, dass es sinnvolle klinische Vorschläge machen könne.
Das sagt uns etwas Wichtiges darüber, wo Ärzte den tatsächlichen praktischen Nutzen sehen.
Datenanalyse und Prognose
Künstliche Intelligenz kann Zahlen analysieren und Trends erkennen, die weit über die kognitiven Fähigkeiten des Menschen hinausgehen.
Für das Bevölkerungsgesundheitsmanagement, die Krankheitsüberwachung und die klinische Forschung verarbeitet KI riesige Datenmengen, um Ausbrüche vorherzusagen, Risikopatienten zu identifizieren und die Medikamentenentwicklung zu beschleunigen. Diese Fähigkeiten unterstützen eine bessere Entscheidungsfindung auf Systemebene.
Ein KI-Modell erreichte in der simulierten Prüfung des britischen Royal College of Radiologists (FRCR) eine Genauigkeit von 79,51 TP3T, verglichen mit einem Durchschnitt von 84,81 TP3T bei 26 kürzlich approbierten Radiologen. Die KI bestand 2 von 10 simulierten Prüfungen, während Radiologen im Durchschnitt 4 von 10 bestanden. Insgesamt belegte die KI den 26. Platz von 27 Teilnehmern (vorletzter Platz), erzielte aber in einer der 10 simulierten Prüfungen das beste Ergebnis und erkannte 501 TP3T der Fälle korrekt, in denen die meisten Radiologen durchfielen.
Die wahre Zukunft: KI-gestützte Medizin
Die Frage sollte nicht lauten, ob KI Ärzte ersetzen wird. Sie sollte vielmehr lauten, wie KI die medizinische Praxis verändern wird.
Die Forschung deutet einhellig auf ein kollaboratives Modell hin, bei dem künstliche Intelligenz Aufgaben übernimmt, die sie gut kann – Datenverarbeitung, Mustererkennung, administrative Arbeiten –, während sich die Ärzte auf die einzigartig menschlichen Aspekte der Medizin konzentrieren.
Wie ein Allgemeinmediziner in Gesprächen mit der Gemeinde erklärte: “KI kann Ärzte dabei unterstützen, einen umfassenderen Ansatz für das Krankheitsmanagement zu verfolgen, Behandlungspläne besser zu koordinieren und Patienten dabei helfen, ihre langfristigen Behandlungsprogramme besser zu bewältigen und einzuhalten.”
Das ist die realistische Vision. Nicht Ersatz, sondern Verbesserung.
Umgang mit ärztlichem Burnout
Das Potenzial von KI zur Bekämpfung von Burnout bei Mitarbeitern im Gesundheitswesen verdient Beachtung.
Laut einer in BMJ Health Care Informatics veröffentlichten Studie ist Burnout unter Ärzten, Pflegekräften und medizinischem Personal so weit verbreitet, dass es die Leistungsfähigkeit des Gesundheitspersonals erheblich beeinträchtigt. Dieser Zustand mindert die Qualität der Patientenversorgung, führt zu Behandlungsfehlern und verringert die Produktivität der Ärzte.
KI-Tools, die den Dokumentationsaufwand reduzieren, Arbeitsabläufe optimieren und Routineaufgaben automatisieren, könnten Ärzten die Zeit und die mentale Energie zurückgeben, die sie benötigen, um mit ihren Patienten in Kontakt zu treten.
Doch es gibt auch eine Kehrseite. Schlecht implementierte KI, die zusätzliche Arbeit verursacht, Warnmeldungen generiert, die Ärzte erst einmal durcharbeiten müssen, oder neue technische Probleme einführt, könnte Burnout eher verschlimmern als lindern.
Erweiterung des Zugangs zur Versorgung
Künstliche Intelligenz birgt insbesondere für unterversorgte Bevölkerungsgruppen großes Potenzial.
Die Weltgesundheitsorganisation (WHO) stellt fest, dass KI ressourcenarmen Ländern und ländlichen Gemeinden – in denen Patienten nur eingeschränkten Zugang zu medizinischem Fachpersonal haben – helfen könnte, Lücken in der Gesundheitsversorgung zu schließen. Diagnostische KI, Telemedizinplattformen und klinische Entscheidungshilfen könnten Fachwissen in Gebiete mit Ärztemangel bringen.
Die WHO warnt jedoch davor, die Vorteile von KI auf Kosten der notwendigen Investitionen in eine allgemeine Gesundheitsversorgung zu überschätzen. Technologie ist kein Ersatz für eine angemessene Gesundheitsinfrastruktur und ausreichend qualifiziertes Personal.
Kritische Herausforderungen und Risiken
Der Weg hin zu KI-gestützter Medizin ist nicht ohne Hindernisse.
Die Leitlinien der WHO zur Ethik der KI benennen mehrere Risiken, die durch sorgfältige Regulierung und Steuerung angegangen werden müssen.
Bedenken hinsichtlich Voreingenommenheit und Gleichstellung
KI-Systeme spiegeln die Daten wider, mit denen sie trainiert wurden.
Systeme, die primär mit Daten von Personen aus Ländern mit hohem Einkommen trainiert wurden, funktionieren möglicherweise nicht gut für Patienten in Ländern mit niedrigem und mittlerem Einkommen. Algorithmen können bestehende Ungleichheiten im Gesundheitswesen abbilden und diese dadurch verfestigen oder sogar verstärken.
Laut WHO müssen KI-Technologien “sorgfältig so konzipiert werden, dass sie die Vielfalt der sozioökonomischen und gesundheitlichen Rahmenbedingungen widerspiegeln”, um sicherzustellen, dass sie allen Bevölkerungsgruppen gleichermaßen dienen.
Datenschutz und Datensicherheit
Medizinische KI benötigt riesige Mengen an Patientendaten.
Die unethische Erhebung und Nutzung von Gesundheitsdaten birgt erhebliche Risiken. Die WHO betont, dass der Schutz der menschlichen Autonomie die Wahrung der Privatsphäre und der Vertraulichkeit voraussetzt und dass Patienten im Rahmen geeigneter rechtlicher Rahmenbedingungen eine gültige, informierte Einwilligung erteilen müssen.
Die Unterordnung der Patientenrechte unter die kommerziellen Interessen von Technologieunternehmen stellt eine reale Gefahr dar, die einer behördlichen Aufsicht bedarf.
Sicherheit und Verantwortlichkeit
Wer trägt die Verantwortung, wenn KI Fehler macht?
Obwohl KI-Technologien spezifische Aufgaben erfüllen, betont die WHO, dass “es in der Verantwortung der Beteiligten liegt, sicherzustellen, dass sie unter angemessenen Bedingungen und von entsprechend geschultem Personal eingesetzt werden”. Es müssen wirksame Mechanismen vorhanden sein, um KI-basierte Entscheidungen, die sich nachteilig auf Einzelpersonen auswirken, zu hinterfragen und Abhilfe zu schaffen.
Die FDA hat regulatorische Rahmenbedingungen für KI-gestützte Medizinprodukte entwickelt, um Sicherheit und Wirksamkeit zu gewährleisten. Der Bereich entwickelt sich jedoch schneller, als die Regulierung mithalten kann.
Was Ärzte über KI denken
Diskussionen unter Ärzten offenbaren differenzierte Perspektiven auf die Rolle der KI in der Medizin.
Die meisten Ärzte fürchten keine vollständige Ersetzung. Sie erkennen das Potenzial der KI, bestimmte Aspekte ihrer Arbeit zu verbessern, bleiben aber übertriebenen Versprechungen gegenüber skeptisch.
Aus Ärzteforen und Umfragen lassen sich gemeinsame Themen ableiten:
- Begeisterung für administrative KI, die den Dokumentationsaufwand reduziert
- Vorsichtiger Optimismus hinsichtlich diagnostischer Hilfsmittel
- Bedenken hinsichtlich der Haftung bei KI-Empfehlungen
- Skepsis, ob KI komplexe, mehrdeutige Fälle bewältigen kann
- Die Erkenntnis, dass Patientenbeziehungen im Kern menschlich bleiben.
Viele Ärzte sehen in KI die Möglichkeit, sich die Freiheit zu verschaffen, Medizin so auszuüben, wie sie es möchten – mehr Zeit mit Patienten zu verbringen und weniger Zeit mit Papierkram.
Sie befürchten aber auch schlecht konzipierte Systeme, die mehr Probleme schaffen als sie lösen.
Vorbereitung auf eine KI-gestützte Zukunft
Die Ärzteschaft muss sich strategisch an die Integration von KI anpassen.
Das bedeutet nicht, sich auf Überflüssigkeit vorzubereiten. Es bedeutet, Fähigkeiten und Systeme zu entwickeln, die die Vorteile der KI maximieren und gleichzeitig das bewahren, was Ärzte unersetzlich macht.
Schulung und digitale Kompetenz
Die medizinische Ausbildung muss sich weiterentwickeln, um zukünftige Ärzte auf die KI-gestützte Praxis vorzubereiten.
Ärzte benötigen digitale Kompetenzen, um die Funktionsweise von KI-Systemen, deren Grenzen und die kritische Interpretation ihrer Ergebnisse zu verstehen. Sie brauchen Schulungen, um zu lernen, wann sie KI-Empfehlungen vertrauen und wann sie diese aufgrund ihrer klinischen Beurteilung außer Kraft setzen sollten.
Die WHO weist darauf hin, dass Millionen von Beschäftigten im Gesundheitswesen Schulungen oder Umschulungen im Bereich digitaler Kompetenzen benötigen werden, da einige Funktionen automatisiert werden.
Regulierungsrahmen
Regierungen müssen geeignete Regierungsstrukturen entwickeln.
Die WHO skizziert sechs Grundsätze für die Regulierung von KI: Schutz der menschlichen Autonomie, Förderung des menschlichen Wohlergehens und der Sicherheit, Gewährleistung von Transparenz, Förderung von Verantwortung und Rechenschaftspflicht, Gewährleistung von Inklusivität und Gleichberechtigung sowie Förderung von Reaktionsfähigkeit und Nachhaltigkeit.
Diese Grundsätze sollten die Grundlage für Gesetze und Richtlinien bilden, die Innovation und Patientenschutz in Einklang bringen.
Workflow-Integration
Gesundheitssysteme benötigen durchdachte Implementierungsstrategien.
Schlecht integrierte KI führt zu Arbeitsablaufstörungen, Alarmmüdigkeit und Frustration bei Ärzten. Für eine erfolgreiche Implementierung ist es erforderlich, Kliniker in Designentscheidungen einzubeziehen, angemessene Schulungen anzubieten und die Leistung im realen Einsatz kontinuierlich zu evaluieren.
Ziel ist es nicht, die Automatisierung zu maximieren, sondern die Partnerschaft zwischen Mensch und KI zu optimieren.
| Anwendungsgebiet | KI-Bereitschaft | Aktuelle Auswirkungen | Hauptbeschränkung |
|---|---|---|---|
| Diagnostische Bildgebung | Hoch | Wesentliche Unterstützung in den Bereichen Radiologie, Pathologie und Dermatologie | Erfordert ärztliche Interpretation und Kontext. |
| Administrative Aufgaben | Hoch | Reduzierung des Dokumentationsaufwands, Automatisierung der Terminplanung | Integration mit vorhandenen Systemen |
| Klinische Entscheidungsunterstützung | Mäßig | Aufzeigen von Arzneimittelwechselwirkungen, Vorschlagen von Diagnosen | Haftungsbedenken, Genauigkeit in Grenzfällen |
| Körperliche Untersuchung | Niedrig | Minimal – teilweise sensorbasierte Überwachung | Erfordert verkörperte Intelligenz |
| Patientenkommunikation | Niedrig | Einfache Chatbots für die Triage | Mangelt an Empathie und differenziertem Verständnis |
| Chirurgische Eingriffe | Mäßig | Roboterunterstützung bei bestimmten Verfahren | Erfordert die Kontrolle und das Urteilsvermögen eines menschlichen Chirurgen. |
| Ethische Entscheidungsfindung | Sehr niedrig | Keines – bleibt ausschließlich menschliche Domäne | KI kann keine moralischen Urteile fällen. |
Beginnen Sie mit realen medizinischen Anwendungsfällen, bevor Sie Rollen neu überdenken.
Künstliche Intelligenz wird bereits im Gesundheitswesen eingesetzt, jedoch nicht als Ersatz für Ärzte. Sie arbeitet in spezifischen Bereichen, verarbeitet medizinische Daten, erkennt Muster oder unterstützt Routineaufgaben. Diagnose, Verantwortung und endgültige Entscheidungen verbleiben weiterhin bei medizinischen Fachkräften. AI Superior Der Fokus liegt darauf, diese Fähigkeiten in praktische Systeme umzusetzen. Anstatt allgemeiner Annahmen helfen sie Organisationen, klare Anwendungsfälle zu definieren und Lösungen zu entwickeln, die sich in bestehende Umgebungen einfügen.
Wobei sie typischerweise helfen:
- Realistische KI-Anwendungsfälle vor der Entwicklung identifizieren
- Entwicklung kundenspezifischer KI-Modelle und datengesteuerter Tools
- Integration von KI in bestehende Systeme und Arbeitsabläufe
- Ideen durch Machbarkeitsstudien vor der Skalierung validieren
👉Kontakt AI Superior und sehen Sie, wo KI Ihre Arbeitsabläufe unterstützen kann, ohne die Menschen zu ersetzen, die sie ausführen.
Das Urteil zur Frage, ob KI Ärzte ersetzen wird
Wird KI also Ärzte ersetzen?
Die Beweislage spricht dagegen. Nicht vollständig, und wahrscheinlich nicht einmal größtenteils.
Künstliche Intelligenz wird die medizinische Praxis grundlegend verändern. Sie wird bestimmte Aufgaben automatisieren, die diagnostische Genauigkeit in bestimmten Bereichen verbessern und Ärzte von administrativen Pflichten entlasten. Möglicherweise verändert sie auch die Art und Weise, wie Ärzte ihre Zeit verbringen, und lenkt den Fokus stärker auf die spezifisch menschlichen Aspekte der Patientenversorgung.
Doch der Kern der Medizin – Urteilsvermögen, Empathie, ethisches Denken, körperliche Fähigkeiten und menschliche Verbindung, die eine exzellente Patientenversorgung ausmachen – bleibt jenseits der Fähigkeiten der KI.
Wie eine vom National Center for Biotechnology Information veröffentlichte Studie zeigt, ergänzt KI Ärzte und Gesundheitsdienstleister, anstatt sie zu ersetzen.“
Die Zukunft sieht eher so aus, dass Ärzte leistungsstarke KI-Tools einsetzen, um eine bessere Medizin zu praktizieren, und nicht so, dass Algorithmen allein Medizin praktizieren.
Was wir entwickeln, ist eine erweiterte Intelligenz im Gesundheitswesen – menschliche Ärzte werden durch Rechenleistung unterstützt, nicht durch sie ersetzt.
Häufig gestellte Fragen
Werden Ärzte in den nächsten 10 Jahren durch KI ihre Arbeitsplätze verlieren?
Es ist unwahrscheinlich, dass künstliche Intelligenz (KI) innerhalb des nächsten Jahrzehnts Arztberufe überflüssig machen wird. Zwar wird KI bestimmte Aufgaben wie Dokumentation und einfache Bildanalyse automatisieren, doch die komplexen Urteilsfähigkeiten, die körperliche Untersuchung und die zwischenmenschlichen Beziehungen, die für die Medizin zentral sind, können weder von der aktuellen noch von der zukünftigen KI ersetzt werden. Laut Studien der WHO und des NCBI ergänzt KI die Arbeit von Ärzten, anstatt sie zu ersetzen. Die Rolle der Ärzte wird sich weiterentwickeln und sich stärker auf Aufgaben konzentrieren, die menschliche Intelligenz erfordern. Angesichts des anhaltenden Fachkräftemangels im Gesundheitswesen bleibt die Nachfrage nach Ärzten jedoch hoch.
Kann KI Krankheiten besser diagnostizieren als Ärzte?
Künstliche Intelligenz (KI) kann Ärzte bei spezifischen, eng umrissenen Diagnoseaufgaben mit klar definierten Parametern übertreffen – beispielsweise bei der Erkennung bestimmter Muster in medizinischen Bildern oder beim Screening auf bestimmte Erkrankungen. So erreichte KI beispielsweise eine Genauigkeit von 79,51 TP3T bei radiologischen Untersuchungen. In der klinischen Praxis erfordert die Diagnose jedoch die Integration verschiedener Informationsquellen, der Krankengeschichte, der Befunde der körperlichen Untersuchung und Kontextfaktoren, die KI nicht vollständig verarbeiten kann. KI eignet sich daher am besten als diagnostische Unterstützung, die potenzielle Probleme zur Überprüfung durch den Arzt meldet, anstatt als eigenständiges Diagnoseinstrument.
Welche medizinischen Fachrichtungen sind am stärksten durch KI gefährdet?
Radiologie, Pathologie und Dermatologie sind am stärksten von KI betroffen, da sie maßgeblich auf Bildinterpretation angewiesen sind – der größten Stärke der KI. “Gefährdet” bedeutet jedoch nicht, dass sie ersetzt werden. Diese Fachärzte lernen, mit KI-Tools zu arbeiten, die Routineuntersuchungen übernehmen, während sie sich auf komplexe Fälle, Eingriffe, Patientenberatung und Behandlungsplanung konzentrieren. Die FDA hat über 501 medizinische KI-Geräte für Bildgebungsanwendungen zugelassen, diese ergänzen jedoch die Fachärzte, anstatt sie zu ersetzen. Fachrichtungen, die umfangreiche körperliche Eingriffe, komplexe Patienteninteraktionen oder ethische Entscheidungen erfordern, sind nur einem minimalen Verdrängungsrisiko ausgesetzt.
Sind Patienten damit einverstanden, dass KI medizinische Entscheidungen trifft?
Die Einstellung der Patienten ist unterschiedlich, doch die meisten bevorzugen KI-gestützte gegenüber KI-gesteuerter Versorgung. KI wird im Allgemeinen für administrative Aufgaben, Screening und die Erkennung potenzieller Probleme akzeptiert, die endgültigen Behandlungsentscheidungen sollen jedoch von Ärzten getroffen werden. Die WHO betont, dass der Schutz der menschlichen Autonomie im Gesundheitswesen bedeutet, dass der Mensch die Kontrolle über medizinische Entscheidungen behalten muss. Vertrauen bleibt ein zentrales Thema – Patienten benötigen transparente Informationen darüber, wann und wie KI in ihrer Behandlung eingesetzt wird. Die auf Empathie und Vertrauen basierende Arzt-Patienten-Beziehung lässt sich nicht allein durch Algorithmen ersetzen.
Wie können sich Ärzte auf die Arbeit mit KI vorbereiten?
Ärzte sollten digitale Kompetenzen entwickeln, um die Möglichkeiten und Grenzen von KI zu verstehen. Dazu gehört, zu lernen, wie KI-Systeme trainiert werden, welche Verzerrungen sie enthalten können und wann man KI-Empfehlungen vertrauen und welche man hinterfragen sollte. Die medizinische Ausbildung beginnt, KI-Schulungen zu integrieren, aber praktizierende Ärzte können sich im Bereich der medizinischen Informatik weiterbilden. Studien zur Produktivität von Ärzten zeigen, dass diejenigen, die KI für administrative Aufgaben nutzen, weniger Burnout erleben. Ärzte sollten sich außerdem für eine durchdachte KI-Implementierung in ihren Einrichtungen einsetzen, die den klinischen Arbeitsablauf tatsächlich unterstützt, anstatt zusätzliche Belastungen zu schaffen.
Welche Vorschriften regeln die medizinische KI?
In den Vereinigten Staaten reguliert die FDA KI-gestützte Medizinprodukte im Rahmen ihrer bestehenden Zulassungsrichtlinien. Über 1400 KI-gestützte Geräte sind mittlerweile zugelassen. Die FDA führt eine öffentlich zugängliche Liste zugelassener KI-Medizinprodukte und hat speziell für KI- und maschinelle Lernanwendungen Bewertungsmodelle entwickelt. Die WHO hat globale Leitlinien veröffentlicht, die sechs Prinzipien betonen: Schutz der Autonomie, Förderung der Sicherheit, Gewährleistung von Transparenz, Stärkung der Verantwortlichkeit, Gewährleistung von Gleichberechtigung und Förderung der Nachhaltigkeit. Die KI-Technologie entwickelt sich jedoch schneller als die Regulierung, was die Governance-Rahmen weltweit vor ständige Herausforderungen stellt.
Wird KI die Gesundheitsversorgung für unterversorgte Bevölkerungsgruppen zugänglicher machen?
Künstliche Intelligenz (KI) birgt das Potenzial, den Zugang zur Gesundheitsversorgung in ressourcenarmen und ländlichen Gebieten mit Ärztemangel zu erweitern. Die WHO weist darauf hin, dass diagnostische KI und Telemedizin die Versorgungslücken mit Fachärzten für unterversorgte Bevölkerungsgruppen schließen könnten. Die WHO-App für vernachlässigte Tropenkrankheiten (NTDs) der Haut demonstrierte dieses Potenzial in Kenia und unterstützte Gesundheitspersonal in Gebieten ohne Dermatologen. Die WHO warnt jedoch davor, die Vorteile von KI auf Kosten grundlegender Investitionen in die Gesundheitsinfrastruktur zu überschätzen. KI, die primär mit Daten aus wohlhabenden Ländern trainiert wurde, kann bei heterogenen Bevölkerungsgruppen schlechter abschneiden und so die Ungleichheit eher verschärfen als verringern. Sorgfältige Entwicklung und Validierung in unterschiedlichen Kontexten sind daher unerlässlich.
Fazit
Künstliche Intelligenz stellt den bedeutendsten technologischen Wandel in der Medizin seit der Einführung moderner Bildgebungsverfahren dar.
Es wird die Ärzte nicht ersetzen. Aber es wird die Art und Weise, wie Medizin praktiziert wird, grundlegend verändern.
Ärzte, die KI-Tools effektiv einsetzen, werden eine bessere und effizientere Versorgung bieten als jene, die sich dieser Technologie verschließen. Gesundheitssysteme, die KI durchdacht implementieren – unter Einbeziehung der Ärzte, mit adäquater Schulung und kontinuierlicher Evaluation – werden die Behandlungsergebnisse verbessern und gleichzeitig die Belastung des medizinischen Personals reduzieren.
Das Ziel besteht nicht darin, sich zwischen menschlichen Ärzten und künstlicher Intelligenz zu entscheiden. Es geht darum, ein Gesundheitssystem aufzubauen, in dem beide zusammenarbeiten und jeweils ihre Stärken einbringen.
Das ist die Zukunft, die es wert ist, gestaltet zu werden. Nicht eine Zukunft, in der Algorithmen allein Medizin praktizieren, sondern eine, in der menschliche Ärzte, unterstützt durch KI, die wirksamste, einfühlsamste und gerechteste Versorgung gewährleisten.

