Belangrijkste punten: De implementatie van kunstmatige intelligentie in de gezondheidszorg brengt diverse kosten met zich mee, waaronder softwarelicenties (1 TP4 50.000 - 1 TP4 500.000+), investeringen in infrastructuur (hardware, clouddiensten), dataverwerking, personeelstraining en doorlopend onderhoud. Recente systematische reviews tonen aan dat AI-interventies kosteneffectief kunnen zijn met incrementele kosteneffectiviteitsratio's onder de geaccepteerde drempelwaarden, met name in de oncologie, cardiologie en oogheelkunde, hoewel uitgebreide economische evaluaties nog beperkt zijn.
Zorgorganisaties staan onder steeds grotere druk om de kosten te beheersen en tegelijkertijd de patiëntenzorg te verbeteren. AI belooft beide te bieden, maar de weg van belofte naar implementatie vereist een aanzienlijke financiële investering.
De economische aspecten van kunstmatige intelligentie in de gezondheidszorg blijven complex. Hoewel sommige AI-interventies duidelijke kostenbesparingen opleveren, vereisen andere een aanzienlijke investering vooraf met onzekere rendementen. Inzicht in deze kosten is essentieel voor iedereen die verantwoordelijk is voor beslissingen over technologie in de gezondheidszorg.
Deze gids geeft een overzicht van de werkelijke kosten van de implementatie van AI in de gezondheidszorg, gebaseerd op systematische reviews, economische evaluaties en praktijkgegevens. Geen overdrijvingen. Alleen de cijfers en factoren die de budgetten voor AI in de gezondheidszorg in 2026 bepalen.
De economische realiteit van AI in de gezondheidszorg
Recente systematische reviews schetsen een genuanceerd beeld van de economische impact van AI in de gezondheidszorg. Een uitgebreide analyse, gepubliceerd in NPJ Digital Medicine, onderzocht kosteneffectiviteits- en budgetimpactstudies in diverse klinische domeinen. De bevindingen? Gemengd, maar steeds veelbelovender.
Negentien studies op het gebied van oncologie, cardiologie, oogheelkunde en infectieziekten tonen aan dat AI de diagnostische nauwkeurigheid verbetert, de levenskwaliteit verhoogt en de kosten verlaagt – voornamelijk door onnodige procedures te minimaliseren en het gebruik van middelen te optimaliseren. Verschillende interventies behaalden incrementele kosteneffectiviteitsratio's die ruim onder de gangbare drempelwaarden lagen.
Maar hier zit de adder onder het gras.
Veel evaluaties waren gebaseerd op statische modellen die de voordelen mogelijk overschatten doordat ze geen rekening houden met het adaptieve leerproces van AI-systemen in de loop van de tijd. Indirecte kosten, investeringen in infrastructuur en overwegingen met betrekking tot rechtvaardigheid werden vaak ondergerapporteerd, wat erop wijst dat de gerapporteerde economische voordelen mogelijk te hoog zijn ingeschat.
De kosten in de gezondheidszorg blijven stijgen. Het Health Research Institute van PwC voorspelde dat de uitgaven in de gezondheidszorg in 2025 met 81.000 tot 3 biljoen dollar zouden toenemen (volgens bronmateriaal van ITRex). Technologieën zoals AI kunnen deze cyclus mogelijk doorbreken, maar alleen als organisaties een volledig overzicht van de kosten hebben.
Een overzicht van de implementatiekosten van AI
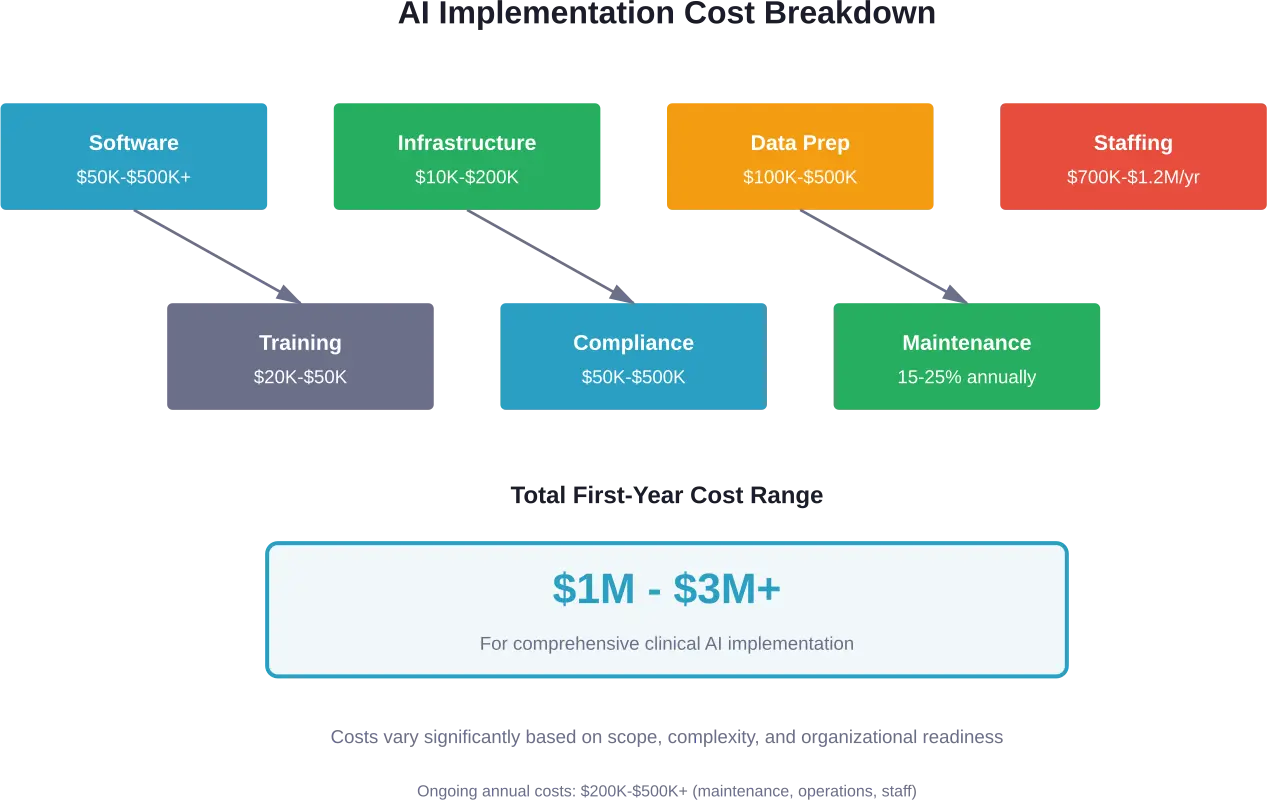
De kosten voor de implementatie van AI in de gezondheidszorg vallen uiteen in verschillende hoofdcategorieën. Elke organisatie zal deze anders wegen op basis van haar specifieke toepassing, bestaande infrastructuur en strategische doelstellingen.
Softwarelicenties en -ontwikkeling
Commerciële AI-software voor de gezondheidszorg brengt aanzienlijke licentiekosten met zich mee. Deze kosten variëren sterk, afhankelijk van de mogelijkheden, de schaal en de leverancier.
Volgens economische evaluatiegegevens van het HosmartAI Horizon 2020-project is elke technische oplossing ontwikkeld met een specifiek budget van 50.000 euro. Dit is de ondergrens voor de ontwikkeling van op maat gemaakte, gespecialiseerde AI-tools voor de klinische praktijk.
Voor AI-systemen op bedrijfsniveau lopen de kosten snel op. Zorginstellingen hebben doorgaans te maken met jaarlijkse licentiekosten die sterk variëren afhankelijk van het aantal gebruikers, het datavolume en de complexiteit van de functionaliteit, waarbij de kosten van commerciële oplossingen sterk uiteenlopen.
Ontwikkeling op maat kost nog meer. Het bouwen van een eigen AI-systeem vereist dat datawetenschappers, machine learning-ingenieurs en domeinexperts maanden of zelfs jaren samenwerken. De totale ontwikkelingskosten voor geavanceerde klinische AI-toepassingen lopen vaak op tot meer dan 1 tot 4 biljoen dollar.
Infrastructuur en hardware
AI-systemen vereisen aanzienlijke rekenkracht. Organisaties moeten kiezen tussen infrastructuur op locatie, cloudservices of AI-implementaties aan de rand van het netwerk – elk met een eigen kostenprofiel.
| Implementatiemethode | Kosten vooraf | Doorlopende kosten | Het beste voor
|
|---|---|---|---|
| Op locatie | Hoog (aankoop van hardware) | Gemiddeld (onderhoud, vermogen) | Organisaties met vereisten op het gebied van gegevenssoevereiniteit |
| Cloudgebaseerd | Laag (geen hardware) | Variabel (op basis van gebruik) | Schaalbare implementaties, snellere waardecreatie |
| Edge-AI | Middelgroot (randapparaten) | Laag (minimale cloudkosten) | Realtime verwerking, toepassingen met lage latentie |
De kosten van cloudinfrastructuur schalen mee met het gebruik. Organisaties die intensieve AI-workloads uitvoeren, kunnen maandelijks tussen de 10.000 en 100.000 dollar of meer uitgeven aan cloudcomputingresources, opslag en gegevensoverdracht.
Voor implementaties op locatie is de aanschaf van krachtige GPU-servers vereist. Een enkele server van enterprise-kwaliteit met meerdere GPU's die geschikt zijn voor AI-training kost tussen de $50.000 en $200.000, plus de doorlopende kosten voor stroom en koeling.
Gegevensvoorbereiding en -beheer
Data vormt de basis van elk AI-systeem. Maar ruwe data uit de gezondheidszorg is zelden direct bruikbaar voor AI.
De voorbereiding van data neemt doorgaans 60 tot 80 biljoen dollar in beslag binnen de tijdsplanning van AI-projecten. Dit omvat het opschonen, normaliseren, annoteren en integreren van data uit verschillende systemen. Voor een middelgrote zorginstelling kunnen de kosten voor datavoorbereiding gemakkelijk oplopen tot 100.000 tot 500.000 dollar voor één enkel AI-project.
Het annoteren van medische gegevens vereist klinische expertise. Specialisten labelen trainingsgegevens in verschillende tempo's, afhankelijk van hun specialisatie en ervaring. Alleen al het annoteren van duizenden medische afbeeldingen of dossiers voor één enkel AI-model kan 14.000 tot 14.000.000 kosten.
Doorlopend databeheer brengt terugkerende kosten met zich mee voor opslag, beveiliging, back-up en compliance-monitoring. De opslag van zorgdata kent terugkerende kosten die variëren afhankelijk van de prestatie-eisen en het redundantieniveau.
Personeel en expertise
Het implementeren en onderhouden van AI-systemen vereist gespecialiseerd talent, en talent is duur.
Volgens arbeidsmarktgegevens van Glassdoor en Dice leveren sleutelposities aanzienlijke salarissen op. Een AI-directeur die mogelijk de AI-groep leidt, verdient gemiddeld ongeveer 1.200.000 euro aan totale vergoeding. Projectmanagers die zich richten op AI-initiatieven verdienen gemiddeld 1.121.110 euro. Datawetenschappers verdienen gemiddeld ongeveer 1.106.130 euro.
Deze cijfers zijn gemiddelden. In concurrerende markten of voor hogere functies lopen de salarissen aanzienlijk op. Een team van 5-7 specialisten dat AI-initiatieven in de gezondheidszorg ondersteunt, kan gemakkelijk 1.700.000 tot 1.200.000 euro per jaar kosten aan salarissen alleen, nog vóór secundaire arbeidsvoorwaarden en overheadkosten.
Veel organisaties beschikken niet intern over deze expertise. Ze doen een beroep op consultants of implementatiepartners, die uiteenlopende tarieven kunnen hanteren voor gespecialiseerd AI-advies in de gezondheidszorg.
Training en verandermanagement
Technologie alleen levert geen waarde op. Klinisch personeel moet begrijpen hoe ze AI-tools effectief kunnen gebruiken en vertrouwen hebben in de aanbevelingen die deze tools geven.
Trainingsprogramma's voor klinische AI-tools variëren in omvang en kosten. Uitgebreide trainingsprogramma's kosten doorgaans tussen de 1.000 en 1.000 euro of meer, inclusief curriculumontwikkeling, trainingstijd en lesmateriaal. Grotere implementaties in meerdere afdelingen of faciliteiten schalen proportioneel mee.
Verandermanagement vertegenwoordigt een verborgen kostenpost die veel organisaties onderschatten. Weerstand tegen de adoptie van AI, verstoring van werkprocessen en integratieproblemen kunnen de waardecreatie belemmeren. Organisaties die investeren in formeel verandermanagement behalen over het algemeen betere resultaten.
Naleving en beveiliging
AI in de gezondheidszorg moet voldoen aan strenge wettelijke eisen. Naleving van de HIPAA-regelgeving, FDA-goedkeuringen voor tools ter ondersteuning van klinische besluitvorming en nieuwe, specifiek voor AI ontwikkelde regelgeving, brengen aanzienlijke kosten met zich mee.
De beveiligingsinfrastructuur voor AI-systemen omvat encryptie, toegangscontrole, auditregistratie en continue monitoring. De initiële beveiligingsimplementatie voor een AI-systeem in de gezondheidszorg kost doorgaans tussen de 1.400 en 1.400.000 euro, terwijl de doorlopende beveiligingsactiviteiten jaarlijks 1.400 tot 1.400.000 euro extra kosten.
Advies over naleving van regelgeving voor AI-medische apparaten of klinische tools kost tussen de 100.000 en 500.000 euro of meer, afhankelijk van het traject en de complexiteit. Organisaties die nieuwe klinische AI-toepassingen ontwikkelen, worden geconfronteerd met de hoogste kosten op het gebied van regelgeving.
Onderhoud en updates
AI-systemen vereisen voortdurend onderhoud. Modellen verslechteren na verloop van tijd doordat de dataverdeling verandert. Beveiligingspatches, prestatieoptimalisatie en functionaliteitsverbeteringen vereisen continue investeringen.
Doorlopend onderhoud vertegenwoordigt een aanzienlijke, terugkerende kostenpost, die doorgaans wordt geschat als een percentage van de initiële implementatiekosten. Voor een AI-implementatie van $500.000 moet u rekening houden met aanzienlijke jaarlijkse onderhoudskosten.
Het opnieuw trainen van modellen brengt aanzienlijke, doorlopende kosten met zich mee. Klinische AI-modellen vereisen vaak kwartaal- of jaarlijkse hertraining om de prestaties te behouden. Elke hertrainingscyclus verbruikt computerbronnen en tijd van datawetenschappers – reken op een budget van 10.000 tot 50.000 euro per hertraining voor complexe klinische modellen.

Beoordeel de kosten van AI in de gezondheidszorg met domeinspecifieke expertise van AI Superior.
AI in de gezondheidszorg brengt extra kosten met zich mee, zoals naleving van regelgeving, gegevensbeveiliging, validatienormen en integratie met klinische systemen. AI Superieur Ondersteunt zorgorganisaties met technisch onderbouwde en conforme AI-planning.
Ze helpen met:
- Overwegingen met betrekking tot gegevensprivacy en regelgeving
- Modelvalidatie en prestatie-evaluatie
- Integratie met bestaande zorgsystemen
- Risicobeperkingsstrategieën
Als u budgetteert voor AI in de gezondheidszorg, raadpleeg AI Superior voor een gedetailleerde kostenraming die aansluit op zowel technische als wettelijke vereisten.
Kosteneffectiviteitsbewijs uit klinische domeinen
Hoe presteert AI daadwerkelijk economisch binnen verschillende specialismen in de gezondheidszorg? Recente systematische reviews leveren concreet bewijs.
Toepassingen in de oncologie
AI-interventies in de oncologie tonen veelbelovende kosteneffectiviteit, met name op het gebied van vroege opsporing en behandelplanning. Een studie toonde een toename van 17,61 TP3T in de detectie van borstkanker met AI-ondersteunde mammografie in vergelijking met standaard screening.
Verbeterde vroegtijdige opsporing leidt tot lagere behandelingskosten. Kankers die in een vroeg stadium worden ontdekt, vereisen minder agressieve – en dus minder dure – ingrepen. Economische modellen suggereren dat door AI ondersteunde screeningsprogramma's een incrementele kosteneffectiviteitsratio kunnen bereiken die ruim onder de geaccepteerde drempelwaarden van 1 op 4 op 50.000 tot 1 op 4 op 100.000 per kwaliteitsaangepast levensjaar ligt.
Maar de context is belangrijk. Kosteneffectiviteit hangt sterk af van de risicoprofielen van de bevolking, de screeningsintervallen en de lokale zorgkosten. AI-screeningtools die economisch goed presteren in risicogroepen, rechtvaardigen de kosten mogelijk niet in omgevingen met een gemiddeld risico.
Cardiologie en diagnostische beeldvorming
AI voor hartbeeldvorming biedt een sterke economische meerwaarde door de interpretatietijd te verkorten en de diagnostische nauwkeurigheid te verbeteren. AI-systemen kunnen subtiele afwijkingen in echocardiogrammen, cardiale MRI en CT-angiografie detecteren die door mensen mogelijk over het hoofd worden gezien.
Het economische voordeel komt voort uit twee bronnen: het vroegtijdig opsporen van problemen, wanneer de behandeling goedkoper is, en het verminderen van vals-positieve resultaten die leiden tot onnodige vervolgonderzoeken.
Economische evaluaties van het HosmartAI-project onderzochten AI-diagnostische systemen in de cardiologie. De interventies verbeterden de diagnostische nauwkeurigheid en verminderden onnodige specialistische onderzoeken – een belangrijke factor voor kostenbesparing.
Oogheelkunde en diabetische retinopathie
AI-screening voor diabetische retinopathie is een van de duidelijkste economische voordelen van AI in de gezondheidszorg. Geautomatiseerde screening vermindert de noodzaak voor consulten bij een oogarts, terwijl de diagnostische nauwkeurigheid hoog blijft.
De kostenstructuur is hier in het voordeel van AI. Traditionele screening vereist dure specialistische tijd. AI-systemen kunnen patiënten screenen tijdens consulten bij de huisarts, waardoor problemen eerder worden opgespoord en visieverlies wordt beperkt – wat enorme gevolgen heeft voor de levenskwaliteit en de economie.
Uit diverse economische evaluaties blijkt dat AI-screening op diabetische retinopathie kosteneffectiviteitsverhoudingen behaalt die aanzienlijk lager liggen dan de standaarddrempels, met name in achtergestelde bevolkingsgroepen met beperkte toegang tot oogartsen.
Klinische documentatie en administratieve taken
Grote taalmodellen transformeren de klinische documentatie. Deze AI-systemen kunnen tijdens patiëntbezoeken meeluisteren en automatisch klinische aantekeningen opstellen, waardoor de documentatietijd volgens recente studies met meer dan 601 ton wordt verkort.
De economische impact is aanzienlijk. Artsen besteden 30-50% van hun tijd aan documentatie. Het verminderen van deze last stelt hen in staat meer patiënten te behandelen of meer tijd te besteden aan directe patiëntenzorg – beide waardevolle resultaten.
Documentatie-AI kost doorgaans $100-$300 per arts per maand. Voor een arts met een jaaromzet van meer dan $500.000 rechtvaardigen zelfs kleine tijdsbesparingen de kosten ruimschoots.
Factoren die de kosten van AI verhogen of verlagen
Niet alle AI-implementaties kosten hetzelfde. Verschillende factoren hebben een aanzienlijke invloed op de totale kosten.
Systeemcomplexiteit en aanpassing
Kant-en-klare AI-oplossingen zijn goedkoper dan maatwerk. Een commerciële AI-tool voor een specifiek gebruiksscenario kan jaarlijks tussen de 14.000 en 14.000 kosten. Maatwerk AI-ontwikkeling voor nieuwe klinische toepassingen loopt gemakkelijk op tot meer dan 14.000.000.
Modelcomplexiteit speelt ook een rol. Eenvoudige, op regels gebaseerde systemen of traditionele machine learning-modellen zijn goedkoper om te ontwikkelen en te onderhouden dan deep learning-systemen die enorme datasets en rekenkracht vereisen.
Integratievereisten
AI-systemen moeten worden geïntegreerd met elektronische patiëntendossiers, beeldvormingssystemen, laboratoriumsystemen en andere IT-infrastructuur in de gezondheidszorg. De complexiteit van deze integratie leidt tot aanzienlijke kostenverschillen.
Eenvoudige integraties met standaard API's kosten doorgaans tussen de $20.000 en $50.000. Complexe integraties die maatwerk middleware, datatransformatie en herontwerp van workflows vereisen, kunnen tussen de $200.000 en $500.000 kosten.
Verouderde systemen maken integratie lastiger en duurder. Organisaties die oudere EPD-systemen gebruiken, hebben te maken met hogere integratiekosten dan organisaties die gebruikmaken van moderne, API-gebaseerde platforms.
Gegevensvolume en -kwaliteit
Meer data betekent niet altijd betere AI, maar meestal wel hogere kosten. Grote datasets vereisen meer opslagruimte, meer rekenkracht voor training en meer tijd voor datawetenschappers om de data te verwerken en te valideren.
Slechte datakwaliteit verhoogt de kosten aanzienlijk. Als bestaande zorggegevens niet gestandaardiseerd zijn, fouten bevatten of in incompatibele formaten zijn opgeslagen, worden de kosten voor het opschonen van de gegevens de grootste kostenpost van het project.
Organisaties met een volwaardig databeheer en hoogwaardige, gestructureerde data implementeren AI sneller en goedkoper dan organisaties die beginnen met rommelige, ongestructureerde dataomgevingen.
Regulerend traject
AI-systemen die als medische hulpmiddelen worden aangemerkt, vallen onder toezicht van de FDA en brengen aanzienlijk hogere regelgevingskosten met zich mee. Het regelgevingsproces hangt af van het beoogde gebruik en de risicoclassificatie van de AI.
Hulpmiddelen voor klinische besluitvormingsondersteuning die informeren in plaats van sturende factoren te bieden bij klinische beslissingen, kunnen in aanmerking komen voor vrijstellingen. AI die direct diagnoses stelt of behandelingen aanbeveelt, vereist doorgaans formele goedkeuring van de FDA, wat de regelgevingskosten met 1 tot 4 biljoen dollar of meer verhoogt.
Toezicht na marktintroductie en voortdurende naleving van regelgeving brengen terugkerende kosten met zich mee voor gereguleerde AI-medische apparaten.
Organisatorische paraatheid
Organisaties met bestaande data science-capaciteiten, een moderne IT-infrastructuur en AI-vaardig personeel implementeren nieuwe AI-initiatieven sneller en goedkoper.
Wie helemaal vanaf nul begint, moet eerst de basis leggen. Het opzetten van een data-infrastructuur, het aantrekken van talent en het ontwikkelen van AI-kennis binnen de organisatie kan 1.500.000 tot 1.400.200.000 kosten voordat het eerste AI-systeem in productie kan worden genomen.

Perspectieven van de overheid en CMS op de kosten van AI
De Centers for Medicare & Medicaid Services (CMS) onderzoekt actief de mogelijkheden van technologiegestuurde zorg en AI om de resultaten te verbeteren en tegelijkertijd de kosten te beheersen. CMS-initiatieven bieden inzicht in hoe zorgverzekeraars de economische aspecten van AI beoordelen.
Het WISeR-model
Het model voor het verminderen van verspilling en ongepaste zorg maakt gebruik van AI en machine learning om een correcte Medicare-betaling te garanderen. Dit vrijwillige model combineert geavanceerde technologieën met menselijke klinische beoordeling om verspilling tegen te gaan.
Het model stimuleert zorgcoördinatie en op bewijs gebaseerde beste praktijken. Door mogelijk ongepaste diensten te identificeren vóórdat er betaald wordt, wil CMS het geld van de belastingbetaler beschermen en tegelijkertijd de kwaliteit van de zorg waarborgen.
Technologiegestuurde zorginitiatieven
Volgens een blogpost van CMS uit december 2025 vormen technologiegestuurde zorg en resultaatgerichte betalingen belangrijke innovatieprioriteiten. Het CMS Innovation Center onderzoekt hoe technologieondersteunde zorg de patiëntuitkomsten kan verbeteren en de zorgverlening effectiever en efficiënter kan maken.
Deze initiatieven erkennen dat technologie weliswaar het dagelijks leven heeft veranderd, maar dat de gezondheidszorg voor veel mensen met Medicare niet in hetzelfde tempo is meegeëvolueerd. Miljoenen mensen leven met chronische aandoeningen die baat zouden kunnen hebben bij monitoring en interventie met behulp van technologie.
Medicaid-technologiebeloftes
In januari 2026 beloofden verschillende bedrijven in de gezondheidstechnologie aan CMS dat ze staten zouden helpen bij het implementeren van verbeteringen in het Medicaid-systeem. Eén bedrijf zegde toe een fraudedetectietool te leveren tegen een gereduceerde prijs van $2 miljoen per staat aan eenmalige implementatiekosten.
Deze tool identificeert individuele aanvragen met het grootste risico op fraude op basis van verschillende datasets. Staten kunnen naar behoefte aanpassingen en extra diensten toevoegen. De prijs illustreert de omvang van de investeringen die staten moeten doen voor door AI aangedreven administratieve verbeteringen.
Verborgen kosten en over het hoofd geziene uitgaven
De totale eigendomskosten reiken verder dan de voor de hand liggende kostenposten. Verschillende verborgen kosten overvallen organisaties.
Gegevensbeheer en privacy
AI-systemen versterken de eisen aan gegevensbeheer. Organisaties moeten duidelijke beleidsregels opstellen voor het gebruik van AI-gegevens, toestemming van patiënten en privacybescherming.
Het opzetten van een alomvattend databeheersysteem voor AI kost doorgaans tussen de 100.000 en 300.000 euro aan advies, beleidsontwikkeling en initiële implementatie. De doorlopende beheerkosten bedragen jaarlijks nog eens 50.000 tot 150.000 euro.
Modelbewaking en prestatiebeheer
AI-modellen behouden hun prestaties niet automatisch. Continue monitoring detecteert verslechtering, vertekening en fouten. Het opzetten van een monitoringinfrastructuur en -processen kost in eerste instantie 1.400.000 tot 1.400.000 euro, plus doorlopende operationele kosten.
Wanneer monitoring problemen detecteert, volgen daar interventiekosten. Het opnieuw trainen, aanpassen of vervangen van een model kan, afhankelijk van de ernst, tussen de $50.000 en $300.000 per incident kosten.
Leveranciersrisico en vendor lock-in
Commerciële AI-leveranciers kunnen hun prijzen wijzigen, producten uit het assortiment halen of failliet gaan. Organisaties lopen risico als ze kritieke workflows bouwen rondom AI die afhankelijk is van deze leveranciers.
Het beperken van leveranciersrisico's vereist architectonische keuzes die flexibiliteit behouden – wat doorgaans 15-25% meer kost dan een leveranciersgebonden aanpak. Maar deze investering betaalt zich terug wanneer leveranciers hun voorwaarden wijzigen of verdwijnen.
Opportuniteitskosten
De middelen die in de implementatie van AI worden geïnvesteerd, kunnen niet voor andere doeleinden worden gebruikt. Organisaties moeten investeringen in AI afwegen tegen alternatieve bestedingsmogelijkheden van kapitaal en personeelstijd.
Een AI-project van 1 TP4T2 miljoen vertegenwoordigt aanzienlijke opportuniteitskosten – geld dat gebruikt zou kunnen worden om artsen aan te nemen, faciliteiten te moderniseren of andere initiatieven te financieren. Slimme organisaties evalueren het rendement van AI tegen deze alternatieven, niet alleen op zichzelf.
Strategieën om de implementatiekosten van AI te beheersen
Er zijn verschillende benaderingen die organisaties helpen om AI kosteneffectiever te implementeren zonder in te leveren op kwaliteit of resultaten.
Begin klein en bewijs je waarde.
Pilotprojecten kosten minder dan grootschalige implementaties. Door te beginnen met één afdeling of een specifieke toepassing kan de waarde worden aangetoond voordat er grote investeringen worden gedaan.
Een gerichte pilot kan tussen de 100.000 en 300.000 dollar kosten, vergeleken met 1 tot 3 miljoen dollar voor een grootschalige implementatie. Pilots die een duidelijke ROI aantonen, rechtvaardigen grotere investeringen. Pilots die dat niet doen, behoeden organisaties voor kostbare mislukkingen.
Maak gebruik van cloud- en SaaS-modellen.
Cloudgebaseerde AI-oplossingen zetten kapitaaluitgaven om in operationele kosten. In plaats van hardware aan te schaffen en infrastructuur te bouwen, betalen organisaties maandelijks of jaarlijks voor wat ze gebruiken.
Deze aanpak verlaagt de initiële kosten en het financiële risico. Cloudleveranciers verzorgen het onderhoud, de updates en de schaalbaarheid. Organisaties voorkomen zo dat ze met verouderde hardware blijven zitten als een AI-project niet succesvol blijkt.
Samenwerken met academische medische centra
Samenwerkingen met academische instellingen kunnen de ontwikkelingskosten verlagen. Academische medische centra zoeken vaak klinische partners voor AI-onderzoek. Ze kunnen technische expertise, datawetenschappelijke middelen of zelfs financiering bieden in ruil voor toegang tot data en mogelijkheden voor klinische validatie.
Deze samenwerkingsverbanden werken het beste wanneer de belangen overeenkomen. Het academisch centrum krijgt onderzoeksmogelijkheden en publicaties. De zorginstelling krijgt AI-functionaliteiten tegen lagere kosten.
Geef vroegtijdig prioriteit aan datakwaliteit.
Investeren in datakwaliteit vooraf bespaart later geld. Schone, goed gestructureerde data verkort de ontwikkeltijd, verbetert de modelprestaties en verlaagt de doorlopende onderhoudskosten.
Organisaties zouden de datakwaliteit moeten controleren voordat ze met AI-initiatieven beginnen. Het oplossen van dataproblemen is goedkoper dan het bouwen van AI-systemen die van die data afhankelijk zijn.
Ontwikkel interne capaciteiten geleidelijk.
Het direct inhuren van een volledig AI-team is duur. Een gefaseerde aanpak begint met één of twee belangrijke aanwervingen plus consultancyondersteuning, waarmee geleidelijk de interne capaciteiten worden opgebouwd.
Bij de eerste aanwervingen moet de focus liggen op AI-strategie en leveranciersmanagement in plaats van op diepgaande technische vaardigheden. Naarmate de organisatie groeit, kunnen data scientist en engineer worden toegevoegd. Deze aanpak spreidt de personeelskosten over de tijd en bouwt tegelijkertijd duurzame capaciteiten op.
Het meten van ROI en kosteneffectiviteit
Hoe moeten zorgorganisaties beoordelen of investeringen in AI waarde opleveren? Verschillende raamwerken helpen bij het meten van het rendement op AI-investeringen.
Incrementele kosten-effectiviteitsratio's
Gezondheidseconomen gebruiken incrementele kosten-effectiviteitsratio's om interventies te vergelijken. Deze maatstaf deelt de extra kosten van een interventie door het extra voordeel ervan, dat doorgaans wordt gemeten in kwaliteitsgecorrigeerde levensjaren.
De geaccepteerde ICER-drempelwaarden variëren per land en context. In de Verenigde Staten worden interventies met ICERs lager dan $50.000-$100.000 per kwaliteitsaangepast levensjaar over het algemeen als kosteffectief beschouwd. Verschillende AI-interventies in de systematische literatuur behaalden ICERs die ruim onder deze drempelwaarden lagen.
Budgetimpactanalyse
De impact op het budget verschilt van de kosteneffectiviteit. Zelfs zeer kosteneffectieve interventies kunnen een belasting vormen voor het budget als de opstartkosten hoog zijn of als veel patiënten voor de behandeling in aanmerking komen.
Een budgetimpactanalyse onderzoekt de totale financiële impact over specifieke tijdsperioden. Organisaties zouden zowel kosteneffectiviteits- als budgetimpactanalyses moeten uitvoeren – een interventie kan op de lange termijn kosteneffectief zijn, maar financieel onhaalbaar gezien de huidige budgetten.
Tijdsbesparing en productiviteitswinst
Klinische AI bespaart vaak meer tijd dan geld. Documentatie-AI die dagelijks 30 minuten per arts bespaart, creëert aanzienlijke waarde, zelfs als het niet leidt tot een vermindering van het personeelsbestand.
Om de tijdsbesparing te kwantificeren, is het nodig om de basisworkflows te meten, de workflows met AI-ondersteuning te monitoren en de economische waarde van de bespaarde tijd te berekenen. Voor hoogbetaalde specialisten rechtvaardigen zelfs kleine tijdsbesparingen aanzienlijke AI-kosten.
Kwaliteitsindicatoren en -resultaten
Sommige voordelen van AI laten zich niet gemakkelijk in financiële termen uitdrukken. Verbeterde diagnostische nauwkeurigheid, minder medische fouten en een hogere patiënttevredenheid creëren reële waarde die mogelijk niet direct terug te vinden is in de jaarrekening.
Uitgebreide ROI-berekeningen moeten zowel financiële als kwalitatieve indicatoren omvatten. Een balanced scorecard-aanpak brengt meerdere dimensies van waardecreatie in kaart.
| ROI-indicator | Wat het meet | Het meest geschikt voor gebruik door | Beperkingen
|
|---|---|---|---|
| IJZER | Kosten per gewonnen kwaliteitsaangepast levensjaar | Klinische interventies met betrekking tot gezondheidsuitkomsten | Vereist gegevens uit klinische onderzoeken of modellen. |
| Budgettaire impact | Totale financiële impact over de tijdsperiode | Het beoordelen van de financiële haalbaarheid | Legt geen waarde vast op de lange termijn. |
| Tijdsbesparing | Bespaarde uren voor artsen | Documentatie, administratieve AI | Gaat ervan uit dat tijdsbesparing waarde creëert. |
| Foutreductie | Afname van diagnose-/behandelingsfouten | Beslissingsondersteuning, diagnostische AI | Het is lastig om de basislijn nauwkeurig te meten. |
| Simpele terugbetaling | Tijd om de initiële investering terug te verdienen | Snelle haalbaarheidsbeoordeling | Negeert de tijdswaarde van geld |
Praktische implementatietijdlijnen en -kosten
Hoe zien daadwerkelijke AI-implementaties er van begin tot eind uit? De tijdslijnen en kosten variëren, maar er komen wel typische patronen naar voren.
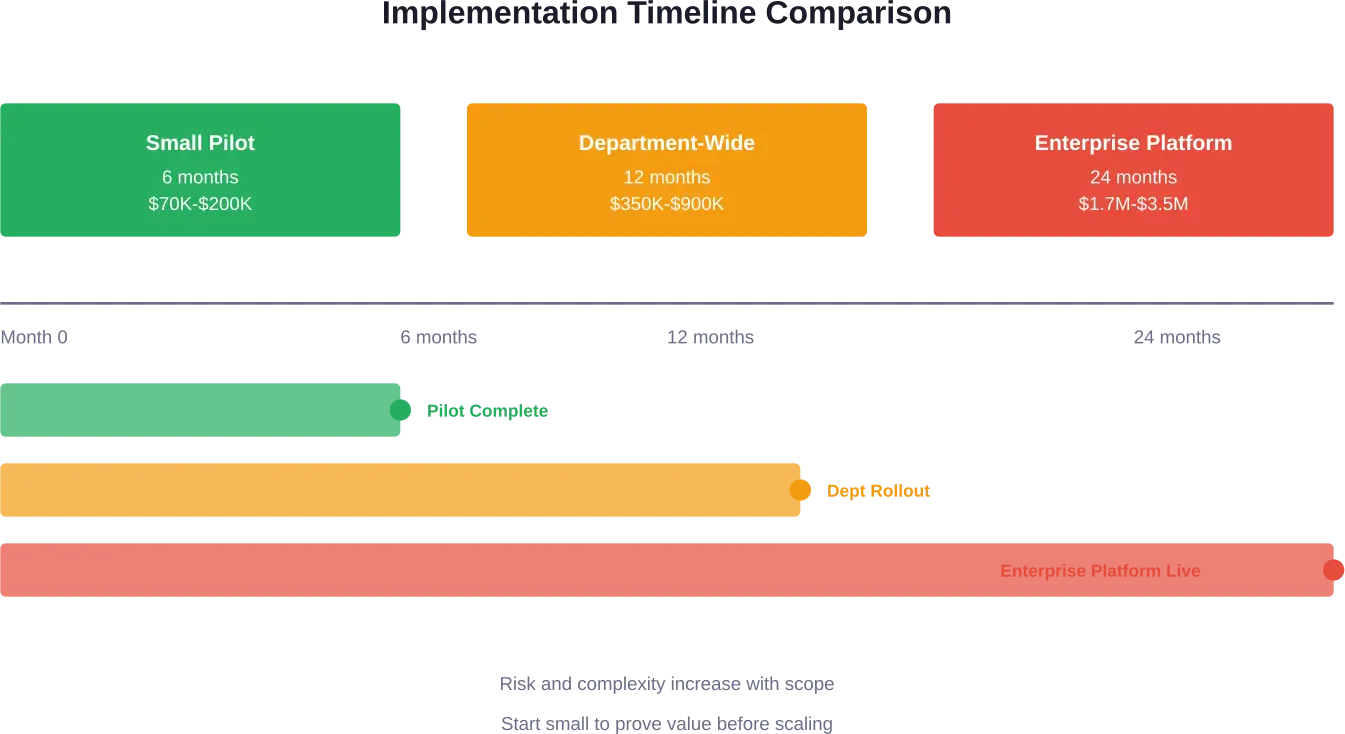
Kleinschalige proefimplementatie
Een gerichte pilot die zich richt op één specifieke klinische toepassing volgt doorgaans dit tijdschema:
Maanden 1-2: Eisenanalyse, leveranciersselectie, contractonderhandelingen. Kosten: $20.000-$50.000 aan personeelskosten en consultancy.
Maanden 3-4: Gegevensvoorbereiding, -integratie en -testen. Kosten: $30.000-$100.000 voor gegevensverwerking en -integratie.
Maanden 5-6: Inzet, training en evaluatie van de piloten. Kosten: $20.000-$50.000 voor training en evaluatie.
Totale doorlooptijd: 6 maanden. Totale kosten: $70.000-$200.000 plus softwarelicentiekosten.
Implementatie binnen de gehele afdeling
Het implementeren van AI binnen een complete afdeling – radiologie, pathologie of cardiologie – vergt meer tijd en investeringen:
Maanden 1-3: Planning, afstemming met belanghebbenden en gedetailleerde eisen. Kosten: $50.000-$100.000.
Maanden 4-8: Infrastructuur opzetten, integratieontwikkeling en testen. Kosten: $200.000-$500.000.
Maanden 9-12: Gefaseerde uitrol, training en optimalisatie. Kosten: $100.000-$300.000.
Totale doorlooptijd: 12 maanden. Totale kosten: $350.000-$900.000 plus software en infrastructuur.
Enterprise AI-platform
Het bouwen van een bedrijfsbreed AI-platform ter ondersteuning van meerdere toepassingen binnen de organisatie vertegenwoordigt de grootste investering:
Maanden 1-6: Strategie, architectuur en platformselectie. Kosten: $200.000-$500.000.
Maanden 7-18: Platformimplementatie, integratie en eerste gebruiksscenario's. Kosten: $1-2 miljoen.
Maanden 19-24: Aanvullende gebruiksscenario's, optimalisatie en governance. Kosten: $500.000-$1 miljoen.
Totale doorlooptijd: 24 maanden. Totale kosten: $1,7-3,5 miljoen plus lopende operationele kosten.
Methodologische beperkingen in kostenstudies van AI
Uit systematische literatuuronderzoeken blijkt dat er belangrijke lacunes zijn in de manier waarop de kosten van AI worden geëvalueerd. Inzicht in deze beperkingen helpt bij het interpreteren van gepubliceerde beweringen over kosteneffectiviteit.
Statische versus dynamische modellering
De meeste economische evaluaties maken gebruik van statische modellen die ervan uitgaan dat de prestaties van AI in de loop der tijd constant blijven. In werkelijkheid leren en passen AI-systemen zich aan – ze kunnen verbeteren of verslechteren op basis van nieuwe gegevens en veranderende omstandigheden.
Statische modellen kunnen de voordelen overschatten doordat ze geen rekening houden met prestatievermindering. Ze kunnen de voordelen ook onderschatten doordat ze de continue verbetering als gevolg van adaptief leren missen. Dynamische modellen duiden op duurzame waarde op de lange termijn, maar verder onderzoek is nodig.
Onvolledige kostenboekhouding
Gepubliceerde studies onderschatten vaak investeringen in infrastructuur, indirecte kosten en eigen vermogensoverwegingen. Deze onvolledige inventarisatie suggereert dat de gerapporteerde economische voordelen mogelijk overschat worden.
Uitgebreide kosten-batenanalyses omvatten meer dimensies. De economische evaluatie van HosmartAI maakte gebruik van een kosten-batenanalyse die meerdere kosten- en resultaatcomponenten afzonderlijk onderzocht, wat genuanceerdere inzichten opleverde dan eenvoudige kosteneffectiviteitsratio's.
Korte tijdshorizonten
Veel studies evalueren AI over relatief korte periodes – één tot drie jaar. Investeringen in AI vergen vaak een langere periode om hun volledige waarde te realiseren, vooral wanneer rekening wordt gehouden met leerprocessen binnen de organisatie en procesoptimalisatie.
Langere tijdshorizonten zouden de duurzame voordelen in kaart brengen, maar ook de verborgen kosten op lange termijn onthullen, zoals doorlopend modelonderhoud, periodieke bijscholing en uiteindelijke vervanging van het systeem.
Gebrek aan subgroepanalyses
AI-systemen kunnen verschillend presteren in verschillende patiëntsubgroepen, gedefinieerd door demografische kenmerken, ernst van de ziekte of zorgomgeving. Economische evaluaties houden zelden rekening met deze variaties.
Een AI-interventie die voor de ene doelgroep zeer kosteneffectief is, kan voor een andere doelgroep juist slecht presteren. Contextspecifieke evaluaties zouden betere richtlijnen bieden voor implementatiebeslissingen.
Het WHO-perspectief op digitale gezondheidseconomie
De Wereldgezondheidsorganisatie werkt samen met gezondheidsautoriteiten om digitale instrumenten te promoten die datagestuurd beleid en een kosteneffectief gebruik van overheidsmiddelen en personeel bevorderen.
In de Republiek Moldavië heeft de WHO de ontwikkeling van digitale automatiseringsinstrumenten voor het monitoren van geneesmiddelenprijzen en het nemen van beslissingen over vergoedingen ondersteund. Deze instrumenten maken het mogelijk om automatisch geneesmiddelprijzen uit Europese referentielanden te verzamelen, wat helpt bij het vaststellen van maximumprijzen op de Moldavische markt.
Volgens de directeur-generaal van het Agentschap voor Geneesmiddelen en Medische Hulpmiddelen optimaliseert de geautomatiseerde monitoring de tijd van het personeel en verhoogt de reactiesnelheid op verzoeken om prijsregistratie, waardoor de variëteit aan geneesmiddelen en de betaalbaarheid ervan voor patiënten toenemen.
De adviseur universele gezondheidszorg van de WHO merkte op: "Iedereen heeft het tegenwoordig over AI, en deze nieuwe technologie verandert de moderne geneeskunde nu al. Maar het opschalen van deze technologie naar het niveau van nationale gezondheidszorgsystemen vereist aanzienlijke tijd en financiële middelen die niet zomaar beschikbaar zijn. Tot die tijd zijn er efficiënte digitale automatiseringsoplossingen beschikbaar die de waarde van de tijd die zorgprofessionals besteden aan hun dagelijkse taken kunnen verhogen."“
Dit perspectief erkent het transformatieve potentieel van AI, maar erkent tegelijkertijd dat eenvoudigere digitale automatisering op de korte termijn wellicht meer waarde biedt voor gezondheidszorgsystemen met beperkte middelen.
Veelgemaakte fouten die de kosten van AI opdrijven
Organisaties maken voorspelbare fouten die de kosten van AI onnodig hoog opdrijven. Door deze valkuilen te vermijden, wordt de kosteneffectiviteit verbeterd.
Overengineeringoplossingen
De meest geavanceerde AI is niet altijd de beste keuze. Deep learning-modellen vereisen meer data, meer rekenkracht en meer expertise dan eenvoudigere benaderingen.
Veel problemen kunnen worden opgelost met traditionele machine learning of zelfs met op regels gebaseerde systemen, tegen een fractie van de kosten. Organisaties moeten de complexiteit van de oplossing afstemmen op de complexiteit van het probleem, en niet achter de allernieuwste AI aanjagen omwille van de AI zelf.
Gegevensbeoordeling overslaan
Het lanceren van AI-initiatieven zonder de kwaliteit en beschikbaarheid van data te beoordelen, leidt tot kostbare verrassingen. Organisaties ontdekken dan te laat dat hun data onvolledig, inconsistent of ontoegankelijk is.
Een grondige data-analyse kost tussen de $20.000 en $50.000, maar bespaart een veelvoud daarvan door problemen vroegtijdig te identificeren, wanneer ze goedkoper te verhelpen zijn.
Het belang van verandermanagement onderschatten.
De technische implementatie vormt slechts een deel van de uitdaging. Klinische toepassing vereist training, herontwerp van werkprocessen en het overwinnen van weerstand.
Organisaties die bezuinigen op verandermanagement zien een lage acceptatiegraad en beperkte waardecreatie. Een passende investering in verandermanagement verbetert de resultaten aanzienlijk.
Overmatige afhankelijkheid van leveranciers
Leveranciers hebben er baat bij om de reikwijdte en complexiteit te maximaliseren. Organisaties zonder interne AI-expertise hebben moeite om de beweringen van leveranciers te beoordelen of onnodige functies af te wijzen.
Zelfs een klein intern team of een vertrouwde adviseur kan organisaties helpen betere contracten af te sluiten en te voorkomen dat ze te veel betalen voor functionaliteiten die ze niet nodig hebben.
De totale eigendomskosten negeren
Door uitsluitend te focussen op de initiële implementatiekosten wordt het grotere plaatje over het hoofd gezien. De lopende kosten voor beheer, onderhoud en uiteindelijke vervanging overstijgen vaak de initiële kosten gedurende de levensduur van het systeem.
Slimme organisaties berekenen de totale eigendomskosten over een periode van 5-7 jaar voordat ze zich vastleggen op AI-initiatieven. Deze langere termijnvisie onthult verschillende kostenstructuren en kan soms leiden tot veranderingen in leverancierskeuzes of de gekozen aanpak.
Toekomstige kostenontwikkelingen in de gezondheidszorg met behulp van AI
Hoe zullen de kosten van AI zich ontwikkelen? Verschillende trends geven een indicatie van de richting waarin de kosten zich bewegen.
Dalende computerkosten
De kosten van cloudcomputing blijven dalen. De prestaties van GPU's verbeteren, terwijl de prijzen stabiel blijven of dalen. Deze trends maken AI toegankelijker voor kleinere organisaties.
Wat drie jaar geleden 110.000 aan computerbronnen kostte, kost vandaag de dag mogelijk 30.000 tot 50.000. Deze trend zet zich voort, zij het wellicht in een lager tempo omdat efficiëntiewinsten steeds moeilijker te behalen zijn.
Stijgende kosten voor talent
De vraag naar AI-talent is groter dan het aanbod. De salarissen voor data scientist, machine learning engineer en AI-specialisten blijven stijgen.
Deze trend kan omslaan naarmate meer universiteiten professionals afleveren die gespecialiseerd zijn in AI, maar het tekort blijft bestaan in 2026 en er zijn weinig tekenen dat dit op korte termijn zal verbeteren.
Volwassen commerciële oplossingen
Software voor AI in de gezondheidszorg wordt steeds volwassener. Meer leveranciers bieden bewezen, door de FDA goedgekeurde oplossingen voor veelvoorkomende toepassingen. Concurrentie zorgt voor lagere prijzen en een hogere kwaliteit.
Organisaties profiteren van concurrentie tussen leveranciers en de volwassenheid van producten. Gebruiksscenario's die vijf jaar geleden nog maatwerk vereisten, hebben nu meerdere commerciële opties tegen lagere prijzen.
Verhoogde regelgevingskosten
Het toezicht op AI in de gezondheidszorg neemt toe. De richtlijnen van de FDA blijven zich ontwikkelen. Mogelijk komen er de komende jaren nieuwe, specifieke regelgevingen voor AI.
Organisaties moeten rekening houden met stijgende kosten voor naleving van regelgeving, met name voor tools ter ondersteuning van klinische besluitvorming en diagnostische AI.
Nadruk op verklaarbaarheid
AI die als een black box werkt, stuit op steeds meer scepsis bij artsen en toezichthouders. De vraag naar verklaarbare AI verhoogt de complexiteit en de kosten van de ontwikkeling.
Het integreren van verklaarbaarheid in AI-systemen brengt extra complexiteit en kosten met zich mee in vergelijking met pure prestatieoptimalisatie. Maar deze investering betaalt zich terug in de vorm van klinische toepassing en acceptatie door regelgevende instanties.
Veelgestelde vragen
Wat zijn de gemiddelde kosten voor de implementatie van AI in een ziekenhuisomgeving?
De gemiddelde kosten variëren enorm, afhankelijk van de omvang en complexiteit. Een gerichte pilot voor één specifiek gebruiksscenario kost doorgaans 70.000 tot 200.000 TP4T. Implementaties voor een hele afdeling kosten 350.000 tot 900.000 TP4T. AI-platformen voor grote ondernemingen kosten 1,7 tot 3,5 miljoen TP4T of meer. Deze bedragen zijn inclusief software, infrastructuur, integratie, training en initiële implementatie, maar exclusief de doorlopende operationele kosten.
Hoe lang duurt het voordat je rendement ziet op je investering in AI in de gezondheidszorg?
De tijdlijn voor het terugverdienen van een investering (ROI) hangt af van de toepassing. Administratieve AI, zoals ondersteuning bij documentatie, kan binnen enkele maanden positieve resultaten opleveren door directe tijdsbesparing. Klinische AI met voordelen voor de kwaliteit van de zorg kan 12 tot 24 maanden nodig hebben om een meetbare impact te laten zien. Enterprise-platforms hebben vaak 18 tot 36 maanden nodig voordat de cumulatieve voordelen de cumulatieve kosten overtreffen.
Zijn cloudgebaseerde AI-oplossingen goedkoper dan oplossingen die lokaal worden geïnstalleerd?
Cloudoplossingen hebben doorgaans lagere aanschafkosten, maar hogere doorlopende kosten. Over een periode van 3-5 jaar kunnen de totale eigendomskosten vergelijkbaar zijn. De cloud is het meest geschikt voor organisaties die snellere implementatie, een lager financieel risico en een door de leverancier beheerde infrastructuur wensen. On-premises oplossingen zijn zinvol voor organisaties met eisen op het gebied van datasoevereiniteit of zeer hoge gebruiksvolumes, waar de kosten van de cloud onbetaalbaar worden.
Wat zijn de grootste verborgen kosten bij de implementatie van AI?
De grootste verborgen kosten omvatten datavoorbereiding (vaak 60-801 ton projecttijd), integratie met bestaande systemen, verandermanagement en training, continue monitoring en onderhoud van modellen, en naleving van wet- en regelgeving. Organisaties onderschatten deze kosten vaak met 30-501 ton, wat leidt tot budgetoverschrijdingen. Een alomvattende planning die rekening houdt met deze factoren verbetert de nauwkeurigheid van het budget.
Moeten kleinere zorgorganisaties evenveel uitgeven aan AI?
Kleinere organisaties kunnen AI kosteneffectiever implementeren door zich te richten op commerciële oplossingen in plaats van maatwerkontwikkeling. Ze kunnen beginnen met specifieke toepassingen, gebruikmaken van cloudimplementatie om infrastructuurkosten te vermijden en samenwerken met leveranciers die schaalbare prijzen aanbieden. De kosten van AI-implementaties voor documentatie en diagnostiek variëren afhankelijk van de implementatiemethode, de complexiteit en de omvang van de organisatie.
Hoeveel zouden organisaties jaarlijks moeten budgetteren voor het onderhoud van AI-systemen?
De jaarlijkse onderhoudskosten vormen een aanzienlijke, terugkerende uitgave, die doorgaans wordt geschat als een percentage van de initiële implementatiekosten. Voor een $500.000-implementatie dient u rekening te houden met budgetten voor software-updates, het opnieuw trainen van modellen, beveiligingspatches, prestatiebewaking en ondersteuning. Complexere systemen of systemen die frequent opnieuw getraind moeten worden, vereisen mogelijk hogere budgetten.
Worden de kosten van AI gedekt door waardegerichte zorgregelingen?
Waardegerichte zorgovereenkomsten creëren prikkels voor de adoptie van AI doordat organisaties de besparingen die gegenereerd worden door verbeterde efficiëntie en resultaten kunnen behouden. De overeenkomsten zelf betalen echter zelden direct voor de implementatie van AI. Organisaties moeten AI vooraf financieren en de kosten terugverdienen via gedeelde besparingen, bonusbetalingen of verbeterde marges onder waardegerichte contracten. Initiatieven van CMS, zoals het WISeR-model en technologiegestuurde zorgprogramma's, erkennen steeds meer de rol van AI in waardegerichte zorg.
Conclusie: Slimme investeringsbeslissingen nemen op het gebied van AI
De kosten van kunstmatige intelligentie in de gezondheidszorg weerspiegelen het transformatieve potentieel en de aanzienlijke complexiteit ervan. Implementaties variëren van kleinschalige pilotprojecten tot grootschalige, miljoenen kostende bedrijfsplatformen. Succes vereist inzicht in de volledige kostenstructuur – niet alleen softwarelicenties, maar ook infrastructuur, dataverwerking, personeel, training, compliance en doorlopend onderhoud.
Uit systematische reviews blijkt dat AI kosteneffectief kan zijn in klinische toepassingen. Verschillende interventies laten incrementele kosteneffectiviteitsratio's zien die ruim onder de gangbare drempelwaarden liggen. Maar economische voordelen zijn niet vanzelfsprekend. Organisaties moeten de juiste toepassingen kiezen, zorgvuldig implementeren en nauwkeurig meten.
Slimme investeringen in AI beginnen met duidelijke doelstellingen. Welk klinisch of operationeel probleem moet worden opgelost? Welke meetbare indicatoren bepalen het succes? Hoe wordt het rendement op de investering (ROI) gemeten? Organisaties die deze vragen beantwoorden vóór de technologiekeuze, nemen betere beslissingen en behalen betere resultaten.
Begin klein. Bewijs de waarde in gerichte pilots voordat u opschaalt naar bedrijfsbrede implementaties. Gebruik commerciële oplossingen waar mogelijk in plaats van zelf oplossingen te ontwikkelen. Investeer vroegtijdig in datakwaliteit. Bespaar niet op verandermanagement. Budgetteer voor de totale eigendomskosten, niet alleen voor de initiële implementatie.
De markt voor AI in de gezondheidszorg wordt steeds volwassener. Er zijn meer bewezen oplossingen beschikbaar tegen concurrerende prijzen. Implementatie in de cloud verlaagt de drempel voor instap. Maar AI blijft een aanzienlijke investering die zorgvuldige planning en realistische verwachtingen vereist.
Voor zorgorganisaties die klaar zijn om AI te omarmen, is de weg vooruit een combinatie van strategisch denken en praktische uitvoering. Breng de kosten volledig in kaart. Kies toepassingsscenario's met een duidelijke waardepropositie. Bouw de interne capaciteiten geleidelijk op. Meet de resultaten eerlijk. Pas aan op basis van wat werkt.
AI belooft zorgorganisaties te helpen betere zorg te leveren tegen lagere kosten. Maar om deze belofte waar te maken, is meer nodig dan alleen enthousiasme: het vereist gedisciplineerde investeringen, rigoureuze evaluatie en een streven naar continue verbetering. Organisaties die AI benaderen met financieel realisme en operationele discipline, positioneren zichzelf om daadwerkelijk waarde te halen uit deze transformatieve technologie.
Bent u klaar om AI te verkennen voor uw zorgorganisatie? Begin met een uitgebreide behoefteanalyse, een evaluatie van de gereedheid van uw data en de identificatie van één waardevolle toepassing voor een gerichte pilot. De benodigde investering kan aanzienlijk zijn, maar de potentiële voordelen – in klinische resultaten, operationele efficiëntie en patiënttevredenheid – maken AI een serieuze overweging waard voor vooruitstrevende leiders in de gezondheidszorg.
