Korte samenvatting: Digitale transformatie in de gezondheidszorg omvat de integratie van technologieën zoals AI, IoT, elektronische patiëntendossiers en telegeneeskunde om de patiëntresultaten te verbeteren, de operationele efficiëntie te verhogen en de kosten te verlagen. Onderzoek toont aan dat 751.300.000 Amerikaanse ziekenhuizen gebruikmaken van elektronische patiëntendossiers, terwijl 651.300.000 nu AI-ondersteunde voorspellende tools inzetten. De bereidheid van zorgprofessionals en de organisatie zelf zijn cruciale factoren voor een succesvolle implementatie.
De gezondheidszorg bevindt zich op een cruciaal kruispunt waar technologie en patiëntenzorg op ongekende wijze samenkomen. De COVID-19-pandemie heeft een reeds groeiende trend versneld: de integratie van digitale technologieën in elk aspect van de gezondheidszorg.
Maar het zit zo: digitale transformatie gaat niet alleen over het invoeren van nieuwe tools. Het gaat erom de manier waarop zorgorganisaties functioneren, zorg verlenen en met patiënten omgaan, fundamenteel te herzien.
Volgens onderzoek gepubliceerd in het International Journal of Environmental Research and Public Health (2023) omvatten de belangrijkste voordelen van digitale transformatie een verhoogde productiviteit van medewerkers, een verbeterde efficiëntie en effectiviteit van de bedrijfsvoering in de gezondheidszorg en lagere operationele kosten. Uit onderzoek blijkt dat 751.300.000 Amerikaanse ziekenhuizen gebruikmaken van elektronische patiëntendossiersystemen.
Deze verschuiving raakt iedereen, van zorgbestuurders en zorgverleners tot de patiënten zelf. En het proces versnelt alleen maar.
Digitale transformatie in de gezondheidszorg begrijpen
Digitale transformatie in de gezondheidszorg verwijst naar de alomvattende integratie van digitale technologieën in alle aspecten van de zorgverlening, de bedrijfsvoering en de patiëntenbetrokkenheid. Het gaat niet alleen om het digitaliseren van dossiers of het toevoegen van een patiëntenportaal.
De transformatie raakt alles: klinische werkprocessen, administratieve procedures, patiëntencommunicatie, data-analyse en besluitvormingskaders.
Eerlijk gezegd: veel zorgorganisaties worstelen hiermee omdat ze digitale transformatie beschouwen als een IT-project in plaats van een organisatiebrede verandering. Onderzoek uit medische tijdschriften benadrukt dat acceptatie van technologie door zorgprofessionals een fundamenteel onderdeel is van een succesvolle digitale transformatie in de gezondheidszorg.
De Wereldgezondheidsorganisatie erkent dat digitale technologieën weliswaar een integraal onderdeel van het dagelijks leven zijn en dat innovatie op een ongekende schaal plaatsvindt, maar dat de mogelijkheden om de volksgezondheid te verbeteren grotendeels onbenut blijven. Er is een enorme potentie voor digitale gezondheidsoplossingen die nog niet gerealiseerd is.
Waarom traditionele zorgmodellen aan transformatie toe zijn
Traditionele zorgmodellen waren gebaseerd op episodische, reactieve zorg. Patiënten bezochten artsen wanneer ze ziek waren, medische dossiers lagen in archiefkasten en de coördinatie tussen zorgverleners verliep via telefoongesprekken en gefaxte documenten.
Dat model werkt niet meer. De verwachtingen van patiënten zijn veranderd: ze verwachten van de gezondheidszorg hetzelfde digitale gemak als van bank-, winkel- en entertainmentdiensten.
Klinkt dit bekend? De kosten van de gezondheidszorg blijven stijgen, terwijl de resultaten ondanks enorme uitgaven vaak achterblijven bij die van andere ontwikkelde landen. In de VS gaat ongeveer 901 biljoen dollar aan gezondheidszorgkosten naar de behandeling van ziekten en verwondingen, in plaats van naar de aanpak van de risicofactoren voor deze aandoeningen.
Digitale transformatie biedt een weg vooruit door preventieve zorg mogelijk te maken, de coördinatie te verbeteren, fouten te verminderen en de gezondheidszorg toegankelijker te maken.
Kerntechnologieën die de transformatie in de gezondheidszorg aandrijven
Verschillende sleuteltechnologieën vormen de basis van de digitale transformatie in de gezondheidszorg. Dit zijn geen op zichzelf staande instrumenten; ze werken samen om onderling verbonden systemen te creëren die de zorgverlening verbeteren. 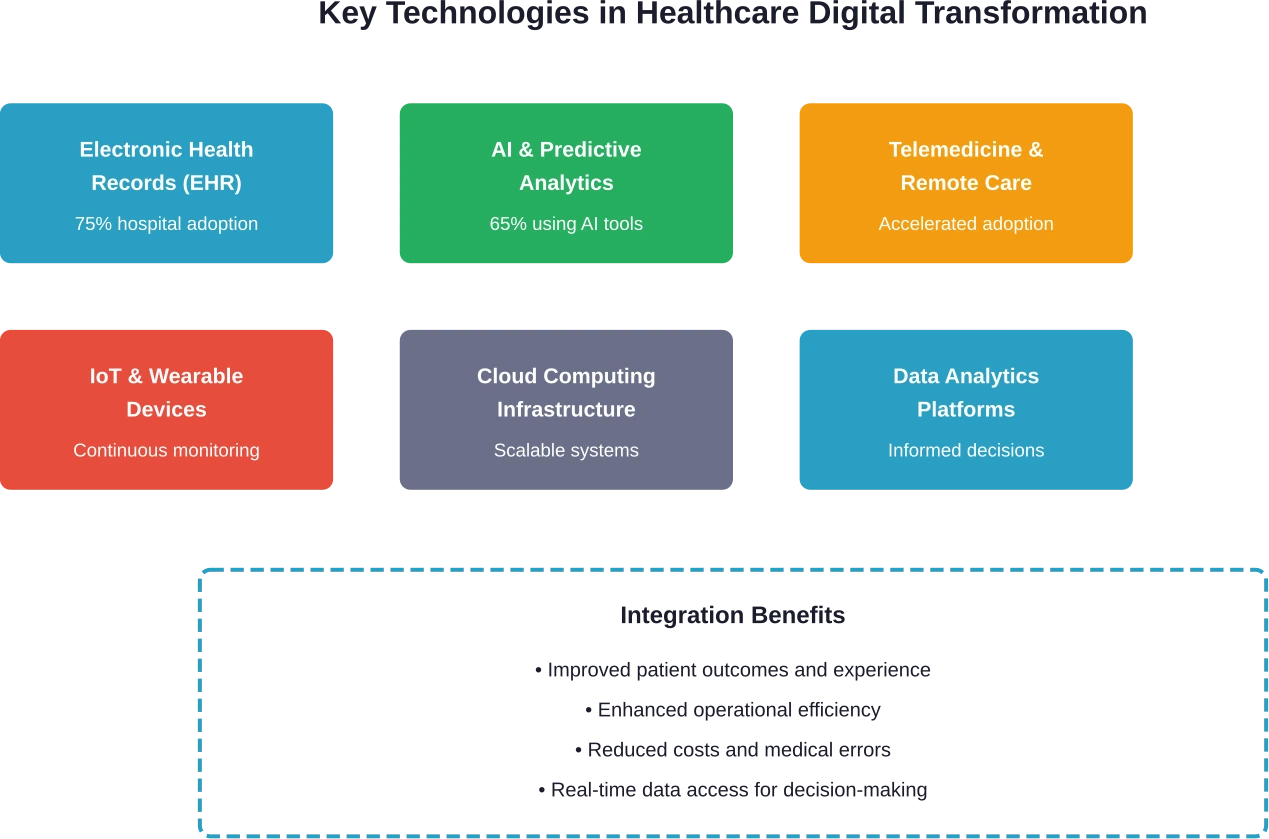
Elektronische patiëntendossiers en datasystemen
Elektronische patiëntendossiers vormen de basis van de digitale infrastructuur voor de gezondheidszorg. Deze systemen centraliseren patiëntinformatie, waardoor deze toegankelijk is voor bevoegde zorgverleners op verschillende locaties en binnen diverse specialismen.
Uit medisch onderzoek blijkt dat 751.300.000 Amerikaanse ziekenhuizen elektronische patiëntendossiers hebben geïmplementeerd. Dat is een aanzienlijke vooruitgang, maar de kwaliteit van de implementatie verschilt sterk.
Elektronische patiëntendossiers (EPD-systemen) doen meer dan alleen gegevens opslaan: ze ondersteunen klinische besluitvorming, automatiseren werkprocessen, verminderen dubbele tests en creëren mogelijkheden voor data-analyse. Bij een juiste implementatie verbeteren ze de zorgcoördinatie en de patiëntveiligheid.
Maar wacht even. Veel zorgprofessionals melden dat slecht ontworpen EPD-systemen de productiviteit juist kunnen verlagen en tot frustratie kunnen leiden. De acceptatie van technologie hangt sterk af van de gebruiksvriendelijkheid van het systeem en adequate training.
Kunstmatige intelligentie en voorspellende analyses
AI is een van de meest baanbrekende technologieën in de gezondheidszorg. Volgens recente gegevens van een analyse van TierPoint gebruikt 65% Amerikaanse ziekenhuizen AI-ondersteunde voorspellende tools die zijn geïntegreerd in hun elektronische patiëntendossiers.
Deze tools analyseren patiëntgegevens om risicofactoren te identificeren, complicaties te voorspellen, behandelingsopties voor te stellen en de toewijzing van middelen te optimaliseren. Machine learning-algoritmen kunnen patronen detecteren die mensen mogelijk over het hoofd zien.
Onderzoek gepubliceerd in Digital Health onderzocht de integratie van kunstmatige intelligentie en Internet of Things (AIoT)-technologieën in de transformatie van zorgsystemen wereldwijd. De studie benadrukt dat er behoefte is aan uitgebreide evaluatiekaders om de impact van AIoT-technologie op duurzame zorgverlening te beoordelen.
AI-toepassingen variëren van diagnostische beeldanalyse tot geneesmiddelenontwikkeling en het voorspellen van de verslechtering van de patiënttoestand. De technologie maakt meer gepersonaliseerde, preventieve zorg mogelijk in plaats van reactieve behandeling.
Telegeneeskunde en monitoring op afstand van patiënten
De COVID-19-pandemie heeft de acceptatie van telegeneeskunde enorm versneld. Virtuele consultaties veranderden van een handige extra naar een essentiële dienst, vrijwel van de ene op de andere dag.
Monitoring op afstand combineert telegeneeskunde met IoT-apparaten om de gezondheidsgegevens van patiënten continu te volgen. Draagbare apparaten monitoren de hartslag, bloeddruk, bloedglucosewaarden en andere vitale functies in realtime.
Deze technologie is bijzonder waardevol voor het beheer van chronische aandoeningen, herstel na operaties en ouderenzorg. Patiënten ontvangen zorg aan huis, terwijl zorgverleners continu toegang hebben tot gegevens in plaats van momentopnamen van consulten in de praktijk.
Onderzoek naar de digitale transformatie in de gezondheidszorg laat zien dat de integratie van draagbare technologie, informatietechnologie, virtual reality en het internet der dingen aanzienlijk heeft bijgedragen aan de transformatie van de bedrijfsvoering en processen in de gezondheidszorg.
Cloudcomputing en infrastructuurmodernisering
Cloudinfrastructuur biedt de schaalbaarheid en flexibiliteit die moderne zorgsystemen vereisen. Traditionele, on-premises systemen kunnen de grote hoeveelheden data en de rekenkracht die nodig zijn voor AI, analyses en realtime monitoring niet aan.
Cloudplatforms stellen zorgorganisaties in staat om resources naar behoefte op te schalen of af te schalen, sneller nieuwe applicaties te implementeren en de mogelijkheden voor noodherstel te verbeteren.
Beveiligingsproblemen doen zich vaak voor bij de implementatie van cloudtechnologie in de gezondheidszorg, maar grote cloudproviders bieden nu een HIPAA-conforme infrastructuur met robuuste beveiligingsmaatregelen die vaak verder gaan dan wat individuele zorginstellingen zelf kunnen implementeren.
Belangrijkste voordelen van digitale transformatie
Zorgorganisaties streven om concrete redenen naar digitale transformatie. De voordelen strekken zich uit over operationele, klinische en financiële aspecten.
Uit een onderzoek van het Deloitte-Scottsdale Institute bleek dat 921% van de respondenten een betere patiëntervaring als belangrijkste gewenste uitkomst van digitale transformatie noemde. Dat duidt op vrijwel universele overeenstemming over de prioriteiten.
Verbeterde patiëntresultaten en -ervaring
Digitale hulpmiddelen maken nauwkeurigere diagnoses, gepersonaliseerde behandelplannen en proactieve interventie mogelijk voordat aandoeningen verergeren. Patiënten kunnen via digitale platforms hun gezondheidsinformatie inzien, met zorgverleners communiceren, afspraken maken en hun medicatie beheren.
De verschuiving van episodische naar continue zorg verbetert de resultaten bij de behandeling van chronische ziekten. Monitoring op afstand signaleert problemen in een vroeg stadium, waardoor bezoeken aan de spoedeisende hulp en ziekenhuisopnames afnemen.
De betrokkenheid van patiënten neemt toe wanneer mensen gemakkelijk toegang hebben tot hun gezondheidsgegevens en zorgteams. Betrokken patiënten behalen doorgaans betere gezondheidsresultaten en ervaren een hogere tevredenheid.
Verbeterde operationele efficiëntie
Volgens onderzoek dat in medische tijdschriften is gepubliceerd, behoren tot de belangrijkste voordelen een verhoogde productiviteit van medewerkers en een verbeterde efficiëntie en effectiviteit van de bedrijfsvoering van de gezondheidszorginstelling.
Digitale systemen automatiseren administratieve taken, stroomlijnen werkprocessen, verminderen dubbele gegevensinvoer en minimaliseren fouten. Medewerkers besteden minder tijd aan papierwerk en meer tijd aan patiëntenzorg.
Toegang tot realtime data versnelt besluitvormingsprocessen. Voorspellende analyses helpen bij het optimaliseren van personeelsplanning, supply chain management en resourceallocatie.
Organisaties melden aanzienlijke tijdsbesparingen op gebieden zoals het inplannen van afspraken, het controleren van verzekeringsgegevens, het afstemmen van medicatie en de coördinatie van zorg tussen verschillende afdelingen.
Kostenreductie en optimalisatie van middelen
De onderzoeksgegevens tonen aan dat het verlagen van de operationele kosten een belangrijk voordeel is van digitale transformatie. Kostenbesparingen komen voort uit meerdere bronnen: minder fouten, minder dubbele tests, een efficiënter gebruik van middelen en een lagere administratieve last.
Preventieve zorg, mogelijk gemaakt door monitoring op afstand en data-analyse, kost aanzienlijk minder dan de behandeling van acute complicaties. Vroegtijdige interventie voorkomt dure spoedeisende zorg en ziekenhuisopnames.
Digitale systemen verminderen ook de benodigde fysieke ruimte voor archiefopslag, verlagen de verspilling van materialen door beter voorraadbeheer en optimaliseren de personeelsbezetting door middel van voorspellende planning.

Plan uw AI-gestuurde transformatie in de gezondheidszorg.
Digitale transformatie in de gezondheidszorg omvat vaak geavanceerde data-analyse, diagnostiek met behulp van AI, automatisering van administratieve processen en intelligente systemen die de patiëntenzorg en de operationele efficiëntie verbeteren.
Samenwerken met een ervaren AI-partner zoals AI Superieur kan zorgorganisaties helpen bij het identificeren van praktische toepassingen van AI, het inschatten van implementatiekosten en het ontwerpen van oplossingen die integreren met bestaande klinische en IT-systemen en tegelijkertijd voldoen aan de wettelijke vereisten.
Hun team ondersteunt zorgorganisaties met:
- AI-strategie en planning voor de digitale transformatie van de gezondheidszorg
- AI-oplossingen op maat voor medische en zorgprocessen.
- Machine learning, data-infrastructuur en modelimplementatie
Als uw zorgorganisatie een initiatief voor digitale transformatie plant, AI Superieur kan helpen bij het ontwerpen en implementeren van AI-oplossingen die betere patiëntresultaten en efficiëntere zorgprocessen ondersteunen.
Uitdagingen en belemmeringen bij de implementatie
Digitale transformatie klinkt geweldig in theorie, maar zorgorganisaties stuiten in de praktijk op aanzienlijke obstakels. Inzicht in deze uitdagingen is essentieel voor een succesvolle implementatie.
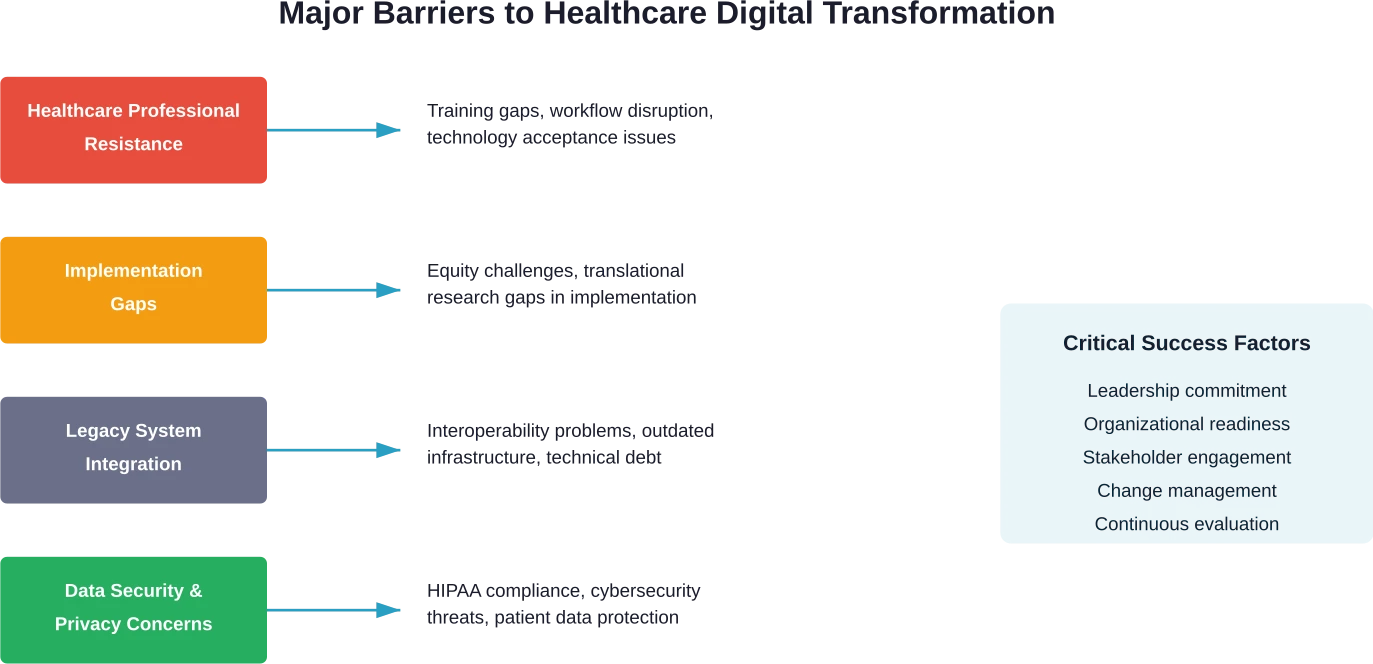
Acceptatie van technologie en weerstand van het personeel
Onderzoek gepubliceerd in medische tijdschriften benadrukt dat zorgprofessionals een fundamenteel onderdeel vormen van de digitale transformatie in de gezondheidszorg. De acceptatie van technologie door het personeel bepaalt het succes of falen ervan.
Weerstand van medewerkers komt vaak voort uit legitieme zorgen: de vrees dat nieuwe systemen de bestaande werkprocessen zullen verstoren, onvoldoende training of negatieve ervaringen uit het verleden met slecht geïmplementeerde technologie.
Artsen maken zich wellicht zorgen dat digitale hulpmiddelen hen verder van de patiënt zullen verwijderen of dat ze meer tijd kwijt zullen zijn aan het documenteren dan aan het verlenen van zorg. Deze zorgen verdienen serieuze aandacht en mogen niet zomaar worden afgewezen.
Succesvolle organisaties betrekken medewerkers op de werkvloer bij de selectie en implementatieplanning van technologie. Ze bieden uitgebreide training en doorlopende ondersteuning, niet slechts een eenmalige introductie.
Implementatiekloven en uitdagingen op het gebied van gelijkheid
Een artikel gepubliceerd in Clinical and Translational Science, waarin implementatiekloven in digitale gezondheidszorg worden onderzocht, stelt dat de translationele kloof fundamentele uitdagingen weerspiegelt in de manier waarop het vakgebied de implementatiewetenschap van innovatie in digitale gezondheidszorg benadert.
De COVID-19-pandemie heeft de acceptatie van bepaalde aspecten van digitale gezondheidszorg versneld, met name telegeneeskunde. Deze snelle acceptatie heeft echter ook ongelijkheden blootgelegd.
Niet alle patiëntengroepen hebben gelijke toegang tot digitale technologieën. In landelijke gebieden ontbreekt mogelijk breedbandinfrastructuur. Patiënten met een lager inkomen beschikken wellicht niet over smartphones of computers. Oudere patiënten kunnen moeite hebben met digitale interfaces.
Digitale transformatie dreigt bestaande ongelijkheden in de gezondheidszorg te reproduceren of zelfs te versterken als de implementatie niet expliciet aandacht besteedt aan toegankelijkheid en digitale geletterdheid voor alle patiëntengroepen.
Verouderde systemen en integratieproblemen
De meeste zorgorganisaties werken met een lappendeken van verouderde systemen die in de loop der decennia zijn opgebouwd. Deze systemen kunnen vaak niet effectief met elkaar communiceren.
Integratieproblemen creëren datasilo's die de belofte van complete digitale patiëntendossiers ondermijnen. Klinisch personeel verspilt tijd aan het inloggen op meerdere systemen en het handmatig overzetten van informatie tussen platforms.
Het volledig vervangen van verouderde systemen is duur en riskant. Organisaties moeten een balans vinden tussen modernisering en het waarborgen van operationele continuïteit. Gefaseerde aanpakken en middleware-oplossingen helpen bij het overbruggen van de kloof tussen oude en nieuwe systemen.
Zorgen over gegevensbeveiliging en privacy
Gegevens uit de gezondheidszorg zijn een belangrijk doelwit voor cyberaanvallen. Ransomware-incidenten hebben ziekenhuissystemen platgelegd, de patiëntenzorg vertraagd en gevoelige informatie openbaar gemaakt.
Organisaties moeten voldoen aan regelgeving zoals HIPAA en tegelijkertijd robuuste cybersecuritymaatregelen implementeren. De uitdaging wordt groter naarmate systemen meer met elkaar verbonden raken en data naar cloudplatformen wordt verplaatst.
Het vertrouwen van patiënten is afhankelijk van effectieve gegevensbescherming. Grote datalekken schaden de reputatie en kunnen patiënten ervan weerhouden informatie te delen die nodig is voor kwalitatieve zorg.
Beveiliging mag geen bijzaak zijn; het moet vanaf het begin onderdeel uitmaken van de digitale transformatiestrategie.
Strategisch kader voor succesvolle implementatie
Onderzoek gepubliceerd in BMC Health Services Research biedt aanbevelingen om de digitale transformatie van de gezondheidszorg in de klinische praktijk te bevorderen, gebaseerd op een internationale consensusontwikkelingsmethode.
Uit het onderzoek bleek dat een mate van overeenstemming van meer dan 75% (inclusief 'sterk mee eens' en 'mee eens' antwoorden) vereist was om aanbevelingen voor digitale transformatie in de gezondheidszorg goed te keuren.
Leiderschap en organisatorische paraatheid
Een kwalitatieve studie, gepubliceerd in het Journal of Healthcare Leadership, onderzocht organisatorische factoren die de realisatie van de voordelen van digitale transformatie in de gezondheidszorg bevorderen. Het onderzoek benadrukt dat organisatorische verbeteringen en veranderingen in systeemfunctionaliteiten nodig zijn om deze voordelen te realiseren.
Leiderschapsbetrokkenheid houdt meer in dan alleen budgettoewijzing. Leiders moeten culturele verandering stimuleren, de visie helder communiceren en zelf het goede voorbeeld geven door nieuwe technologieën te omarmen.
Een beoordeling van de organisatorische gereedheid brengt lacunes in infrastructuur, vaardigheden, processen en cultuur in kaart voordat grote initiatieven worden gelanceerd. Organisaties kunnen niet transformeren wat ze niet begrijpen.
Volgens een analyse van vacaturegegevens van Northeastern Online is het aantal banen in het gezondheidsmanagement tussen 2017 en 2022 met 35,51 ton gestegen. Zorginstellingen hebben professionals met een achtergrond in bedrijfskunde of management nodig om, samen met technologiespecialisten, transformatieve initiatieven te leiden.
Betrokkenheid van belanghebbenden en verandermanagement
Een succesvolle digitale transformatie vereist betrokkenheid van alle belanghebbenden: artsen, verpleegkundigen, administratief personeel, IT-teams en patiënten.
Elke groep heeft andere behoeften, zorgen en perspectieven. Implementatieplannen moeten rekening houden met deze uiteenlopende standpunten in plaats van een uniforme aanpak op te leggen die voor iedereen hetzelfde is.
Veranderingsmanagementprocessen helpen mensen bij de overgang van hun huidige naar hun toekomstige situatie. Communicatie, training, ondersteuningssystemen en feedbackmechanismen zijn essentiële onderdelen.
Organisaties die digitale transformatie als een puur technisch project beschouwen, falen doorgaans. Organisaties die het zien als een organisatorische verandering waarbij mensen, processen en cultuur, naast technologie, een rol spelen, hebben doorgaans meer succes.
Gefaseerde implementatie en continue evaluatie
Alles tegelijkertijd proberen te veranderen is vragen om problemen. Gefaseerde aanpakken stellen organisaties in staat om te leren, zich aan te passen en momentum op te bouwen.
Door te beginnen met pilotprojecten in specifieke afdelingen of met bepaalde technologieën kunnen waardevolle lessen worden geleerd zonder dat dit de hele organisatie verstoort.
Continue evaluatie meet of de digitale transformatie de gewenste resultaten oplevert. Verbeteren de resultaten voor de patiënt? Neemt de efficiëntie toe? Welke problemen doen zich voor?
Organisaties die gebruikmaken van raamwerken zoals het Baldrige Excellence Framework hebben met succes digitale transformaties in de gezondheidszorg begeleid door middel van systematische evaluatie en verbetering. Dit programma bestaat al meer dan 20 jaar.
Praktische toepassingen en gebruiksscenario's
Digitale transformatie manifesteert zich op verschillende manieren in diverse zorgomgevingen. Door naar specifieke toepassingen te kijken, wordt duidelijker hoe transformatie er in de praktijk uitziet.
| Toepassingsgebied | Gebruikte digitale technologieën | Belangrijkste voordelen | Overwegingen bij de implementatie |
|---|---|---|---|
| Beheer van chronische ziekten | Monitoring op afstand, wearables, telegeneeskunde, AI-analyse | Minder ziekenhuisopnames, betere resultaten, meer zelfredzaamheid voor de patiënt. | Patiëntenbetrokkenheid, data-integratie, werkprocessen voor zorgverleners |
| Werkzaamheden van de spoedeisende hulp | Voorspellende analyses, realtime dashboards, geautomatiseerde triage | Kortere wachttijden, geoptimaliseerde personeelsbezetting, betere toewijzing van middelen. | Systeemintegratie, personeelstraining, procesherontwerp |
| Chirurgische diensten | Robotchirurgie, AI-beeldvorming, digitale OK-integratie | Nauwkeurigheid, minder complicaties, sneller herstel | Hoge kosten, gespecialiseerde training, technische ondersteuning |
| Volksgezondheid | Big data-analyse, risicostratificatie, automatisering van outreach | Preventieve zorg, gerichte interventies, kostenreductie | Gegevenskwaliteit, interoperabiliteit, privacybescherming |
| Klinisch onderzoek | Elektronische gegevensverzameling, AI-analyse, virtuele rechtszaken | Snellere inschrijving, bewijs uit de praktijk, lagere kosten | Wettelijke naleving, datastandaarden, betrokkenheid van deelnemers |
Beheer van chronische ziekten en zorg op afstand
Chronische aandoeningen zoals diabetes, hart- en vaatziekten en hoge bloeddruk zijn verantwoordelijk voor het grootste deel van de zorgkosten. Digitale hulpmiddelen maken continue monitoring en beheer tussen doktersbezoeken mogelijk.
Patiënten gebruiken verbonden apparaten om hun bloedglucosewaarden, bloeddruk, gewicht en activiteit te registreren. De gegevens worden automatisch doorgestuurd naar zorgteams, die kunnen ingrijpen wanneer er zorgwekkende trends worden waargenomen.
Deze aanpak voorkomt complicaties die leiden tot bezoeken aan de spoedeisende hulp en ziekenhuisopnames. Patiënten geven aan zich meer gesteund en betrokken te voelen bij hun zorg.
Voorspellende analyses voor resourcebeheer
Ziekenhuizen gebruiken voorspellende analyses om patiëntenaantallen te voorspellen, patiënten met een verhoogd risico op complicaties te identificeren en de toewijzing van middelen te optimaliseren.
AI-modellen voorspellen welke patiënten waarschijnlijk zullen verslechteren, welke spoedeisendehulpbezoeken zouden kunnen toenemen en waar capaciteitsbeperkingen zullen ontstaan.
Deze inzichten maken proactieve personeelsaanpassingen, vroegere interventies en een efficiënter gebruik van kostbare middelen zoals IC-bedden en operatiekamers mogelijk.
Telemedicine en virtuele zorgverlening
Virtuele consultaties zijn geëvolueerd van eenvoudige videogesprekken naar uitgebreide zorgplatformen die het plannen van afspraken, documentatie, recepten en follow-up integreren.
Specialistische consultaties bereiken plattelandsgebieden waar geen lokale specialisten beschikbaar zijn. Geestelijke gezondheidszorg vergroot de toegang voor patiënten die belemmeringen ondervinden bij het maken van een afspraak in de praktijk.
Hybride modellen combineren virtuele en fysieke zorg, afgestemd op de behoeften en voorkeuren van de patiënt. Deze flexibiliteit verbetert de toegankelijkheid en behoudt tegelijkertijd de kwaliteit.
Toekomstige trends en opkomende technologieën
De digitale transformatie in de gezondheidszorg ontwikkelt zich in hoog tempo. Verschillende opkomende trends zullen de volgende fase van verandering vormgeven.
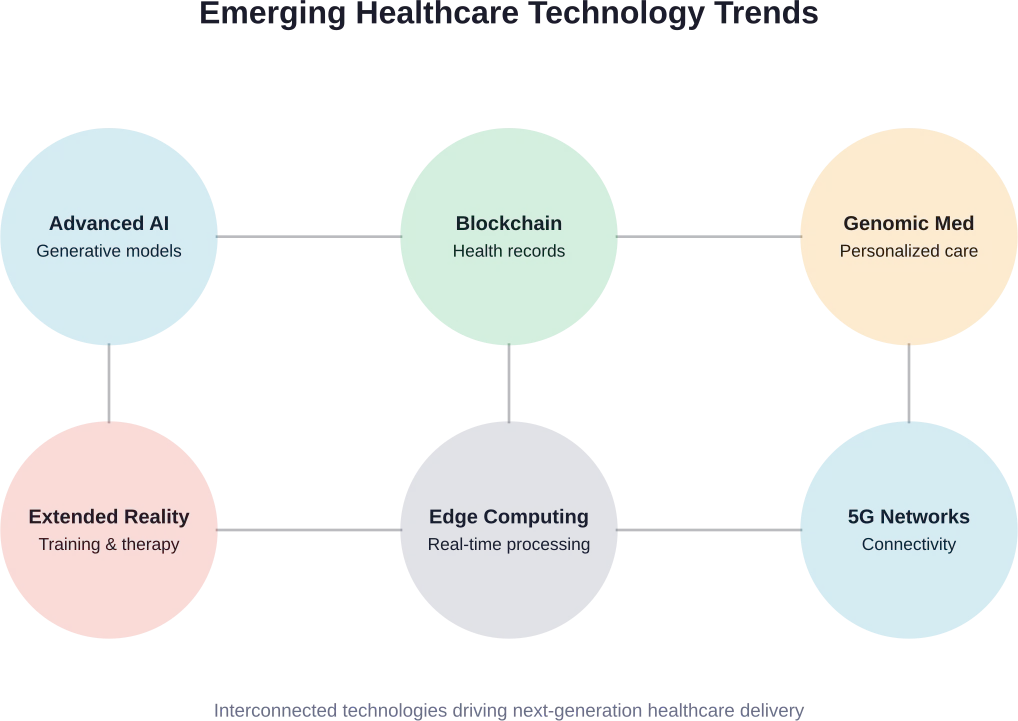
Geavanceerde AI- en machine learning-toepassingen
De mogelijkheden van AI blijven zich in hoog tempo ontwikkelen. Generatieve AI-modellen kunnen nu ondersteuning bieden bij klinische documentatie, patiëntenvoorlichtingsmateriaal en behandelplanning.
Machine learning-algoritmen worden steeds geavanceerder in het analyseren van medische beelden, het voorspellen van ziekteverloop en het identificeren van optimale behandelprotocollen voor individuele patiënten.
De integratie van AI met genomische data maakt werkelijk gepersonaliseerde geneeskunde mogelijk, gebaseerd op individuele genetische profielen, leefstijlfactoren en blootstelling aan de omgeving.
Blockchain voor medische dossiers en gegevensbeveiliging
Blockchaintechnologie biedt potentiële oplossingen voor de uitwisseling van gezondheidsinformatie, gegevensbeveiliging en zeggenschap van patiënten over hun medische dossiers.
Gedecentraliseerde systemen zouden patiënten in staat kunnen stellen om tijdelijke toegang te verlenen tot hun gezondheidsgegevens bij verschillende zorgverleners, terwijl een volledig controletraject behouden blijft.
Er blijven uitdagingen bestaan op het gebied van schaalbaarheid, interoperabiliteitsstandaarden en regelgeving, maar pilotprojecten zijn veelbelovend.
Uitgebreide realiteit in medische opleiding en behandeling
Virtuele realiteit en augmented reality worden steeds vaker toegepast in medisch onderwijs, chirurgische planning, pijnbestrijding en geestelijke gezondheidszorg.
Chirurgen kunnen complexe procedures oefenen in VR-omgevingen. Patiënten kunnen VR gebruiken ter afleiding tijdens pijnlijke ingrepen of als onderdeel van fysiotherapieprogramma's.
Augmented reality (AR) kan digitale informatie over fysieke omgevingen heen projecteren, waardoor chirurgen tijdens operaties worden ondersteund of verpleegkundigen aderen kunnen lokaliseren voor het plaatsen van een infuus.
Het creëren van een digitale cultuur in de gezondheidszorg
Technologie alleen zorgt niet voor transformatie. De organisatiecultuur bepaalt of digitale tools hun potentiële waarde waarmaken.
Digitale competenties ontwikkelen
Zorgprofessionals hebben nieuwe vaardigheden nodig om effectief te kunnen werken in digitale omgevingen. Digitale geletterdheid, data-interpretatie en het oplossen van technische problemen worden essentiële competenties.
Organisaties moeten investeren in trainingsprogramma's die verder gaan dan de basisbediening van systemen en die strategisch denken bevorderen over hoe digitale hulpmiddelen de zorgverlening kunnen verbeteren.
Volgens onderzoek naar organisatorische factoren die de digitale transformatie in de gezondheidszorg aansturen, zijn veranderingen in systeemfunctionaliteit en managementvaardigheden nodig om de voordelen van die transformatie te realiseren.
Patiëntenbetrokkenheid en digitale gezondheidsgeletterdheid
Digitale transformatie vereist betrokken patiënten die actief deelnemen aan hun zorg met behulp van digitale hulpmiddelen.
Niet alle patiënten beschikken bij aanvang over dezelfde digitale gezondheidsvaardigheden. Educatieprogramma's, intuïtieve interfaces en ondersteunende hulpmiddelen helpen patiënten vertrouwd te raken met patiëntenportalen, telegeneeskundeplatformen en apparaten voor monitoring op afstand.
Organisaties moeten digitale diensten ontwerpen met diverse patiëntengroepen in gedachten, en ervoor zorgen dat deze toegankelijk zijn voor mensen met een beperking, mensen met beperkte Engelse taalvaardigheid of mensen met een lage digitale geletterdheid.
Het stimuleren van innovatie en experimenten
Zorgorganisaties leggen van oudsher de nadruk op standaardisatie en risicobeheersing. Digitale transformatie vereist een evenwicht tussen deze belangrijke waarden en ruimte voor innovatie.
Door innovatielabs, pilotprogramma's en partnerschappen met technologiebedrijven op te zetten, kan er geëxperimenteerd worden zonder de kernactiviteiten te verstoren.
Leren van zowel successen als mislukkingen versnelt de vooruitgang. Organisaties die falen bestraffen, ontmoedigen de experimenten die nodig zijn voor innovatie.
Het meten van succes en rendement op investering (ROI).
Organisaties hebben duidelijke meetinstrumenten nodig om te beoordelen of digitale transformatie de verwachte voordelen oplevert.
| Meetcategorie | Kerncijfers | Gegevensbronnen |
|---|---|---|
| Klinische resultaten | Heropnamepercentages, complicatiepercentages, sterftecijfers, patiëntveiligheidsindicatoren | EHR-systemen, kwaliteitsregisters, patiëntendossiers |
| Patiëntenervaring | Tevredenheidsscores, Net Promoter Score, toegangsstatistieken, betrokkenheidsniveaus | Patiëntenenquêtes, portaalanalyses, afspraakgegevens |
| Operationele efficiëntie | Verblijfsduur, doorlooptijden, personeelsproductiviteit, benutting van middelen | Besturingssystemen, planningsplatformen, tijdstudies |
| Financiële prestaties | Kosten per geval, omzetcyclusstatistieken, materiaalkosten, personeelskosten | Financiële systemen, factureringsplatformen, budgetrapporten |
| Tevredenheid van het personeel | Betrokkenheidsscores, personeelsverloop, beoordelingen van de bruikbaarheid van het systeem | Medewerkersonderzoeken, HR-systemen, gebruiksvriendelijkheidstests |
Klinische kwaliteits- en patiëntveiligheidsindicatoren
De ultieme maatstaf voor transformatie in de gezondheidszorg is of de resultaten voor de patiënt verbeteren. Het volgen van klinische kwaliteitsindicatoren vóór en na digitale implementaties laat de impact zien.
Relevante meetgegevens omvatten complicatiepercentages, percentages ziekenhuisinfecties, medicatiefouten, valpartijen en aandoeningsspecifieke uitkomsten.
Digitale hulpmiddelen moeten fouten verminderen en de naleving van op bewijs gebaseerde protocollen verbeteren. Als de kwaliteitsindicatoren niet verbeteren, moet de implementatie opnieuw worden beoordeeld.
Financiële en operationele indicatoren
Organisaties meten het rendement op investeringen aan de hand van efficiëntiewinsten en kostenbesparingen.
Een kortere verblijfsduur, minder dubbele tests, een geoptimaliseerde personeelsbezetting en minder verspilling van materialen dragen allemaal bij aan financiële voordelen.
Digitale transformatie vereist een aanzienlijke investering vooraf. ROI-berekeningen moeten zowel de directe kostenbesparingen als de waarde van verbeterde resultaten en patiënttevredenheid omvatten.
Adoptie- en gebruikscijfers van technologie
Zelfs de beste technologie is nutteloos als niemand er gebruik van maakt. Door de acceptatiegraad onder personeel en patiënten te meten, kunnen trainingsbehoeften en gebruiksproblemen worden vastgesteld.
Gebruiksstatistieken voor patiëntenportalen, telegeneeskundeplatformen en hulpmiddelen voor klinische besluitvorming laten zien of digitale diensten de beoogde gebruikers bereiken.
Lage acceptatiepercentages duiden op problemen die moeten worden aangepakt, of het nu gaat om ontwerp, training, communicatie of de waardepropositie zelf.
Regelgevings- en nalevingsaspecten
De gezondheidszorg opereert in een sterk gereguleerde omgeving. Digitale transformatie moet vanaf het begin rekening houden met de nalevingsvereisten.
HIPAA- en gegevensprivacyvereisten
Elk systeem dat beschermde gezondheidsinformatie opslaat, verzendt of verwerkt, moet voldoen aan de HIPAA-beveiligings- en privacyregels.
Organisaties moeten technische beveiligingsmaatregelen, administratieve procedures en fysieke veiligheidsmaatregelen implementeren. Zakelijke overeenkomsten zijn vereist voor leveranciers die gezondheidsgegevens verwerken.
Voordat nieuwe digitale systemen worden geïmplementeerd, moeten er privacy-impactbeoordelingen worden uitgevoerd om risico's te identificeren en te beperken.
Standaarden voor interoperabiliteit en gegevensuitwisseling
Regelgeving vereist steeds vaker dat zorgorganisaties gegevensportabiliteit en toegang van patiënten tot gezondheidsinformatie ondersteunen.
Standaarden zoals HL7 FHIR maken gegevensuitwisseling tussen verschillende systemen mogelijk. Organisaties moeten API's implementeren waarmee patiënten via applicaties van derden toegang krijgen tot hun gegevens.
Echte interoperabiliteit blijft ondanks wettelijke voorschriften een uitdaging. Technische standaarden, bedrijfsmodellen en concurrentieoverwegingen zorgen allemaal voor wrijving.
Klinische validatie en FDA-toezicht
Digitale gezondheidstools die gebruikt worden voor de diagnose, behandeling of preventie van ziekten, kunnen worden aangemerkt als medische hulpmiddelen en vallen daarom onder de regelgeving van de FDA.
Organisaties moeten begrijpen welke digitale tools wettelijke goedkeuring vereisen en ervoor zorgen dat leveranciers de benodigde goedkeuringen hebben verkregen.
Klinische validatie toont aan dat digitale hulpmiddelen naar behoren functioneren en de resultaten verbeteren. De bewijsvereisten variëren afhankelijk van het risiconiveau en het beoogde gebruik.
Veelgestelde vragen
Wat houdt digitale transformatie in de gezondheidszorg in?
Digitale transformatie in de gezondheidszorg is de alomvattende integratie van digitale technologieën in alle aspecten van de zorgverlening, de bedrijfsvoering en de interactie met patiënten. Het gaat verder dan alleen het digitaliseren van dossiers; het betekent een fundamentele heroverweging van de manier waarop organisaties functioneren, zorg verlenen en met patiënten omgaan. Belangrijke technologieën zijn onder andere elektronische patiëntendossiers, kunstmatige intelligentie, telegeneeskunde, IoT-apparaten, cloudcomputing en data-analyseplatforms, die samenwerken om de resultaten en de efficiëntie te verbeteren.
Wat zijn de kosten van digitale transformatie voor zorgorganisaties?
De kosten variëren sterk, afhankelijk van de omvang van de organisatie, de bestaande infrastructuur, de reikwijdte van de transformatie en de gekozen technologieën. Grote ziekenhuissystemen investeren mogelijk tientallen miljoenen in uitgebreide EHR-implementaties, terwijl kleinere praktijken wellicht beginnen met bescheiden telegeneeskundeplatforms die duizenden kosten. Organisaties zouden zich moeten richten op gefaseerde aanpakken die een rendement op investering (ROI) aantonen voordat ze hun investeringen uitbreiden. Neem contact op met leveranciers voor de actuele prijzen, aangezien de kosten regelmatig veranderen op basis van de omvang en de behoeften van de organisatie.
Wat zijn de grootste belemmeringen voor de digitale transformatie in de gezondheidszorg?
De belangrijkste belemmeringen zijn onder meer weerstand van het personeel en problemen met de acceptatie van technologie, implementatiekloven die tot ongelijkheidsproblemen leiden, integratieproblemen met verouderde systemen, zorgen over gegevensbeveiliging en privacy, ontoereikende training en digitale geletterdheid, onvoldoende betrokkenheid van het management en de uitdaging om innovatie in evenwicht te brengen met naleving van de regelgeving. Onderzoek toont aan dat de betrokkenheid van zorgprofessionals de meest cruciale factor is: technologie faalt zonder acceptatie door de gebruikers.
Hoe lang duurt de digitale transformatie in de gezondheidszorg?
Digitale transformatie is een voortdurende reis, geen eindbestemming met een vaste tijdlijn. Grote implementaties van elektronische patiëntendossiers duren doorgaans 18 tot 36 maanden, van selectie tot volledige uitrol. Een alomvattende organisatietransformatie, inclusief cultuurverandering, herontwerp van processen en de implementatie van meerdere technologieën, kan echter 5 tot 10 jaar in beslag nemen. Organisaties behalen de beste resultaten met een gefaseerde aanpak die stapsgewijs waarde oplevert en tegelijkertijd werkt aan een langetermijnvisie.
Hoe verbetert digitale transformatie de resultaten voor patiënten?
Digitale transformatie verbetert de resultaten via meerdere mechanismen: AI-ondersteunde diagnostiek spoort ziekten eerder en nauwkeuriger op, monitoring op afstand maakt proactieve interventie mogelijk voordat de toestand verslechtert, klinische beslissingsondersteuning vermindert fouten en verbetert de naleving van op bewijs gebaseerde protocollen, platforms voor zorgcoördinatie verbeteren de communicatie tussen zorgverleners en data-analyse identificeert patiënten met een hoog risico voor gerichte interventies. Onderzoek toont aan dat deze technologieën, mits effectief geïmplementeerd, gezamenlijk complicaties, ziekenhuisopnames en sterfte verminderen.
Welke rol speelt AI in de digitale transformatie van de gezondheidszorg?
AI vervult meerdere cruciale functies in de transformatie van de gezondheidszorg. Volgens recente gegevens van een TierPoint-analyse gebruikt 651.300.000 Amerikaanse ziekenhuizen AI-ondersteunde voorspellende tools die zijn geïntegreerd in hun elektronische patiëntendossiers. Toepassingen omvatten het analyseren van medische beelden voor diagnose, het voorspellen van verslechtering van de patiënt of het risico op heropname, het optimaliseren van behandelplannen op basis van patiëntkenmerken, het automatiseren van administratieve taken en het ontdekken van patronen in grote datasets die bijdragen aan strategieën voor de volksgezondheid. AI maakt meer gepersonaliseerde, preventieve zorg mogelijk in plaats van reactieve behandeling.
Hoe kunnen kleine zorgpraktijken digitale transformatie doorvoeren?
Kleine praktijken zouden moeten beginnen met impactvolle, beheersbare initiatieven in plaats van tegelijkertijd een algehele transformatie te proberen. Prioriteiten kunnen zijn: het implementeren van een cloudgebaseerd elektronisch patiëntendossier (EPD) als er nog steeds met papieren dossiers wordt gewerkt, het toevoegen van een patiëntenportaal voor het plannen van afspraken en communicatie, het integreren van teleconsultatiemogelijkheden voor passende consulten en het gebruik van praktijkmanagementsoftware om administratieve workflows te automatiseren. Veel leveranciers bieden betaalbare, schaalbare oplossingen die specifiek zijn ontworpen voor kleine praktijken. Richt u op technologieën die direct de grootste pijnpunten van de praktijk aanpakken en een duidelijke meerwaarde bieden voordat u uitbreidt.
Vooruitgang boeken met digitale gezondheidszorg
Digitale transformatie biedt zowel enorme kansen als aanzienlijke uitdagingen voor zorgorganisaties. Het bewijs is duidelijk: correct geïmplementeerde digitale technologieën verbeteren de patiëntresultaten, verhogen de operationele efficiëntie en verlagen de kosten.
Maar technologie alleen zorgt niet voor transformatie. Succes vereist betrokkenheid van het leiderschap, organisatorische paraatheid, betrokkenheid van belanghebbenden, cultuurverandering en continue evaluatie.
Het tempo van technologische innovatie zal alleen maar toenemen. Zorgorganisaties die digitale vaardigheden ontwikkelen, een innovatiecultuur stimuleren en expertise opbouwen op het gebied van transformatie, zullen het best gepositioneerd zijn om hoogwaardige, toegankelijke en betaalbare zorg te leveren in een steeds digitalere wereld.
De vraag is niet óf we digitale transformatie moeten nastreven, maar hoe we dit effectief kunnen doen met behoud van het uiteindelijke doel: betere gezondheidsresultaten voor de patiënten en gemeenschappen die zorgorganisaties bedienen.
Organisaties die aan hun digitale transformatie beginnen, moeten starten met een duidelijke beoordeling van de huidige situatie, specifieke doelen die gekoppeld zijn aan resultaten voor patiënten en de bedrijfsvoering, betrokkenheid van stakeholders op alle niveaus, gefaseerde implementatieplannen die momentum opbouwen, en meetsystemen die de voortgang volgen en aanpassingen mogelijk maken.
Het transformatieproces is complex, maar de bestemming – een effectiever, efficiënter en rechtvaardiger zorgsysteem – maakt de inspanning de moeite waard.
