Korte samenvatting: AI zal artsen niet vervangen, maar de gezondheidszorg transformeren door als krachtige assistent te fungeren. Hoewel AI uitblinkt in data-analyse, diagnostische beeldvorming en administratieve taken, blijven de menselijke aspecten van de geneeskunde – empathie, klinisch oordeel, ethische besluitvorming en de relatie met de patiënt – onvervangbaar. De toekomst van de gezondheidszorg houdt in dat artsen, ondersteund door AI, efficiënter en nauwkeuriger werken dan ooit tevoren.
De vraag houdt zorgprofessionals 's nachts wakker: zal kunstmatige intelligentie uiteindelijk artsen vervangen?
Het is geen irrationele angst. AI heeft talloze sectoren ontwricht en banen geautomatiseerd die ooit immuun leken voor technologische vervanging. Machine learning-algoritmes presteren nu beter dan mensen bij specifieke diagnostische taken. AI in de radiologie kan bepaalde vormen van kanker met opmerkelijke nauwkeurigheid opsporen. Natuurlijke taalverwerking wordt gebruikt voor medische documentatie.
Maar het zit zo: de realiteit van AI in de gezondheidszorg is veel genuanceerder dan het verhaal over vervanging doet vermoeden.
Volgens onderzoek gepubliceerd door het National Center for Biotechnology Information is kunstmatige intelligentie in de gezondheidszorg "een aanvulling op, en geen vervanging van, artsen en zorgverleners". Het bewijs wijst op een toekomst waarin AI de mogelijkheden van artsen versterkt in plaats van het beroep volledig overbodig te maken.
Laten we eens bekijken wat de gegevens daadwerkelijk aantonen.
Hoe AI de medische praktijk nu al transformeert
AI is geen technologie voor de verre toekomst in de gezondheidszorg. Het is er al en werkt op zinvolle manieren samen met artsen.
Diagnostische beeldvorming vertegenwoordigt de meest geavanceerde toepassing van medische AI op dit moment. Volgens het tijdschrift Future Healthcare bleek uit een onderzoek naar op AI en machine learning gebaseerde medische apparaten die tussen 2015 en 2020 in de VS en Europa zijn goedgekeurd, dat meer dan de helft – 58% in de VS en 53% in Europa – zich richtte op geautomatiseerde classificatie van medische beelden.
Deze systemen ondersteunen radiologen door potentiële afwijkingen te signaleren, urgente gevallen prioriteit te geven en de tijd die nodig is voor beeldanalyse te verkorten.
Naast radiologie maakt AI ook op diverse andere klinische gebieden terrein:
- Natuurlijke taalverwerking voor medische documentatie en elektronische patiëntendossiers
- Voorspellende analyses voor ziektebewaking en reactie op uitbraken
- Versnelling van geneesmiddelenontwikkeling en farmaceutisch onderzoek
- Klinische beslissingsondersteunende systemen die patiëntgegevens analyseren
- Geautomatiseerde triage-systemen op de spoedeisende hulp.
Een opvallend voorbeeld is de Skin NTDs-app van de Wereldgezondheidsorganisatie, die AI-gebaseerde algoritmes gebruikt om zorgverleners te helpen bij de diagnose van verwaarloosde tropische huidziekten. Voorlopige resultaten van een onderzoek in Kenia toonden een gemiddelde gevoeligheid van ongeveer 80% voor beide algoritmes in vergelijking met diagnoses gesteld door gecertificeerde dermatologen.
Eerlijk gezegd: deze toepassingen zijn echte doorbraken. Maar het zijn hulpmiddelen die de medische praktijk verbeteren, geen vervanging voor de artsen die ze gebruiken.
Waarom AI artsen niet volledig kan vervangen
De filosofische en praktische beperkingen van AI in de geneeskunde gaan dieper dan de meeste mensen beseffen.
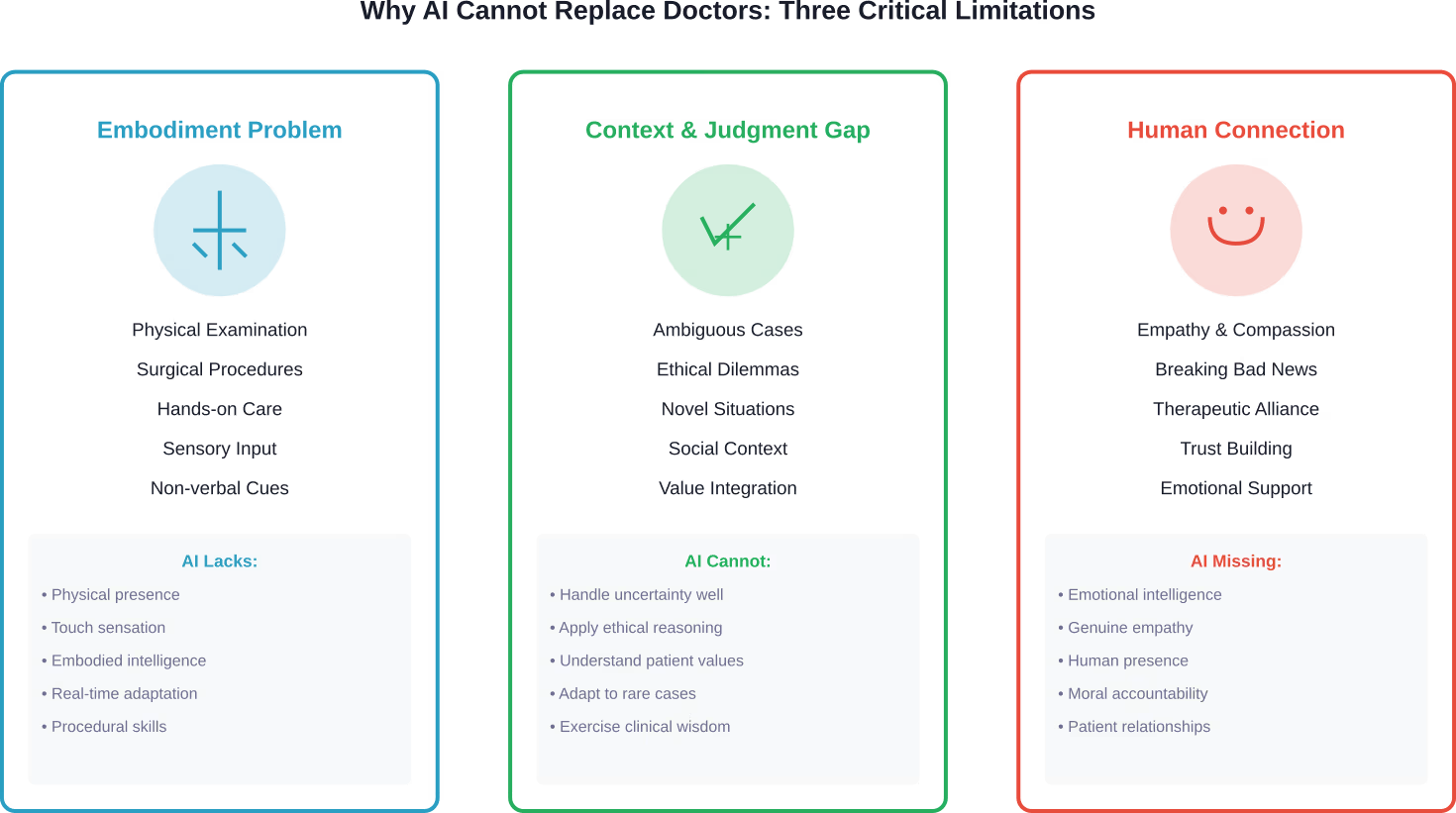
Onderzoek gepubliceerd in het Journal of Medical Ethics and History of Medicine onderzocht waarom het idee dat AI artsen volledig zou vervangen in wezen een "schijnprobleem" is. De analyse identificeerde drie cruciale beperkingen die een volledige vervanging van artsen door AI in de weg staan.
Het belichamingsprobleem
Geneeskunde is niet louter intellectueel werk. Artsen voeren lichamelijke onderzoeken, chirurgische ingrepen en praktische interventies uit die een beroep doen op lichamelijke intelligentie.
AI-systemen missen fysieke aanwezigheid en de zintuiglijke input die gepaard gaat met het onderzoeken van patiënten. De subtiele signalen die een arts oppikt door de buik van een patiënt aan te raken, hun loopgedrag te observeren of non-verbale signalen van nood op te merken, liggen momenteel buiten het bereik van AI.
Zoals een uroloog van Keck Medicine van USC uitlegde: "Ik ken de medische geschiedenis van de patiënt, de eerdere operaties die ze hebben ondergaan en de obstakels die ik mogelijk tegenkom. AI kan dat nog niet echt."“
De kloof tussen context en oordeel
Medische besluitvorming omvat veel meer dan alleen patroonherkenning in datasets.
Artsen integreren meerdere informatiebronnen – de patiëntgeschiedenis, de sociale context, persoonlijke waarden, gezinsdynamiek en individuele risicobereidheid – in hun behandeladviezen. Ze moeten omgaan met onduidelijke situaties waarin het bewijsmateriaal onvolledig of tegenstrijdig is.
AI-modellen die getraind zijn op historische gegevens hebben moeite met nieuwe situaties, zeldzame presentaties en gevallen die buiten hun trainingsparameters vallen. Ze kunnen zich niet aanpassen aan onverwachte complicaties zoals ervaren artsen dat wel kunnen.
De menselijke relatiefactor
Gezondheidszorg draait in essentie om menselijke verbinding.
Patiënten hebben empathie, geruststelling en iemand nodig die hen als een geheel persoon behandelt, in plaats van als een verzameling symptomen. Het brengen van slecht nieuws, het bespreken van zorg in de laatste levensfase en het ondersteunen van patiënten tijdens moeilijke behandelingen vereisen emotionele intelligentie die AI niet kan nabootsen.
De Wereldgezondheidsorganisatie benadrukt dat AI weliswaar veelbelovend is voor de verbetering van de gezondheidszorg, maar dat "ethiek en mensenrechten centraal moeten staan bij het ontwerp, de implementatie en het gebruik ervan". Dit omvat het beschermen van de menselijke autonomie en het waarborgen dat patiënten controle behouden over hun beslissingen met betrekking tot hun gezondheidszorg.
Waar AI daadwerkelijk in uitblinkt in de gezondheidszorg
Vergis je niet: AI is van enorme waarde voor de geneeskunde. Maar niet als vervanging voor artsen.
De technologie komt het best tot zijn recht in specifieke, goed gedefinieerde toepassingen waar de sterke punten perfect aansluiten bij de klinische behoeften.
Diagnostische beeldvorming en patroonherkenning
AI blinkt uit in het analyseren van visuele data en het herkennen van patronen in enorme datasets.
In de radiologie, pathologie en dermatologie kunnen machine learning-algoritmen duizenden beelden verwerken en subtiele afwijkingen detecteren die mensen mogelijk over het hoofd zien. Ze werken onvermoeibaar en zonder vermoeidheid, en behouden consistente prestaties bij repetitieve taken.
Maar ze werken het best als aanvulling op radiologen, niet als vervanging. De AI signaleert potentiële problemen; de arts geeft context, bevestigt de bevindingen en integreert de resultaten in het bredere klinische beeld.
Vermindering van de administratieve lasten
Dit is waar AI mogelijk de grootste directe impact zal hebben op het welzijn van artsen.
Volgens onderzoek naar de productiviteit van artsen heeft een meta-analyse van empirische studies aangetoond dat AI de werkdruk en de diagnostische tijd van artsen aanzienlijk vermindert door repetitieve interpretatie- en documentatieprocessen te automatiseren.
Uit een onderzoek van Sermo onder artsen bleek dat 461% van de respondenten de waarde ervan zag als een administratief hulpmiddel, zoals een medisch secretaresse, om de papierwinkel te verminderen. Slechts 171% geloofde dat het zinvolle klinische suggesties kon doen.
Dat zegt iets belangrijks over waar artsen de werkelijke praktische waarde in zien.
Gegevensanalyse en voorspelling
AI kan cijfers analyseren en trends identificeren die het menselijk cognitief vermogen ver te boven gaan.
Voor volksgezondheidsbeheer, ziektebewaking en klinisch onderzoek verwerkt AI enorme hoeveelheden data om uitbraken te voorspellen, risicopatiënten te identificeren en de ontwikkeling van geneesmiddelen te versnellen. Deze mogelijkheden ondersteunen betere besluitvorming op systeemniveau.
Een AI-model behaalde een nauwkeurigheidspercentage van 79,51 TP3T in het proefexamen van het Britse Royal College of Radiologists (FRCR), vergeleken met een gemiddelde van 84,81 TP3T voor 26 recent afgestudeerde radiologen. De AI slaagde voor 2 van de 10 proefexamens, terwijl de gemiddelde radioloog voor 4 van de 10 slaagde. Over het geheel genomen eindigde de AI op de 26e plaats van de 27 deelnemers (een na laatste), maar presteerde het het beste in één van de 10 proefexamens en identificeerde het 501 TP3T correct van de gevallen waar de meeste radiologen faalden.
De echte toekomst: AI-ondersteunde geneeskunde
De vraag zou niet moeten zijn óf AI artsen zal vervangen, maar hóé AI de medische praktijk zal transformeren.
Onderzoek wijst consequent op een samenwerkingsmodel waarbij kunstmatige intelligentie taken uitvoert waar het goed in is – gegevensverwerking, patroonherkenning, administratief werk – terwijl artsen zich concentreren op de unieke menselijke aspecten van de geneeskunde.
Zoals een huisarts tijdens een bijeenkomst uitlegde: "AI kan artsen helpen een meer alomvattende aanpak te hanteren bij de behandeling van ziekten, zorgplannen beter te coördineren en patiënten te helpen hun langetermijnbehandelingsprogramma's beter te beheren en na te leven."“
Dat is de realistische visie. Geen vervanging, maar verbetering.
Het aanpakken van burn-out bij artsen
De mogelijkheden van AI om burn-out onder zorgmedewerkers tegen te gaan, verdienen aandacht.
Volgens onderzoek gepubliceerd in BMJ Health Care Informatics is burn-out zo wijdverbreid onder artsen, verpleegkundigen en ander personeel dat het de gezondheidszorg aanzienlijk beïnvloedt. De aandoening ondermijnt de kwaliteit van de patiëntenzorg, leidt tot medische fouten en een dalende productiviteit van artsen.
AI-tools die de documentatielast verminderen, werkprocessen stroomlijnen en routinetaken automatiseren, kunnen artsen de tijd en mentale energie teruggeven die ze nodig hebben om contact te maken met patiënten.
Maar er is ook een keerzijde. Slecht geïmplementeerde AI die extra werk creëert, waarschuwingen genereert waar artsen zich doorheen moeten worstelen, of nieuwe technische problemen introduceert, kan de burn-out juist verergeren in plaats van verlichten.
Toegang tot zorg uitbreiden
AI biedt met name veelbelangrijke mogelijkheden voor achtergestelde bevolkingsgroepen.
De Wereldgezondheidsorganisatie merkt op dat AI landen met beperkte middelen en plattelandsgemeenschappen – waar patiënten beperkte toegang hebben tot zorgverleners – in staat kan stellen de lacunes in de gezondheidszorg te overbruggen. Diagnostische AI, telegeneeskundeplatforms en klinische beslissingsondersteuning kunnen specialistische kennis beschikbaar maken in gebieden met een tekort aan artsen.
De WHO waarschuwt echter ook voor het overschatten van de voordelen van AI ten koste van de investeringen die nodig zijn voor universele gezondheidszorg. Technologie is geen vervanging voor een adequate infrastructuur en voldoende gekwalificeerd personeel in de gezondheidszorg.
Kritieke uitdagingen en risico's
De weg naar door AI ondersteunde geneeskunde is niet zonder obstakels.
De richtlijnen van de WHO over AI-ethiek benoemen verschillende risico's die moeten worden aangepakt door middel van zorgvuldige regelgeving en governance.
Vooroordelen en gelijkheidsvraagstukken
AI-systemen weerspiegelen de data waarop ze getraind zijn.
Systemen die primair zijn getraind op gegevens van individuen in landen met een hoog inkomen, presteren mogelijk niet goed voor patiënten in landen met een laag en gemiddeld inkomen. Algoritmen kunnen bestaande ongelijkheden in de gezondheidszorg vastleggen, waardoor deze ongelijkheden in stand worden gehouden of zelfs versterkt.
Volgens de WHO moeten AI-technologieën "zorgvuldig worden ontworpen om de diversiteit van sociaaleconomische en gezondheidszorgomstandigheden te weerspiegelen" om te garanderen dat ze alle bevolkingsgroepen op een eerlijke manier bedienen.
Privacy en gegevensbescherming
Medische AI vereist enorme hoeveelheden patiëntgegevens.
Het onethisch verzamelen en gebruiken van gezondheidsgegevens brengt ernstige risico's met zich mee. De WHO benadrukt dat de bescherming van de menselijke autonomie betekent dat privacy en vertrouwelijkheid gewaarborgd moeten zijn en dat patiënten geldige, geïnformeerde toestemming moeten geven via passende wettelijke kaders.
De ondergeschiktheid van patiëntenrechten aan de commerciële belangen van technologiebedrijven vormt een reëel gevaar dat toezicht door de regelgevende instanties vereist.
Veiligheid en Verantwoordelijkheid
Wie is er verantwoordelijk als AI fouten maakt?
Hoewel AI-technologieën specifieke taken uitvoeren, benadrukt de WHO dat "het de verantwoordelijkheid van belanghebbenden is om ervoor te zorgen dat ze onder de juiste omstandigheden en door adequaat opgeleide mensen worden gebruikt". Er moeten effectieve mechanismen bestaan voor het stellen van vragen en het bieden van compensatie wanneer op AI gebaseerde beslissingen nadelige gevolgen hebben voor individuen.
De FDA heeft regelgevingskaders ontwikkeld voor medische apparaten met AI-functionaliteit om de veiligheid en effectiviteit te waarborgen, maar het vakgebied ontwikkelt zich sneller dan de regelgeving kan bijbenen.
Wat artsen denken over AI
Discussies binnen de artsengemeenschap onthullen genuanceerde perspectieven op de rol van AI in de geneeskunde.
De meeste artsen vrezen geen volledige vervanging. Ze erkennen het potentieel van AI om specifieke aspecten van hun werk te verbeteren, maar blijven sceptisch ten opzichte van overdreven beweringen.
Uit artsenfora en enquêtes komen een aantal terugkerende thema's naar voren:
- Enthousiasme voor administratieve AI die de documentatielast vermindert.
- Voorzichtig optimisme over diagnostische hulpmiddelen
- Bezorgdheid over aansprakelijkheid wanneer AI aanbevelingen doet
- Scepticisme over de vraag of AI complexe, ambigue gevallen aankan.
- Erkenning dat de relatie met de patiënt in wezen menselijk blijft.
Veel artsen zien AI als een mogelijkheid om geneeskunde te bedrijven zoals zij dat willen: meer tijd met patiënten doorbrengen en minder tijd aan administratie.
Maar ze maken zich ook zorgen over slecht ontworpen systemen die meer problemen veroorzaken dan ze oplossen.
Voorbereiding op een toekomst met AI-ondersteuning
De medische sector moet zich strategisch aanpassen aan de integratie van AI.
Dit betekent niet dat we ons moeten voorbereiden op veroudering. Het betekent dat we vaardigheden en systemen moeten ontwikkelen die de voordelen van AI maximaliseren, terwijl we behouden wat artsen onvervangbaar maakt.
Training en digitale geletterdheid
De medische opleiding moet evolueren om toekomstige artsen voor te bereiden op een praktijk die wordt ondersteund door AI.
Artsen moeten digitaal vaardig zijn om te begrijpen hoe AI-systemen werken, wat hun beperkingen zijn en hoe ze de resultaten ervan kritisch moeten interpreteren. Ze moeten getraind worden in wanneer ze AI-aanbevelingen kunnen vertrouwen en wanneer ze die moeten negeren op basis van klinisch oordeel.
De WHO merkt op dat miljoenen zorgmedewerkers training of omscholing in digitale vaardigheden nodig zullen hebben, aangezien sommige functies geautomatiseerd zullen worden.
Regelgevingskaders
Overheden moeten passende bestuursstructuren ontwikkelen.
De WHO schetst zes principes voor de regulering van AI: het beschermen van de menselijke autonomie, het bevorderen van menselijk welzijn en veiligheid, het waarborgen van transparantie, het stimuleren van verantwoordelijkheid en aansprakelijkheid, het waarborgen van inclusiviteit en gelijkheid, en het bevorderen van responsiviteit en duurzaamheid.
Deze principes zouden leidend moeten zijn voor wetten en beleid die een evenwicht zoeken tussen innovatie en patiëntenbescherming.
Workflow-integratie
Zorgsystemen hebben doordachte implementatiestrategieën nodig.
Slecht geïntegreerde AI leidt tot verstoringen in de workflow, een overvloed aan meldingen en frustratie bij artsen. Succesvolle implementatie vereist dat artsen worden betrokken bij ontwerpbeslissingen, dat er adequate training wordt gegeven en dat de prestaties in de praktijk continu worden geëvalueerd.
Het doel is niet om de automatisering te maximaliseren, maar om de samenwerking tussen mens en AI te optimaliseren.
| Toepassingsgebied | AI-gereedheid | Huidige impact | Belangrijkste beperking |
|---|---|---|---|
| Diagnostische beeldvorming | Hoog | Aanzienlijke ondersteuning op het gebied van radiologie, pathologie en dermatologie. | Vereist interpretatie door een arts en context. |
| Administratieve taken | Hoog | Het verminderen van de documentatielast en het automatiseren van de planning. | Integratie met bestaande systemen |
| Klinische beslissingsondersteuning | Gematigd | Het signaleren van interacties tussen geneesmiddelen en het suggereren van diagnoses. | Aansprakelijkheidsrisico's, nauwkeurigheid in uitzonderlijke gevallen |
| Lichamelijk onderzoek | Laag | Minimaal—enkele op sensoren gebaseerde monitoring | Vereist belichaamde intelligentie |
| Patiëntencommunicatie | Laag | Eenvoudige chatbots voor triage | Mist empathie en genuanceerd begrip. |
| Chirurgische ingrepen | Gematigd | Robotondersteuning bij specifieke procedures | Vereist controle en beoordeling door een menselijke chirurg. |
| Ethische besluitvorming | Zeer laag | Geen – blijft volledig menselijk domein. | AI kan geen moreel redeneren toepassen. |
Begin met concrete medische toepassingen voordat u de rollen heroverweegt.
AI wordt al gebruikt in de gezondheidszorg, maar niet ter vervanging van artsen. Het wordt ingezet op specifieke gebieden, zoals het verwerken van medische gegevens, het identificeren van patronen of het ondersteunen van routinetaken. De diagnose, verantwoordelijkheid en uiteindelijke beslissingen blijven echter bij de medische professionals. AI Superieur De focus ligt op het omzetten van deze mogelijkheden in praktische systemen. In plaats van algemene aannames, helpen ze organisaties bij het definiëren van duidelijke gebruiksscenario's en het bouwen van oplossingen die passen in bestaande omgevingen.
Waar ze doorgaans bij helpen:
- Realistische AI-toepassingen identificeren vóór de ontwikkeling
- Het bouwen van aangepaste AI-modellen en datagestuurde tools.
- AI integreren in bestaande systemen en workflows
- Ideeën valideren door middel van een proof of concept voordat ze op grotere schaal worden toegepast.
👉Contact AI Superieur En ontdek waar AI uw workflows kan ondersteunen zonder de mensen die ze uitvoeren te vervangen.
Het oordeel over AI die artsen vervangt
Zal AI artsen vervangen?
Het bewijsmateriaal zegt van niet. Niet helemaal, en waarschijnlijk zelfs niet grotendeels.
AI zal de medische praktijk ingrijpend veranderen. Het zal bepaalde taken automatiseren, de diagnostische nauwkeurigheid op specifieke gebieden verbeteren en artsen ontlasten van administratieve rompslomp. Het zou zelfs kunnen veranderen waar artsen hun tijd aan besteden, waardoor de focus verschuift naar de unieke menselijke aspecten van de zorg.
Maar de kern van de geneeskunde – het oordeelsvermogen, de empathie, het ethisch redeneren, de fysieke vaardigheden en de menselijke verbondenheid die uitmuntende patiëntenzorg kenmerken – ligt buiten het bereik van AI.
Zoals onderzoek gepubliceerd door het National Center for Biotechnology Information concludeert, is AI "een aanvulling op, en geen vervanging van, artsen en zorgverleners."“
De toekomst ziet eruit alsof artsen krachtige AI-tools gebruiken om betere geneeskunde te bedrijven, in plaats van dat algoritmes in hun eentje geneeskunde bedrijven.
Wat we ontwikkelen is augmented intelligence in de gezondheidszorg: menselijke artsen die worden ondersteund door computerkracht, niet vervangen.
Veelgestelde vragen
Zal AI de komende 10 jaar de banen van artsen overnemen?
Het is onwaarschijnlijk dat AI de komende tien jaar banen voor artsen overbodig zal maken. Hoewel AI bepaalde taken, zoals documentatie en eenvoudige beeldanalyse, zal automatiseren, kunnen het complexe beoordelingsvermogen, de vaardigheden voor lichamelijk onderzoek en de menselijke relaties die centraal staan in de geneeskunde, niet worden nagebootst door de huidige of toekomstige AI. Volgens onderzoek van de WHO en het NCBI dient AI als aanvulling op artsen, en niet als vervanging. De rol van artsen zal evolueren en zich meer richten op taken die menselijke intelligentie vereisen, maar de vraag naar artsen blijft groot gezien het aanhoudende tekort aan zorgpersoneel.
Kan AI ziekten beter diagnosticeren dan artsen?
AI kan artsen overtreffen bij specifieke, beperkte diagnostische taken met goed gedefinieerde parameters, zoals het herkennen van bepaalde patronen in medische beelden of het screenen op specifieke aandoeningen. Zo behaalde AI bijvoorbeeld een nauwkeurigheid van 79,51 TP3T bij radiologische onderzoeken. Diagnostiek in de klinische praktijk vereist echter de integratie van meerdere informatiebronnen, de patiëntgeschiedenis, bevindingen van het lichamelijk onderzoek en contextuele factoren die AI niet volledig kan verwerken. AI functioneert het best als een diagnostisch hulpmiddel dat potentiële problemen signaleert voor beoordeling door de arts, in plaats van als een zelfstandig diagnostisch instrument.
Welke medische specialismen lopen het meeste risico door AI?
Radiologie, pathologie en dermatologie worden het meest geconfronteerd met de impact van AI, omdat ze sterk afhankelijk zijn van beeldinterpretatie – de sterkste troef van AI. "Bedreigd" betekent echter niet dat ze volledig vervangen zullen worden. Deze specialisten leren werken met AI-tools die routinematige screening afhandelen, zodat zij zich kunnen concentreren op complexe gevallen, procedures, patiëntconsultaties en behandelplannen. De FDA heeft meer dan 501 ton aan medische AI-apparaten voor beeldvormingstoepassingen goedgekeurd, maar deze ondersteunen specialisten in plaats van ze te vervangen. Specialismen die uitgebreide fysieke procedures, complexe patiëntinteractie of ethische besluitvorming vereisen, lopen een minimaal risico op verdringing.
Vinden patiënten het prima dat AI medische beslissingen neemt?
De houding van patiënten verschilt, maar de meesten geven de voorkeur aan AI-ondersteunde zorg boven AI-gestuurde zorg. Mensen accepteren AI over het algemeen voor administratieve taken, screening en het signaleren van potentiële problemen, maar willen dat menselijke artsen de uiteindelijke beslissingen over hun behandeling nemen. De WHO benadrukt dat het beschermen van de menselijke autonomie in de gezondheidszorg betekent dat mensen de controle over medische beslissingen moeten behouden. Vertrouwen blijft een cruciaal punt: patiënten hebben behoefte aan transparante informatie over wanneer en hoe AI in hun zorg wordt gebruikt. De arts-patiëntrelatie, gebaseerd op empathie en vertrouwen, kan niet alleen door algoritmes worden nagebootst.
Hoe kunnen artsen zich voorbereiden op het werken met AI?
Artsen zouden digitale geletterdheid moeten ontwikkelen om de mogelijkheden en beperkingen van AI te begrijpen. Dit omvat leren hoe AI-systemen worden getraind, welke vooroordelen ze kunnen bevatten en wanneer ze AI-aanbevelingen wel of niet moeten vertrouwen. Medische opleidingen beginnen AI-training te integreren, maar praktiserende artsen kunnen zich verder bijscholen in gezondheidsinformatica. Volgens onderzoek naar de productiviteit van artsen melden degenen die AI inzetten voor administratieve taken een lagere mate van burn-out. Artsen zouden zich ook moeten inzetten voor een doordachte implementatie van AI in hun instellingen, die de klinische workflow daadwerkelijk ondersteunt in plaats van extra lasten te creëren.
Welke regelgeving is van toepassing op medische AI?
In de Verenigde Staten reguleert de FDA medische apparaten met AI-functionaliteit via bestaande regelgeving, waarbij inmiddels meer dan 1400 apparaten met AI zijn goedgekeurd. De FDA houdt een openbaar toegankelijke lijst bij van geautoriseerde medische apparaten met AI en heeft beoordelingsmodellen ontwikkeld specifiek voor AI- en machine learning-toepassingen. De WHO heeft wereldwijde richtlijnen gepubliceerd die zes principes benadrukken: het beschermen van autonomie, het bevorderen van veiligheid, het waarborgen van transparantie, het stimuleren van verantwoording, het waarborgen van gelijkheid en het bevorderen van duurzaamheid. AI-technologie ontwikkelt zich echter sneller dan de regelgeving, wat wereldwijd voortdurende uitdagingen met zich meebrengt voor governancekaders.
Zal AI de gezondheidszorg toegankelijker maken voor achtergestelde bevolkingsgroepen?
AI heeft de potentie om de toegang tot gezondheidszorg te verbeteren in arme en landelijke gebieden waar een tekort aan artsen bestaat. De WHO merkt op dat diagnostische AI en telegeneeskunde de kloof in de toegang tot specialisten voor achtergestelde gemeenschappen kunnen overbruggen. De WHO Skin NTDs-app heeft deze potentie in Kenia aangetoond door zorgverleners te ondersteunen in gebieden waar geen dermatologen zijn. De WHO waarschuwt echter voor het overschatten van de voordelen van AI ten koste van fundamentele investeringen in de gezondheidszorginfrastructuur. AI die primair is getraind op data uit rijke landen presteert mogelijk slecht voor diverse bevolkingsgroepen, waardoor de ongelijkheid toeneemt in plaats van afneemt. Zorgvuldig ontwerp en validatie in diverse contexten zijn essentieel.
De kern van de zaak
AI vertegenwoordigt de meest significante technologische verschuiving in de geneeskunde sinds de introductie van moderne beeldvormingstechnieken.
Het zal artsen niet vervangen. Maar het zal de manier waarop geneeskunde wordt beoefend fundamenteel veranderen.
Artsen die leren AI-tools effectief in te zetten, zullen betere en efficiëntere zorg leveren dan artsen die zich tegen de technologie verzetten. Zorgsystemen die AI doordacht implementeren – met inbreng van artsen, adequate training en continue evaluatie – zullen de resultaten verbeteren en tegelijkertijd de werkdruk voor zorgverleners verminderen.
Het doel is niet om te kiezen tussen menselijke artsen en kunstmatige intelligentie. Het gaat erom een zorgsysteem te bouwen waarin beide samenwerken en ieder zijn of haar beste bijdrage levert.
Dat is de toekomst die het waard is om op te bouwen. Niet een toekomst waarin algoritmes in hun eentje de geneeskunde bedrijven, maar een toekomst waarin menselijke artsen, ondersteund door AI, de meest effectieve, empathische en rechtvaardige zorg leveren.

