Korte samenvatting: AI zal artsen niet vervangen, maar wel hun manier van werken transformeren. Hoewel AI uitblinkt in data-analyse, patroonherkenning en administratieve taken, vereist de complexiteit van medische besluitvorming, patiëntrelaties en ethische afwegingen de aanwezigheid van menselijke artsen. De toekomst van de geneeskunde ziet AI als een krachtig hulpmiddel dat de mogelijkheden van artsen aanvult in plaats van ze te vervangen.
De vraag of kunstmatige intelligentie artsen zal vervangen, is van sciencefiction naar een serieus medisch debat verschoven. En eerlijk gezegd? De bezorgdheid is begrijpelijk.
AI-systemen lezen nu mammografieën, voorspellen de verslechtering van de toestand van patiënten en stellen klinische aantekeningen op. Volgens onderzoek was meer dan de helft (129 (58%) apparaten in de VS en 126 (53%) apparaten in Europa) van de op AI/ML gebaseerde medische apparaten die tussen 2015 en 2020 zijn goedgekeurd, goedgekeurd of voorzien van een CE-markering voor radiologisch gebruik. Dat is aanzienlijk.
Maar het zit zo: de gegevens vertellen een genuanceerder verhaal dan de krantenkoppen doen vermoeden.
Wat medisch onderzoek daadwerkelijk aantoont over AI die artsen vervangt
De Wereldgezondheidsorganisatie benadrukt dat AI-ontwikkelingen moeten bijdragen aan de wereldwijde gezondheid op manieren die "veilig, ethisch en rechtvaardig" zijn. Merk op dat ze niet zeggen dat AI zorgverleners moet vervangen.
Volgens onderzoek van het Yonsei Medical Journal heeft een meta-analyse van empirische studies aangetoond dat AI de werkdruk en de diagnostische tijd van artsen aanzienlijk vermindert door repetitieve interpretatie- en documentatieprocessen te automatiseren. De kernboodschap? "Klinici de ruimte geven om zich volledig op de patiënt te concentreren."“
Dat is een aanvulling, geen vervanging.
Een meta-analyse naar de impact van medische AI op de productiviteit van artsen toonde aan dat geautomatiseerde, op AI gebaseerde elektronische patiëntendossiersystemen de documentatietijd met ongeveer 401 ton verkorten. Artsen besteden minder tijd aan papierwerk en meer tijd aan wat er echt toe doet: patiëntenzorg.
Het algoritme-aversieprobleem
En nu wordt het interessant. Onderzoek gepubliceerd in PubMed over de vraag of AI menselijke artsen zal vervangen, leverde een verrassende conclusie op: mensen vertrouwen meer op menselijke expertise dan op accurate AI, met name bij beslissingen die traditioneel door mensen worden genomen.
Zelfs wanneer AI een hogere nauwkeurigheid laat zien, geven patiënten de voorkeur aan menselijke artsen voor een medische diagnose. Dit ondersteunt wat onderzoekers de "algoritme-aversietheorie" noemen.“
Eerlijk gezegd: vertrouwen is in de geneeskunde niet zomaar een bijkomstigheid. Het is essentieel.
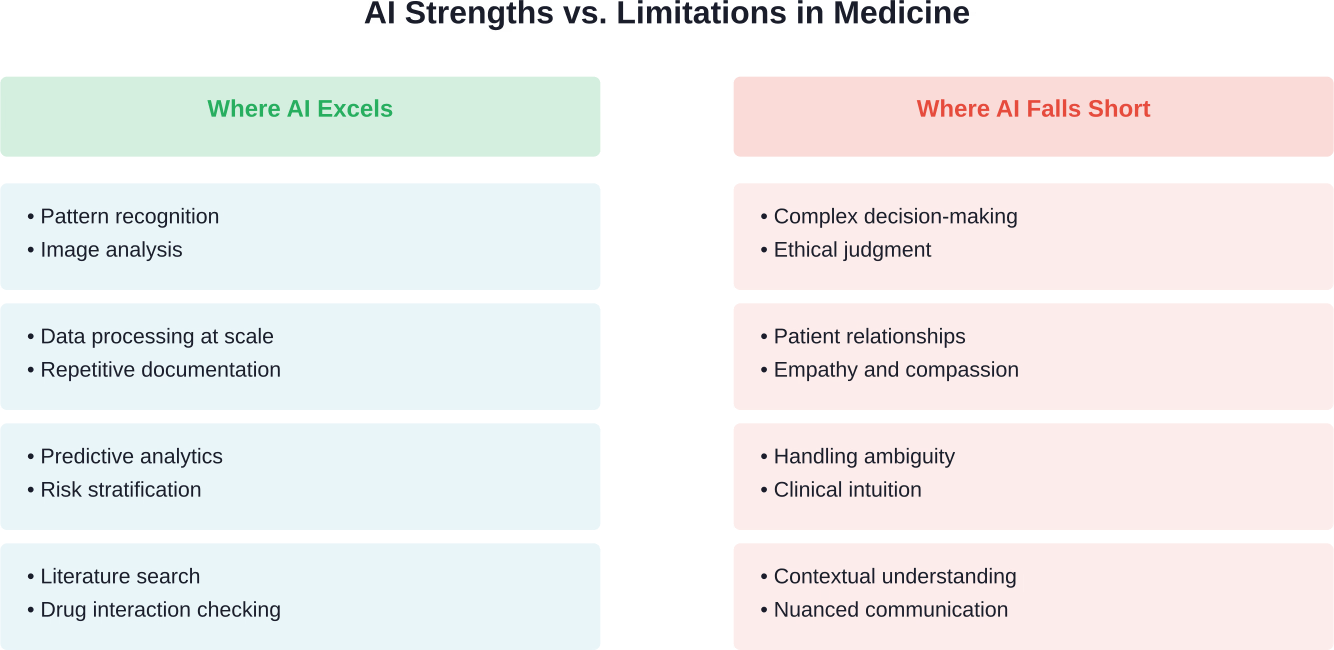
Waar AI vandaag de dag in de gezondheidszorg uitblinkt
Laten we duidelijk zijn over wat AI nu eigenlijk goed doet in de medische sector. De technologie heeft opmerkelijke vooruitgang geboekt bij specifieke, goed gedefinieerde taken.
Diagnostische beeldvorming en patroonherkenning
AI domineert in de geautomatiseerde classificatie van medische beelden. Een onderzoek naar op AI/ML gebaseerde medische apparaten die tussen 2015 en 2020 zijn goedgekeurd, toonde aan dat meer dan de helft zich richtte op diagnostische beeldvormingstoepassingen.
Vooral in de radiologie, pathologie en dermatologie is AI sterk in gebruik genomen. Deze specialismen vereisen patroonherkenning op grote schaal, precies waar machine learning uitblinkt.
Het interpreteren van afbeeldingen is echter niet hetzelfde als het uitoefenen van de geneeskunde.
Administratieve en documentatietaken
Volgens onderzoek van de Koreaanse Medische Vereniging blinken AI-systemen uit in het verminderen van de administratieve last. Geautomatiseerde documentatie, het inplannen van afspraken en gegevensinvoer ontlasten artsen van taken die geen medische expertise vereisen.
Volgens onderzoek gepubliceerd in PubMed kampen zorgverleners in sommige klinische specialismen met burn-outpercentages tussen de 251 en 751 per 3000 werknemers. Het verminderen van de administratieve lasten pakt een reële crisis aan.
Precisiegeneeskunde en geneesmiddelenontwikkeling
AI draagt bij aan precisiegeneeskunde door genetische gegevens te analyseren, behandelingspatronen te identificeren en de ontwikkeling van geneesmiddelen te optimaliseren. Deze toepassingen ondersteunen de besluitvorming van artsen in plaats van deze te vervangen.
Onderzoek toont aan dat AI helpt bij de diagnose, de behandelplanning en het verbeteren van de resultaten voor de patiënt. De nadruk ligt op: helpen.

Ga er niet van uit dat AI artsen vervangt – kijk waar het past.
In de geneeskunde duikt AI op aan de randen, waar het helpt bij het verwerken van grote hoeveelheden data, het signaleren van patronen en het versnellen van routinematige stappen. Het neemt de klinische verantwoordelijkheid niet over, maar het kan de druk op het proces wel verlichten. AI Superieur Werkt samen met zorgorganisaties om ideeën om te zetten in werkbare oplossingen.
Ze beginnen met het ontleden van bestaande processen, het identificeren van de mogelijkheden van AI en vervolgens het bouwen van systemen op maat die aansluiten op de bestaande infrastructuur in plaats van deze te vervangen. Hun werk is gericht op het bruikbaar maken van AI in de dagelijkse praktijk, niet alleen op het testen van concepten. Als je AI in klinische omgevingen wilt inzetten, is het nuttiger om het te evalueren aan de hand van daadwerkelijke werkprocessen in plaats van algemene beweringen.
Contact AI Superieur Om te onderzoeken wat er verbeterd kan worden zonder de zorgverlening te verstoren.
Waarom AI artsen niet zal vervangen: de fundamentele obstakels
De filosofische analyse die is gepubliceerd in het Journal of Medical Ethics and History of Medicine betoogt dat het idee dat AI artsen volledig zal vervangen een "schijnprobleem" is. Hier volgt de reden.
Het belichamingsprobleem
Geneeskunde is meer dan alleen patroonherkenning. Lichamelijk onderzoek vereist tactiele feedback, observatie van subtiele bewegingen van de patiënt en integratie van sensorische informatie, eigenschappen die AI-systemen missen.
Een uroloog van Keck Medicine of USC legde uit: "Ik ken de medische geschiedenis van de patiënt, de eerdere operaties die ze hebben ondergaan en de obstakels die ik mogelijk tegenkom. AI kan dat nog niet echt."“
Het woord 'nog' is belangrijk, maar het is net zo belangrijk om de huidige beperkingen te erkennen.
De complexiteit van klinische besluitvorming
Medische beslissingen vereisen het afwegen van onvolledige informatie, het omgaan met onzekerheid en het rekening houden met de waarden van de patiënt. Dit zijn geen computerproblemen met optimale oplossingen.
Volgens onderzoek van de Universiteit van Messina, gepubliceerd in Healthcare, bestaat er ondanks het toenemende gebruik van AI in de geneeskunde geen algemeen aanvaarde definitie. Deze onduidelijkheid weerspiegelt de complexiteit van de medische praktijk zelf.
Klinische intuïtie ontwikkelt zich door duizenden interacties met patiënten. AI kan meer data verwerken, maar patroonherkenning is niet hetzelfde als klinisch redeneren.
De vertrouwens- en relatiefactor
De relatie tussen arts en patiënt omvat empathie, communicatie en het opbouwen van vertrouwen, die verder gaan dan alleen het uitwisselen van informatie. Onderzoek gepubliceerd in Healthcare benadrukt hoe AI deze relatie vormgeeft in plaats van vervangt.
Zelfs bij zeer gestigmatiseerde aandoeningen geven patiënten de voorkeur aan menselijke artsen voor diagnose en behandelbeslissingen. Het menselijke aspect is geen verouderd kenmerk dat moet worden weggevaagd door optimalisatie.
| Klinische bekwaamheid | AI-prestaties | Menselijke artsenprestaties | Huidige beste aanpak |
|---|---|---|---|
| Nauwkeurigheid van beeldclassificatie | Hoog (90-95%+ in specifieke domeinen) | Variabel (85-95% afhankelijk van de specialisatie) | AI-ondersteunde menselijke beoordeling |
| Documentatiesnelheid | Uitstekend (realtime generatie) | Traag (aanzienlijke tijdsbelasting) | AI-automatisering onder toezicht van een arts |
| Complexe differentiële diagnose | Beperkt (kan moeilijk omgaan met zeldzame aandoeningen) | Sterk (vooral met ervaring) | Door artsen geleid met AI-ondersteuning. |
| Patiëntencommunicatie | Slecht (mist empathie en nuance) | Essentieel (kernklinische vaardigheid) | Primaire menselijke arts |
| Ethische besluitvorming | Niet van toepassing (vereist waarden) | Vereist (essentieel voor de praktijk) | Menselijke arts uitsluitend |
| Literatuurstudie | Uitstekend (snelle en uitgebreide zoekopdracht) | Tijdrovend, maar grondig. | AI-ondersteund onderzoek |
Uitdagingen op het gebied van regelgeving en aansprakelijkheid
Wie is er verantwoordelijk als AI een fout maakt? De Wereldgezondheidsorganisatie heeft richtlijnen uitgebracht over de regulering van AI, waarin het belang wordt benadrukt van het vaststellen van de veiligheid en effectiviteit voordat AI op grote schaal wordt toegepast.
De medische praktijk kent wettelijke aansprakelijkheid. De huidige wetgeving legt die verantwoordelijkheid bij de menselijke behandelaars, niet bij algoritmes.
Totdat de aansprakelijkheidsregels zich ontwikkelen – en dat is een enorme onderneming – zal AI functioneren als een hulpmiddel dat door artsen wordt gebruikt, en niet door een onafhankelijke zorgverlener.
Hoe AI de medische praktijk daadwerkelijk verandert
Het gaat in werkelijkheid niet om vervanging, maar om transformatie.
Het complementaire model
Onderzoek gepubliceerd in PubMed benadrukt dat AI een aanvulling is op, en geen vervanging van, artsen en zorgverleners. Het gebruik van AI in de klinische praktijk draagt bij aan een verbeterde diagnostische nauwkeurigheid en een geoptimaliseerde behandelplanning.
Keck Medicine van USC verwoordt het duidelijk: "Wat we zoeken is niet per se het perfecte AI-model dat 100% nauwkeurig is, maar eerder AI-technologie die een arts kan helpen betere beslissingen te nemen."“
Dat is de praktische aanpak die steeds vaker in de gezondheidszorg te zien is.
De productiviteit van artsen opnieuw gedefinieerd
Onderzoek van de Koreaanse Medische Vereniging heeft aangetoond dat AI de productiviteit van artsen radicaal verbetert door repetitieve taken over te nemen. Artsen kunnen daardoor meer tijd besteden aan patiëntencontact in plaats van gegevensinvoer.
Dit verandert de dagelijkse betekenis van "arts zijn", maar het heft de rol niet op.
Het aanpakken van uitdagingen op het gebied van zorgpersoneel
De gezondheidszorg kampt wereldwijd met een tekort aan geschoold personeel. De Wereldgezondheidsorganisatie merkt op dat AI de potentie heeft om deze uitdagingen aan te pakken door het bereik van beschikbare zorgverleners te vergroten.
In omgevingen met beperkte middelen kan AI-ondersteunde diagnostiek minder gespecialiseerde zorgverleners helpen bij het nemen van beslissingen die voorheen door specialisten moesten worden genomen. Dat is geen vervanging, maar een uitbreiding van de mogelijkheden.
Wat artsen denken over AI
Een kwantitatief dwarsdoorsnedeonderzoek onder 105 artsen in Saoedi-Arabië onderzocht de houding ten opzichte van AI op conceptueel niveau en vond geen significante verschillen met betrekking tot geslacht, beroepscategorie en jarenlange ervaring. De bevindingen benadrukten aanzienlijke zorgen, maar erkenden tegelijkertijd ook de potentiële voordelen.
Over het algemeen erkennen artsen de mogelijkheden van AI, maar uiten ze hun bedenkingen over een te grote afhankelijkheid van technologie. Deze zorgen zijn geen technofoob verzet, maar weerspiegelen legitieme vragen over patiëntveiligheid en de kwaliteit van de zorg.
De kennis- en opleidingskloof
Onderzoek van de Universiteit van Zagazig onderzocht de impact van AI-verbeteringsprogramma's op de kennis en houding van zorgverleners. De integratie van AI bevordert een goede werkomgeving, mits vergezeld van adequate training.
Maar wacht even. Als artsen gespecialiseerde training nodig hebben om AI effectief te gebruiken, versterkt dat dan niet juist hun centrale rol in plaats van die te bedreigen?
Precies.
Het ethische en bestuurlijke kader
De Wereldgezondheidsorganisatie heeft ethische en bestuurlijke richtlijnen gepubliceerd voor grote, multimodale modellen in de gezondheidszorg. De richtlijnen benadrukken dat AI moet werken "ten behoeve van het algemeen belang van alle landen".“
WHO-directeur-generaal Tedros Adhanom Ghebreyesus verklaarde: "De toekomst van de gezondheidszorg is digitaal, en we moeten alles in het werk stellen om universele toegang tot deze innovaties te bevorderen en te voorkomen dat ze een nieuwe bron van ongelijkheid worden."“
Let op de invalshoek: AI als innovatie die menselijk toezicht vereist, niet als autonome vervanging.
Zes principes voor AI in de gezondheidszorg
De richtlijnen van de WHO identificeren ethische uitdagingen en formuleren zes consensusprincipes om ervoor te zorgen dat AI het algemeen belang dient. Deze principes erkennen AI als een instrument dat ethisch toezicht vereist – iets wat algoritmes niet zelf kunnen bieden.
De medische praktijk omvat waardeoordelen die de maatschappelijke consensus, de culturele context en de individuele voorkeuren van de patiënt weerspiegelen. Dit zijn geen rekenkundige problemen.
Specifieke medische specialismen en de impact van AI
Niet alle specialismen worden in dezelfde mate door AI ontwricht.
Radiologie en pathologie
Deze beeldintensieve specialismen zien de grootste toename in de toepassing van AI. Maar radiologen verdwijnen niet; ze ontwikkelen zich tot specialisten die AI-bevindingen in een klinische context interpreteren.
De radioloog van 2026 besteedt minder tijd aan routinematige screening en meer tijd aan complexe gevallen die deskundig oordeel vereisen.
Huisartsenzorg
De eerstelijnszorg omvat continuïteit van de relatie met de patiënt, preventieve voorlichting en zorgcoördinatie. AI helpt bij klinische besluitvorming en documentatie, maar het relatiegerichte karakter van de eerstelijnszorg leent zich niet voor automatisering.
Chirurgie
Zoals de uroloog van Keck Medicine opmerkte, vereist de chirurgische praktijk tactiele kennis, patiëntspecifiek anatomisch inzicht en realtime besluitvorming tijdens ingrepen.
Robotchirurgische systemen verhogen de precisie, maar ze worden nog steeds door chirurgen bediend. AI biedt begeleiding tijdens de operatie, maar vervangt de chirurgische expertise niet.
| Medisch specialisme | Niveau van AI-ontwrichting | Belangrijkste AI-toepassingen | Verwachte toekomstige rol |
|---|---|---|---|
| Radiologie | Hoog | Beeldanalyse, geautomatiseerde rapportage | Deskundige interpretatie en complexe zaken |
| Pathologie | Hoog | Digitale pathologieanalyse, patroonherkenning | Diagnostische bevestiging en zeldzame ziekten |
| Huisartsenzorg | Gematigd | Klinische beslissingsondersteuning, triage | Relatiegerichte, integrale zorg |
| Spoedeisende geneeskunde | Gematigd | Risicostratificatie, voorspellende analyses | Acute zorg en cruciale besluitvorming |
| Chirurgie | Laag tot gemiddeld | Chirurgische planning, robotondersteuning | Complexe procedures en patiëntspecifieke zorg. |
| Psychiatrie | Laag | Symptoomregistratie, therapieondersteuning | Therapeutische relatie en behandeling |
Wat patiënten willen: het menselijke aspect
Onderzoek naar patiëntvoorkeuren toont aan dat patiënten de voorkeur geven aan menselijke artsen voor medische diagnoses, zelfs wanneer ze de potentiële nauwkeurigheidsvoordelen van AI erkennen.
Onderzoek naar afkeer van algoritmen toont aan dat mensen advies van algoritmen meer negeren dan advies van mensen, met name bij belangrijke medische beslissingen.
Klinkt dit bekend? Patiënten willen expertise, maar ze willen ook iemand die hun angsten begrijpt, de opties in begrijpelijke taal uitlegt en hen het gevoel geeft dat er naar hen geluisterd wordt.
AI doet dat niet. Nog niet. Misschien wel nooit.
De trend van zelfdiagnose
Patiënten maken steeds vaker gebruik van AI-tools ter ondersteuning van een eerste zelfdiagnose op basis van wetenschappelijke literatuur.
Maar het onderzoek stelt expliciet: "AI-tools voor patiënten blijven een hulpmiddel en vervangen geen consult met een arts."“
Zelfs de hulpmiddelen die voor patiënten bedoeld zijn, erkennen dat overleg met een arts essentieel is.
Het volgende decennium: realistische voorspellingen
Hoe ziet de toekomst er dan eigenlijk uit?
Uitgebreide AI-mogelijkheden
AI zal de nauwkeurigheid van diagnoses, voorspellende analyses en gepersonaliseerde behandelingsaanbevelingen blijven verbeteren. Grote taalmodellen zullen de klinische documentatie en de communicatie met patiënten verbeteren.
Deze ontwikkelingen maken artsen effectiever, niet overbodig.
Hybride praktijkmodellen
Het opkomende model combineert de efficiëntie van AI met menselijke expertise. Artsen worden tolken en integratoren van door AI gegenereerde inzichten, in plaats van alleen maar degenen die die inzichten genereren.
Dat is een rolverandering, geen afschaffing.
Gespecialiseerde menselijke vaardigheden
Naarmate AI routinetaken overneemt, kan de opleiding van artsen zich meer richten op communicatie, ethisch redeneren en complexe besluitvorming. Deze typisch menselijke vaardigheden worden daardoor waardevoller, niet minder.
Voorbereiding op een toekomst met AI-ondersteuning
Zorgsystemen hebben strategieën nodig om AI effectief te integreren, terwijl de centrale rol van de arts behouden blijft.
Evolutie van medisch onderwijs
Onderzoek naar AI-verbeteringsprogramma's toont aan dat een goede training de kennis, houding en het welzijn van zorgverleners op de werkvloer beïnvloedt. Medisch onderwijs moet AI-geletterdheid integreren naast traditionele klinische vaardigheden.
Toekomstige artsen moeten de mogelijkheden en beperkingen van AI begrijpen om deze tools effectief te kunnen gebruiken.
Regelgevingskaders
De Wereldgezondheidsorganisatie benadrukt de snelle beschikbaarheid van geschikte systemen in combinatie met veiligheidsgarantie. Regelgeving moet een evenwicht vinden tussen innovatie en patiëntbescherming.
Het vaststellen van duidelijke richtlijnen voor de ontwikkeling, validatie en implementatie van AI beschermt patiënten en maakt tegelijkertijd een nuttige toepassing van de technologie mogelijk.
Gelijke toegang
AI dreigt een nieuwe bron van ongelijkheid in de gezondheidszorg te worden als de toegang ertoe geconcentreerd raakt in welvarende regio's. De visie van de WHO benadrukt universele toegang tot digitale innovaties in de gezondheidszorg.
Om te voorkomen dat AI de ongelijkheid in de gezondheidszorg verergert, zijn doelgericht beleid en investeringen nodig.
Veelgestelde vragen
Zal AI artsen in de toekomst volledig vervangen?
Nee. Medisch onderzoek en de consensus onder experts wijzen erop dat AI artsen zal ondersteunen in plaats van vervangen. De complexiteit van medische besluitvorming, patiëntrelaties en ethische afwegingen vereist menselijke artsen. AI blinkt uit in specifieke taken zoals beeldanalyse en documentatie, maar mist het contextuele begrip en de empathie die essentieel zijn voor de medische praktijk.
Welke medische specialismen worden het meest bedreigd door AI?
Radiologie en pathologie worden het meest geconfronteerd met de ontwrichting door AI, vanwege hun focus op patroonherkenning in beelden. Zelfs binnen deze specialismen evolueren artsen echter in plaats van te verdwijnen: ze richten zich op complexe gevallen en klinische interpretatie, terwijl AI de routinematige analyses afhandelt. Geen enkel specialisme zal volledig worden vervangen.
Vertrouwen patiënten AI voor medische diagnoses?
Onderzoek toont aan dat patiënten de voorkeur geven aan menselijke artsen voor medische diagnoses, zelfs wanneer AI een hogere nauwkeurigheid laat zien. Deze "afkeer van algoritmes" is met name sterk bij medische beslissingen met grote gevolgen en bij gestigmatiseerde ziekten. Patiënten hechten meer waarde aan het menselijke aspect in de gezondheidszorg dan aan louter diagnostische nauwkeurigheid.
Hoe vermindert AI de burn-out bij artsen?
Volgens onderzoek van de Koreaanse Medische Vereniging vermindert AI de werkdruk van artsen aanzienlijk door repetitieve documentatie- en gegevensinvoertaken te automatiseren. Geautomatiseerde elektronische patiëntendossiers stellen artsen in staat zich te concentreren op de directe patiëntenzorg in plaats van op administratieve lasten, waardoor een belangrijke oorzaak van burn-out wordt aangepakt.
Wat zijn de belangrijkste ethische bezwaren met betrekking tot AI in de geneeskunde?
Belangrijke ethische vraagstukken betreffen onder meer de verantwoordelijkheid voor fouten in AI, de privacy en gegevensbeveiliging van patiënten, mogelijke vooringenomenheid in AI-algoritmen, gelijke toegang tot door AI ondersteunde zorg en het behoud van het menselijke aspect in de relatie met de patiënt. De Wereldgezondheidsorganisatie heeft richtlijnen voor ethiek en bestuur gepubliceerd waarin deze uitdagingen worden behandeld.
Is AI nauwkeurig genoeg om zelfstandig medische beslissingen te nemen?
AI behaalt een hoge nauwkeurigheid bij specifieke, goed gedefinieerde taken zoals beeldclassificatie. Medische beslissingen vereisen echter het afwegen van onvolledige informatie, het omgaan met onzekerheid en het rekening houden met de waarden van de patiënt – complexiteiten die de huidige AI-mogelijkheden te boven gaan. AI biedt ondersteuning bij besluitvorming, maar vereist toezicht van een arts voor klinische toepassing.
Hoe moeten artsen zich voorbereiden op het werken met AI?
Onderzoek naar AI-verbeteringsprogramma's toont aan dat training een aanzienlijke impact heeft op de kennis en houding van zorgverleners. Artsen zouden AI-geletterdheid moeten ontwikkelen, zowel de mogelijkheden als de beperkingen van AI-tools moeten begrijpen, sterke klinische redeneervaardigheden moeten behouden en de nadruk moeten leggen op typisch menselijke vaardigheden zoals communicatie en empathie, die steeds waardevoller worden naarmate AI routinetaken overneemt.
Conclusie: transformatie, geen vervanging.
Het bewijs uit medisch onderzoek, zorgorganisaties en de klinische praktijk wijst op een duidelijke conclusie: AI zal de medische praktijk transformeren zonder artsen te vervangen.
AI blinkt uit in dataverwerking, patroonherkenning en administratieve taken. Deze mogelijkheden verminderen de werkdruk van artsen en verbeteren de nauwkeurigheid van diagnoses. Maar geneeskunde vereist menselijk oordeel, empathie en ethisch redeneren, eigenschappen die verder reiken dan de mogelijkheden van computers.
De Wereldgezondheidsorganisatie, medische onderzoeksinstellingen en praktiserende artsen beschouwen AI consequent als een aanvullend hulpmiddel in plaats van een vervanging. De toekomst draait om samenwerking tussen artsen en AI om het optimaliseren van de patiëntenzorg.
Eerlijk gezegd: de artsen die het grootste risico lopen, zijn niet degenen die mogelijk door AI vervangen worden. Het zijn degenen die weigeren zich aan te passen aan de door AI ondersteunde praktijkvoering.
De vraag is niet of AI artsen zal vervangen, maar hoe artsen AI zullen gebruiken om betere zorg te verlenen.
En dat is een fundamenteel andere – en veel interessantere – vraag.
Ben je klaar om te ontdekken hoe AI specifieke aspecten van de gezondheidszorg verandert? Duik dieper in de technologieën die de geneeskunde transformeren, terwijl menselijke expertise centraal blijft staan in de patiëntenzorg.
