Korte samenvatting: Kunstmatige intelligentie hervormt de kostenstructuur van de gezondheidszorg op complexe wijze. Hoewel AI veelbelovend is in het verminderen van administratieve verspilling (geschat op 1,4 biljoen dollar per jaar in 2019), het verbeteren van de diagnostische nauwkeurigheid en het optimaliseren van de toewijzing van middelen, laten systematische reviews een gefragmenteerd beeld zien. Sommige AI-interventies behalen kosteneffectiviteitsratio's die lager liggen dan de geaccepteerde drempels, terwijl veel economische evaluaties investeringen in infrastructuur, indirecte kosten en billijkheidsaspecten onderschatten – waardoor de voordelen mogelijk worden overschat.
De kosten voor de gezondheidszorg in de Verenigde Staten blijven onophoudelijk stijgen. En iedereen zoekt naar een oplossing.
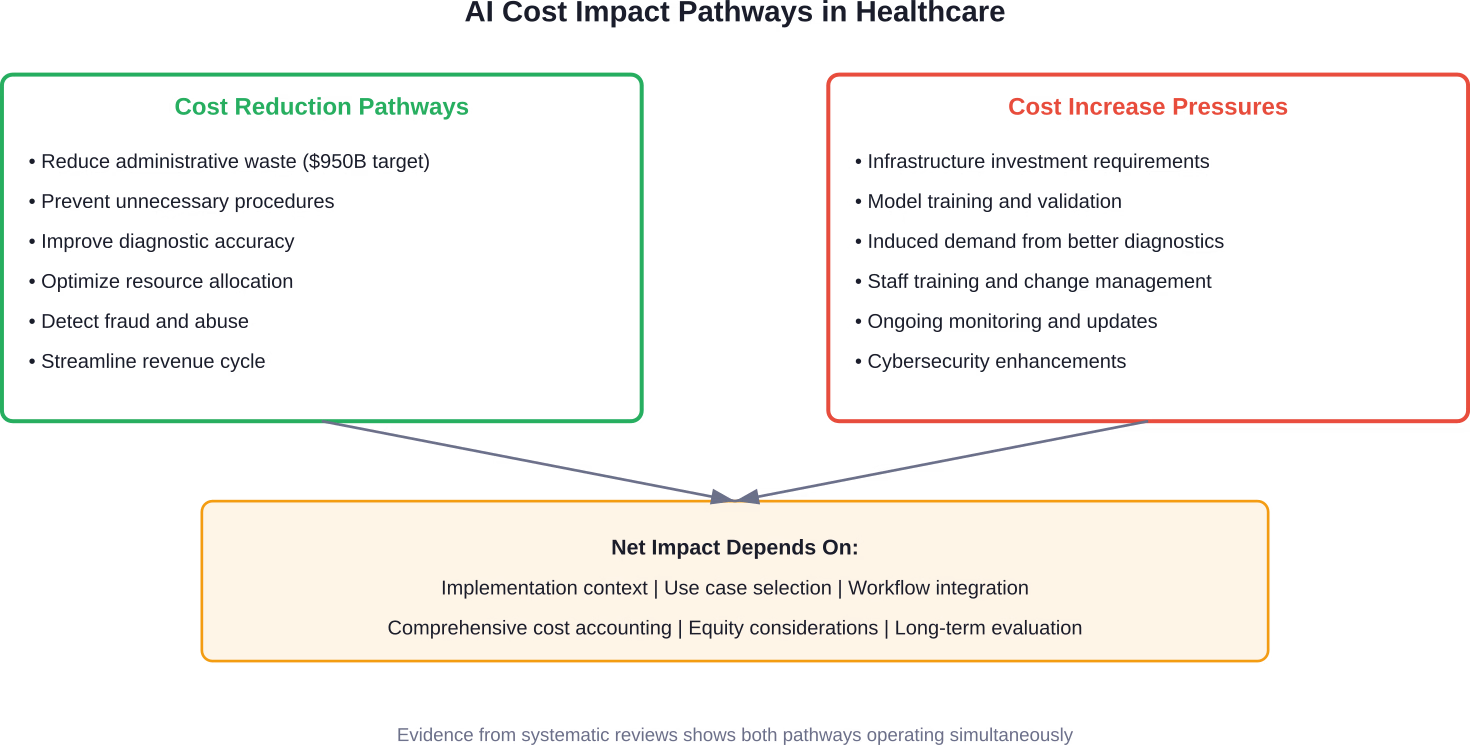
Kunstmatige intelligentie wordt gezien als zowel een potentiële redder als een dure technologie die investeringen vereist. De meningen hierover lopen sterk uiteen: AI zal verspilling tegengaan, of juist de kosten verhogen door geïnduceerde vraag en de benodigde infrastructuur.
Wat gebeurt er nu precies? Het antwoord is niet eenvoudig, maar wel cruciaal voor gezondheidszorgsystemen, beleidsmakers en patiënten.
De huidige stand van zaken rond uitgaven in de gezondheidszorg en de adoptie van AI.
De gezondheidszorgsector loopt nu voorop bij de adoptie van AI binnen bedrijven. Dat is een opmerkelijke verschuiving voor een sector die lange tijd werd afgedaan als een digitale achterblijver. Minder dan één op de tien bedrijven in de bredere economie heeft AI-oplossingen geïmplementeerd, en de meeste vertrouwen op algemene tools zoals ChatGPT voor bedrijven in plaats van op speciaal ontwikkelde systemen.
De gezondheidszorg is anders. Grote zorgsystemen implementeren tientallen AI-toepassingen tegelijk. Advocate Health heeft bijvoorbeeld meer dan 225 AI-oplossingen geëvalueerd om 40 use cases te selecteren voor implementatie, waaronder de grootste implementatie van Microsoft Dragon Copilot, samen met beeldverwerkingstools zoals Aidoc en Rad AI.
Maar het punt is: invoering leidt niet automatisch tot kostenbesparing. Niet vanzelfsprekend.
Administratieve en operationele activiteiten zoals personeelsplanning, zorgcoördinatie, facturering en claimverwerking, en klantenservice dragen enorm bij aan de kosten van de gezondheidszorg in de VS. Volgens één schatting bedroegen deze kosten in 2019 1,4 biljoen dollar. Dat is niet de klinische zorg zelf, maar de machinerie die rondom de klinische zorg draait.
AI pakt deze operationele overdaad agressief aan. De klinische kant laat echter een complexer beeld zien.
Hoe AI de zorgkosten daadwerkelijk beïnvloedt: het bewijs
Een systematische review, gepubliceerd in 2025, onderzocht de kosteneffectiviteit, het nut en de budgettaire impact van klinische AI-interventies in diverse zorgomgevingen. Negentien studies op het gebied van oncologie, cardiologie, oogheelkunde en infectieziekten vormden de basis.
De bevindingen? AI verbetert de diagnostische nauwkeurigheid, verhoogt de levenskwaliteit gecorrigeerd voor levensjaren en verlaagt de kosten – voornamelijk door onnodige procedures te minimaliseren en het gebruik van middelen te optimaliseren. Verschillende interventies behaalden incrementele kosteneffectiviteitsratio's die ruim onder de geaccepteerde drempelwaarden lagen.
Dat klinkt veelbelovend. Maar wacht even.
Veel evaluaties waren gebaseerd op statische modellen die de voordelen mogelijk overschatten doordat ze geen rekening houden met het adaptieve leerproces van AI-systemen in de loop van de tijd. Bovendien werden indirecte kosten, investeringen in infrastructuur en overwegingen met betrekking tot billijkheid vaak ondergerapporteerd. De conclusie? De gerapporteerde economische voordelen zijn mogelijk overschat.
Een andere systematische review van economische evaluatiestudies bevestigde deze complexiteit. De integratie van AI in de gezondheidszorg is naar voren gekomen als een transformatieve aanpak om stijgende kosten en inefficiënties aan te pakken, maar het bewijsmateriaal blijft gefragmenteerd vanwege methodologische heterogeniteit.
Waar AI daadwerkelijk kostenbesparingspotentieel laat zien
Eerlijk gezegd: sommige toepassingen bieden duidelijke financiële voordelen.
Diagnostische beeldvorming is een van de meest veelbelovende toepassingen. AI-algoritmen verminderen het aantal vals-positieve resultaten, voorkomen onnodige biopsieën en procedures en versnellen de doorlooptijd op radiologieafdelingen. De kostenbesparingen stapelen zich op: minder onnodige vervolgonderzoeken, minder angst bij patiënten en een efficiënter gebruik van de tijd door radiologen.
Revenue cycle management laat vergelijkbaar sterke resultaten zien. Generatieve AI-modellen die getraind zijn op specifieke taken zoals medische codering, tonen een superieure nauwkeurigheid in vergelijking met algemene basismodellen, terwijl ze veel minder rekenkracht verbruiken. Een studie van de Universiteit van Michigan onderzocht Clinical-BigBird-modellen voor de voorspelling van hartfalen en chronische nierziekte, naast GPT-4-prompts voor de nauwkeurigheid van ICD-labeling. De speciaal ontwikkelde modellen leverden betere prestaties tegen aanzienlijk lagere operationele kosten.
Het opsporen van fraude, verspilling en misbruik is een ander belangrijk doelwit. De Centers for Medicare & Medicaid Services lanceerden in 2025 het Wasteful and Inappropriate Service Reduction (WISeR)-model, specifiek om AI en machine learning te combineren met menselijke klinische beoordeling. Het doel? Tijdige en correcte Medicare-betalingen garanderen voor bepaalde producten en diensten, en tegelijkertijd belastingbetalers beschermen tegen onnodige procedures.
Volgens CMS helpt de combinatie van technologische snelheid met ervaren zorgverleners Medicare de 21e eeuw in te loodsen door een gestroomlijnd proces voor voorafgaande goedkeuring te testen.
Waar AI de kosten juist zou kunnen verhogen
Nu wordt het interessant.
Een gezondheidseconoom die in maart 2026 werd geïnterviewd, uitte een cruciale zorg: AI zou de zorgkosten wel eens kunnen opdrijven in plaats van verlagen. Het mechanisme? Geïnduceerde vraag.
Naarmate diagnostische hulpmiddelen nauwkeuriger en toegankelijker worden, worden ze vaker gebruikt. Meer diagnoses leiden tot meer behandelingen. Sommige van die behandelingen leveren daadwerkelijk toegevoegde waarde op. Andere zijn marginale interventies met een twijfelachtige kosteneffectiviteit.
Er is een historisch precedent. Hervormingsinitiatieven in de gezondheidszorg, zoals accountable care organizations en primary care medical homes, wekten veel optimisme. Helaas bleken de besparingen van deze programma's in veel gevallen gering of zelfs nihil – misschien 1% of 2% bij de meest succesvolle programma's.
AI wordt geconfronteerd met vergelijkbare dynamieken. Verbeterde diagnostische mogelijkheden leiden niet automatisch tot een systeemwijde kostenbesparing als ze voornamelijk het volume van de geleverde diensten vergroten in plaats van efficiënte processen te vervangen door verspillende processen.
Infrastructuurkosten vormen een andere belangrijke factor. De implementatie van AI vereist de integratie van datasystemen, het trainen en valideren van modellen, continue monitoring en updates, personeelstraining en verbeteringen op het gebied van cyberbeveiliging. Veel economische evaluaties onderschatten of laten deze componenten volledig buiten beschouwing.
Overheidsinitiatieven gericht op AI-gestuurde kostenbeheersing
De federale overheid blijft niet aan de zijlijn staan. CMS heeft diverse initiatieven gelanceerd om AI in te zetten voor kostenbeheersing, met behoud of verbetering van de zorgkwaliteit.
Het WISeR-model: AI in combinatie met voorafgaande toestemming.
Het Wasteful and Inappropriate Service Reduction (WISeR)-model is het meest ambitieuze, op AI gerichte kostenbeheersingsinitiatief van CMS tot nu toe. Dit vrijwillige model, dat in juni 2025 werd aangekondigd, stimuleert zorgverlening gericht op veilige en op bewijs gebaseerde beste praktijken.
Deze aanpak combineert geavanceerde technologieën – met name AI en machine learning – met menselijke klinische beoordeling. Het doel is niet om klinisch oordeel te vervangen, maar om mogelijk onnodige of ongepaste diensten te signaleren voordat Medicare deze vergoedt.
Klinkt dat bekend? Het is in feite een door AI verbeterde vorm van voorafgaande toestemming.
Critici vrezen dat dit nieuwe administratieve lasten en vertragingen in de zorg kan veroorzaken. Voorstanders betogen dat het beschermen van patiënten tegen onnodige ingrepen en het waarborgen van de besteding van belastinggeld de extra controle rechtvaardigt.
De effectiviteit van het model zal sterk afhangen van implementatiedetails die nog niet volledig zijn gespecificeerd.
Bredere modernisering van gezondheidstechnologie
Het Health Technology Ecosystem-initiatief van CMS hanteert een bredere kijk. Het agentschap beschrijft het Amerikaanse gezondheidszorgsysteem als een systeem dat wordt gekenmerkt door complexiteit, hoge kosten en fragmentatie, wat een belasting vormt voor patiënten, zorgverleners en de nationale begroting. Verouderde infrastructuur en losgekoppelde data verergeren het probleem.
De strategie is gericht op het versterken van de positie van Medicare-patiënten door hen betere toegang te bieden tot innovatieve gezondheidstechnologieën. Kunstmatige intelligentie (AI) staat centraal in deze moderniseringsinspanning, maar succes vereist het aanpakken van fundamentele uitdagingen op het gebied van interoperabiliteit en datastandaardisatie.
Om de gezondheidszorgtechnologie weer succesvol te maken – zoals CMS het formuleert – is meer nodig dan alleen het implementeren van algoritmes. Het vereist een herontwerp van werkprocessen, stimuleringsstructuren en data-ecosystemen.
Kosteneffectiviteit van AI in de klinische praktijk: wat het onderzoek daadwerkelijk aantoont
Laten we eens dieper ingaan op specifieke bevindingen uit economische evaluaties.
Toepassingen in de oncologie
De diagnose en behandeling van kanker zijn cruciale en kostbare gebieden waar AI een meetbare impact kan hebben. Studies naar AI-ondersteunde pathologie, beeldinterpretatie en behandelingsselectie tonen een verbeterde diagnostische nauwkeurigheid aan, wat leidt tot minder onnodige biopsieën en een gerichtere therapiekeuze.
Het economische voordeel vloeit voornamelijk voort uit het vermijden van ineffectieve behandelingen en de daarmee samenhangende toxiciteit, en niet zozeer uit het verlagen van de kosten van effectieve behandelingen. De levenskwaliteit verbetert, terwijl onnodig zorggebruik afneemt – een echte win-winsituatie.
Maar implementatiekosten zijn wel degelijk van belang. Pathologieafdelingen hebben een digitale infrastructuur nodig, pathologen moeten worden opgeleid en validatieprocessen vergen tijd en expertise. Studies die deze factoren buiten beschouwing laten, overschatten de netto voordelen.
Cardiologie en chronische ziektebeheer
Voorspellende modellen voor hartfalen, chronische nierziekte en andere chronische aandoeningen zijn erop gericht patiënten met een hoog risico te identificeren voordat acute gebeurtenissen zich voordoen. De economische logica is overtuigend: een ziekenhuisopname voorkomen, tienduizenden dollars besparen.
De eerdergenoemde studie van de Universiteit van Michigan ontwikkelde Clinical-BigBird-modellen specifiek voor de voorspelling van hartfalen en chronische nierziekte. Deze modellen presteerden beter dan algemene, grote taalmodellen op het gebied van nauwkeurigheid, terwijl ze aanzienlijk minder rekenkracht verbruikten.
Lagere rekenkosten vertalen zich direct in lagere operationele kosten. Een speciaal ontwikkeld model kost misschien maar een paar cent per voorspelling, terwijl een GPT-4 API-aanroep aanzienlijk meer kost en inferieure resultaten oplevert voor gespecialiseerde klinische taken.
Dat gezegd hebbende, leveren voorspellende modellen alleen waarde op als voorspellingen leiden tot effectieve interventies. Het identificeren van patiënten met een hoog risico heeft geen zin als systemen voor zorgcoördinatie geen passende preventieve zorg kunnen leveren.
Oogheelkunde en screeningsprogramma's
Screening op diabetische retinopathie met behulp van AI-gestuurde geautomatiseerde beoordelingssystemen laat een van de duidelijkste kosten-batenverhoudingen zien. De technologie maakt het mogelijk voor niet-gespecialiseerde instellingen om screenings uit te voeren, waardoor de toegang wordt vergroot en de afhankelijkheid van de schaarse tijd van oogartsen wordt verminderd.
Economische evaluaties tonen consequent gunstige incrementele kosten-batenverhoudingen aan. De interventie voorkomt blindheid – een verwoestende uitkomst met enorme gevolgen voor de levenskwaliteit en de economie – door middel van vroege opsporing en behandeling.
Belangrijk is dat AI in de oogheelkunde vaak wordt ingezet in goed gedefinieerde, grootschalige screeningsomgevingen met duidelijke resultaatindicatoren. Dit staat in contrast met complexere klinische scenario's, waar de meerwaarde van AI minder duidelijk wordt.
| Klinisch gebied | Primaire AI-toepassing | Mechanisme voor kostenimpact | Kwaliteit van het bewijsmateriaal |
|---|---|---|---|
| Oncologie | Beeldinterpretatie, pathologie | Vermijd onnodige ingrepen, richt u op doelgerichte therapie. | Matig (infrastructuurkosten worden vaak niet gerapporteerd) |
| Cardiologie | Voorspellende risicomodellering | Voorkom acute incidenten, optimaliseer het gebruik van middelen. | Matig (afhankelijk van de effectiviteit van de interventie) |
| Oogheelkunde | Screening op diabetische retinopathie | Verbeter de toegang, voorkom kostbare complicaties. | Sterk (goed gedefinieerde screeningcontext) |
| Radiologie | Beeldanalyse, workflowoptimalisatie | Verminder valse positieven, verbeter de doorvoer. | Sterk (voordelen voor de workflow zijn goed gedocumenteerd) |
| Omzetcyclus | Medische codering, claimverwerking | Verminder de administratieve lasten, verbeter de nauwkeurigheid. | Matig tot sterk (directe kostengegevens beschikbaar) |
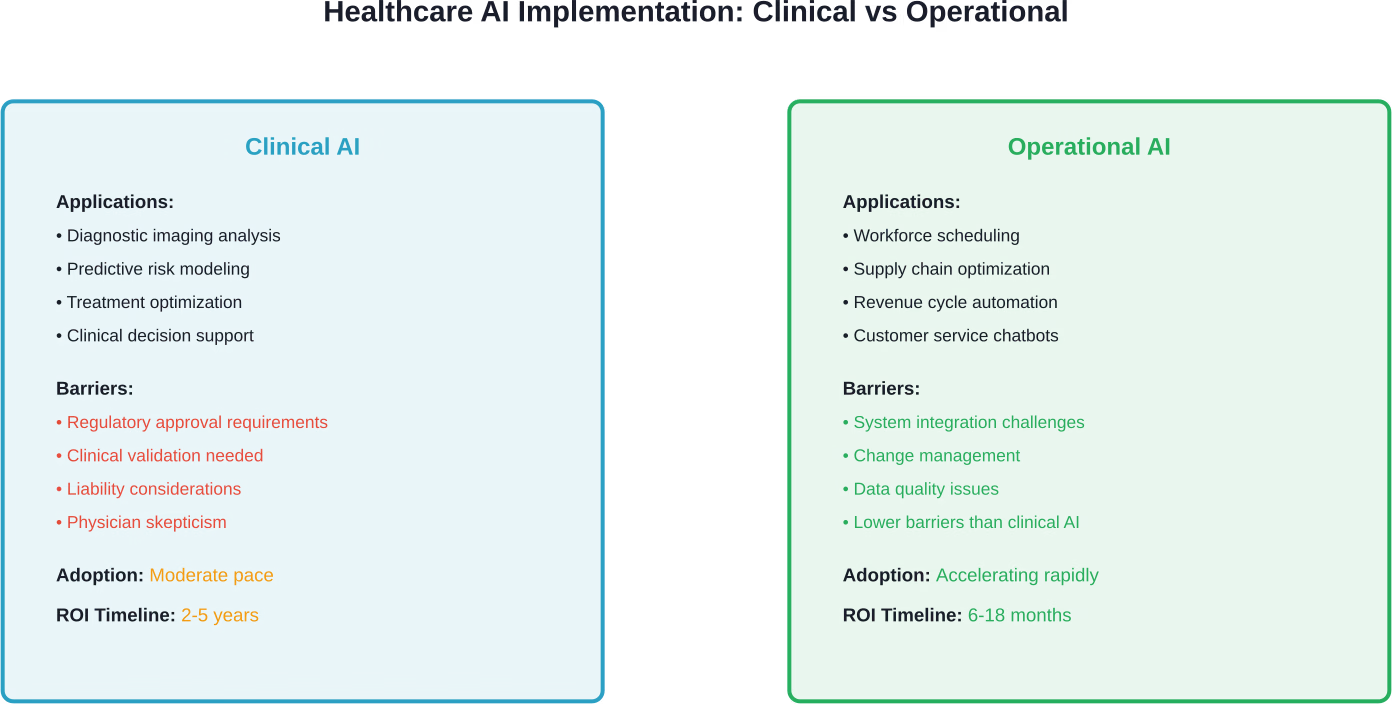
De operationele mogelijkheden van AI: lessen uit andere sectoren
De gezondheidszorg loopt achter op andere sectoren wat betreft de toepassing van operationele AI-technologieën. Financiële dienstverlening, de maakindustrie en de detailhandel zetten AI al jaren eerder in voor personeelsoptimalisatie, supply chain management en klantenservice, nog voordat de gezondheidszorg met vergelijkbare initiatieven begon.
Waarom die vertraging? De unieke kenmerken van de gezondheidszorg creëren belemmeringen: gefragmenteerde datasystemen, complexe regelgeving, risicoaversie en prestatiegerichte beloningssystemen die operationele efficiëntie niet belonen.
Maar die barrières beginnen af te brokkelen. Zorgsystemen erkennen nu dat operationele AI – iets anders dan klinische AI – aanzienlijke mogelijkheden biedt voor kostenbesparing, zonder de klinische risico's die de acceptatie van diagnostische en behandelingsalgoritmen vertragen.
Personeelsplanning en -roostering
Luchtvaartmaatschappijen beheersen dynamische personeelsoptimalisatie al decennia geleden. Detailhandelaren gebruiken geavanceerde algoritmes om de personeelsbezetting af te stemmen op de verwachte vraag.
De gezondheidszorg haalt eindelijk de achterstand in. Door AI aangedreven personeelsplanningstools voorspellen patiëntenaantallen, zorgzwaarte en benodigde middelen met steeds grotere nauwkeurigheid. Het financiële effect? Lagere overwerkkosten, minder uitgaven aan uitzendkrachten en een betere afstemming van vaardigheden op de behoeften van de patiënt.
Een groot zorgsysteem dat AI-gestuurde personeelsoptimalisatie implementeerde, rapporteerde een besparing op de arbeidskosten van enkele procentpunten – bescheiden klinkend, maar op grote schaal neerkomend op miljoenen dollars per jaar.
Supply chain- en voorraadbeheer
Inefficiënties in de toeleveringsketen van ziekenhuizen kosten de sector jaarlijks miljarden. Verlopen voorraden, spoedbestellingen tegen hoge prijzen, tekorten aan essentiële artikelen – allemaal volledig te voorkomen met betere systemen.
AI-toepassingen, afkomstig uit de productie- en detailhandel, optimaliseren voorraadniveaus, voorspellen vraagfluctuaties en identificeren mogelijkheden voor standaardisatie en bulkinkoop. De besparingen vereisen geen klinische validatie of FDA-goedkeuring. Ze vereisen alleen discipline bij de implementatie.
Klantenservice en administratieve functies
Conversational AI regelt afspraken, verzekeringsverificatie, herhaalrecepten en basisvragen van patiënten. De technologie is nog niet perfect, maar kan steeds vaker routinematige interacties afhandelen die voorheen de tijd van menselijk personeel vereisten.
De kostenvergelijking is hier eenvoudig: operationele kosten van AI versus kosten van menselijke arbeid. Voor taken met een hoog volume en een lage complexiteit wint AI overtuigend. De uitdaging ligt in het handhaven van de servicekwaliteit en het zorgen voor een soepele overdracht naar mensen bij complexe situaties.
De werkelijke kosten van infrastructuur: wat economische modellen over het hoofd zien.
Systematische reviews tonen steevast het volgende aan: economische evaluaties onderschatten de infrastructuurkosten, indirecte uitgaven en de onderhoudsbehoeften op lange termijn.
Waarom gebeurt dit? Er zijn verschillende redenen.
Ten eerste richten veel studies zich uitsluitend op de directe interventiekosten – in feite de kosten voor het uitvoeren van het algoritme. Ze vergelijken de diagnostische kosten van AI met die van menselijke diagnostiek, zonder rekening te houden met de volledige technologie die nodig is om AI op grote schaal in te zetten.
Ten tweede voeren onderzoekers evaluaties vaak uit in pilot- of onderzoeksomgevingen waar de infrastructuur al voor andere doeleinden bestaat. De marginale kosten van het toevoegen van één extra AI-toepassing aan een bestaande computeromgeving voor onderzoek onderschatten aanzienlijk de kosten die een doorsnee ziekenhuis zou maken bij de implementatie van dezelfde technologie.
Ten derde worden pilotprojecten vaak gesubsidieerd door samenwerkingsverbanden met leveranciers en onderzoeksbeurzen. Gepubliceerde economische evaluaties weerspiegelen mogelijk de gesubsidieerde kosten in plaats van de duurzame operationele kosten.
Wat infrastructuur daadwerkelijk kost
Voor de implementatie van klinische of operationele AI is het volgende nodig:
- Integratie van elektronische patiëntendossiers en API-ontwikkeling
- Datawarehousing en preprocessing-pipelines
- Infrastructuur voor modeltraining (vaak cloudgebaseerde computerkracht)
- Inferentie-ondersteunende infrastructuur
- Monitoring- en waarschuwingssystemen
- Beveiligings- en nalevingscontroles
- Personeelstraining en permanente educatie
- Herontwerp van workflows en verandermanagement
Voor een groot zorgsysteem kunnen deze componenten gemakkelijk investeringen van miljoenen dollars vergen voordat het eerste AI-algoritme klinische of operationele waarde oplevert.
Dat betekent niet dat AI niet economisch haalbaar is. Het betekent wel dat een nauwkeurige kosten-batenanalyse rekening moet houden met de totale eigendomskosten over meerdere jaren, en niet alleen met de operationele kosten van het algoritme.
De keuze tussen zelf bouwen en kopen.
Zorginstellingen staan voor een cruciale keuze: zelf AI-oplossingen ontwikkelen of producten van leveranciers aanschaffen.
Het intern ontwikkelen van oplossingen biedt mogelijkheden voor maatwerk en controle, maar vereist aanzienlijk technisch talent – datawetenschappers, machine learning-engineers, softwareontwikkelaars en DevOps-specialisten. Toptalent vraagt een hoog salaris en zorgsystemen concurreren met technologiebedrijven om dezelfde mensen.
Het aanschaffen van oplossingen van leveranciers verschuift de infrastructuurlast naar de leverancier, maar brengt abonnementskosten, het risico van vendor lock-in en minder aanpassingsmogelijkheden met zich mee. De prijsmodellen van leveranciers lopen sterk uiteen, van abonnementen per gebruiker tot kosten per transactie en percentages van de besparingen.
Geen van beide benaderingen is universeel superieur. De optimale keuze hangt af van de technische mogelijkheden van de organisatie, de specifieke toepassing en de schaal van de implementatie.

Houd de kosten van AI in de gezondheidszorg vanaf het begin beheersbaar.
AI-projecten in de gezondheidszorg worden vaak duur wanneer de omvang, de datavereisten en de validatieprocessen onbeperkt toenemen. AI Superieur Het team is betrokken bij de volledige ontwikkelingscyclus, inclusief datavoorbereiding, modelbouw, finetuning en implementatie, met aandacht voor hoe systemen in de praktijk daadwerkelijk gebruikt zullen worden. In plaats van standaard te streven naar grotere modellen of uitgebreidere trainingen, ligt de focus op het bouwen van oplossingen die voldoen aan klinische of operationele behoeften zonder onnodige complexiteit. Dit helpt herhaalde testcycli te verminderen, overmatig gebruik van rekenkracht te voorkomen en systemen op de lange termijn beheersbaar te houden.
In de gezondheidszorg zijn de kosten nauw verbonden met de mate waarin het systeem aansluit op het beoogde doel. Wanneer modellen zijn afgestemd op daadwerkelijke werkprocessen en beperkingen, worden zowel de ontwikkeling als de werking op lange termijn gemakkelijker te beheersen. Wilt u de uitgaven aan AI in de gezondheidszorg voorspelbaar houden? Neem dan contact met ons op. AI Superieur en bekijk de omvang van je project nog eens goed voordat je het uitbreidt.
Gelijkheidsaspecten in de economie van de gezondheidszorg met behulp van AI
Kosten-batenanalyses onderzoeken doorgaans de gemiddelde effecten over verschillende bevolkingsgroepen. Maar AI-interventies kunnen ongelijke voordelen – en kosten – opleveren voor verschillende demografische groepen.
Een aantal kwesties rondom gelijkheid verdienen aandacht.
Algoritmische vooringenomenheid en differentiële prestaties
AI-modellen die primair zijn getraind op data van één demografische groep, presteren mogelijk slecht voor andere groepen. Een diagnostisch algoritme dat is geoptimaliseerd op data van academische medische centra die welvarende bevolkingsgroepen bedienen, kan pathologiepatronen missen die veel voorkomen in achtergestelde gemeenschappen.
De economische gevolgen reiken verder dan kwesties van rechtvaardigheid. Verschillende prestaties betekenen dat de kosteneffectiviteit verschilt per bevolkingsgroep. Een interventie kan zeer kosteneffectief zijn voor de meerderheid van de bevolking, terwijl deze kostenineffectief of zelfs schadelijk kan zijn voor minderheden.
Een alomvattende economische evaluatie moet subgroepanalyses omvatten die de prestaties en kosteneffectiviteit onderzoeken op basis van ras, etniciteit, sociaaleconomische status en geografische locatie. Veel gepubliceerde studies laten deze analyses volledig achterwege.
Toegankelijkheid en de digitale kloof
Door AI ondersteunde virtuele zorg, monitoring op afstand en digitale dienstverlening beloven kostenbesparingen. Maar hiervoor hebben patiënten wel internettoegang, digitale vaardigheden en geschikte apparaten nodig.
Bevolkingsgroepen die deze middelen missen, worden uitgesloten van door AI ondersteunde zorgtrajecten, wat bestaande ongelijkheden mogelijk verergert. De kostenbesparingen die door digitale transformatie worden gerealiseerd, gaan mogelijk deels ten koste van achtergestelde bevolkingsgroepen die worden verwezen naar duurdere traditionele zorgtrajecten – of helemaal geen zorg meer ontvangen.
Impact op de beroepsbevolking
De impact van AI-automatisering op zorgmedewerkers verschilt per functie, opleidingsniveau en positie op de arbeidsmarkt.
Radiologen ondervinden directe concurrentie van AI-diagnostische tools. Medisch codeerders zien hun werk steeds vaker geautomatiseerd. Administratief personeel op het gebied van facturering en planning staat onder vergelijkbare druk.
Tegelijkertijd creëert AI vraag naar nieuwe functies: klinische informatici, AI-trainers en -validatoren, en specialisten in algoritmebeheer. Deze posities vereisen doorgaans een geavanceerde opleiding en technische vaardigheden, die mogelijk alleen toegankelijk zijn voor reeds bevoorrechte werknemers.
Het netto-effect op de werkgelegenheid blijft onzeker, maar de impact op de inkomensverdeling varieert duidelijk. Kostenbesparingen door AI-gestuurde personeelsoptimalisatie kunnen de economische schade concentreren bij specifieke groepen werknemers, terwijl de voordelen breed ten goede komen aan gezondheidszorgsystemen en patiënten.
Uitdagingen bij de implementatie in de praktijk
Economische modellen gaan uit van rationele implementatie. De realiteit is complexer.
Wrijving bij workflowintegratie
Een AI-algoritme kan op zichzelf technisch indrukwekkende prestaties leveren, maar in de praktijk, in een klinische omgeving, juist voor chaos in de workflow zorgen.
Als een AI-waarschuwingssysteem te veel valse positieven genereert, raken artsen overbelast door de vele waarschuwingen en negeren ze deze – inclusief de incidentele, echt positieve meldingen. Als een AI-aanbeveling vereist dat artsen tussen meerdere systemen schakelen, kunnen de tijdskosten de eventuele efficiëntiewinst overstijgen.
Een effectieve implementatie van AI vereist een mensgerichte ontwerpbenadering, uitgebreide gebruikerstests en iteratieve verfijning. Deze activiteiten kosten geld en tijd, wat zelden wordt meegenomen in economische evaluaties.
Gegevenskwaliteit en interoperabiliteit
AI is slechts zo goed als de inputgegevens. Gegevens uit de gezondheidszorg zijn notoir rommelig: ontbrekende waarden, inconsistente codering, ongestructureerde tekst en geïsoleerde systemen die niet met elkaar communiceren.
Het opschonen en harmoniseren van data voor AI-toepassingen brengt aanzienlijke verborgen kosten met zich mee. Organisaties besteden talloze uren aan datapijplijnen, standaardisatie en kwaliteitsverbetering voordat AI-modellen überhaupt getraind kunnen worden.
Interoperabiliteitsinitiatieven zijn erop gericht deze uitdagingen aan te pakken, maar de vooruitgang blijft traag. Elk zorgsysteem werkt met verschillende EPD-configuraties, wat een gefragmenteerd landschap creëert dat standaardisatie bemoeilijkt.
Regelgevings- en vergoedingsonzekerheid
De regelgeving van de FDA met betrekking tot klinische AI blijft zich ontwikkelen. De procedure voor algoritme-goedkeuring, de vereisten voor continue monitoring en de verplichtingen inzake post-marketing surveillance hebben allemaal invloed op de implementatiekosten.
Vergoedingen vormen een ander lastig punt. Wanneer vergoeden zorgverzekeraars diagnostiek met behulp van AI? Betalen ze apart voor AI-interpretatie, of moet dit worden opgenomen in bestaande declaratiecodes? Hoe houden waardegerichte betalingsmodellen rekening met de kostenbesparingen die AI met zich meebrengt?
Deze onzekerheden creëren risico's die conservatieve organisaties mogelijk onoverkomelijk vinden.
| Implementatie-uitdaging | kostenimpact | Mitigatiestrategie |
|---|---|---|
| Wrijvingspunten bij workflow-integratie | Verlies aan productiviteit, weerstand van gebruikers | Mensgericht ontwerp, iteratieve tests |
| Problemen met de datakwaliteit | Pijpleidingontwikkeling, schoonmaakwerkzaamheden | Investeer in infrastructuur voor gegevensbeheer. |
| Interoperabiliteitskloven | Maatwerk integratiewerkzaamheden | Hanteer standaarden en neem deel aan HIE's. |
| Regelgevingsonzekerheid | Compliancekosten, vertragingen bij goedkeuringen | Neem vroegtijdig contact op met de FDA en volg de richtlijnen. |
| Onduidelijkheid over terugbetalingen | Omzetrisico, onzekerheid over het rendement op investering | Documenteer de resultaten en betrek betalers vroegtijdig. |
| Vendor lock-in | Overstapkosten, onderhandelingsmacht | Geef prioriteit aan open standaarden en dataportabiliteit. |
Wat leiders in de gezondheidszorg moeten weten
Voor managers die investeringen in AI evalueren, komen uit de beschikbare gegevens een aantal principes naar voren.
Begin met waardevolle, risicoarme gebruiksscenario's.
Operationele AI-toepassingen – zoals personeelsplanning, optimalisatie van de toeleveringsketen en automatisering van de omzetcyclus – bieden een duidelijker rendement op investering (ROI) met minder klinische risico's dan diagnostische of behandelingsalgoritmen.
Deze toepassingsvoorbeelden leveren meetbare kostenbesparingen op binnen kortere termijnen, waardoor het vertrouwen en de capaciteit binnen de organisatie toenemen voor complexere klinische AI-implementaties.
Vraag om een alomvattende kostenberekening
Presentaties van leveranciers benadrukken de prestaties van algoritmes en de potentiële kostenbesparingen. Sta erop dat er een analyse van de totale eigendomskosten wordt gepresenteerd, inclusief infrastructuur, integratie, training, onderhoud en alternatieve kosten.
Wees sceptisch over ROI-prognoses gebaseerd op pilotstudies of best-case scenario's. Vraag welk percentage van de geclaimde besparingen daadwerkelijk door bestaande klanten is gerealiseerd en vraag om referenties van organisaties met vergelijkbare kenmerken als die van u.
Investeer eerst in data-infrastructuur.
AI is fundamenteel afhankelijk van de kwaliteit en beschikbaarheid van data. Organisaties die geen degelijk databeheer, integratiemogelijkheden en analyse-infrastructuur hebben, moeten deze fundamentele elementen aanpakken voordat ze complexe AI-toepassingen implementeren.
De investering in infrastructuur lijkt misschien minder aantrekkelijk dan geavanceerde AI-algoritmes, maar het bepaalt wel of AI-initiatieven slagen of mislukken.
Herontwerp workflows, voeg niet zomaar technologie toe.
Een effectieve implementatie van AI vereist een herontwerp van de workflow, niet alleen het invoegen van technologie in bestaande processen. De grootste waarde schuilt in een fundamentele heroverweging van de manier waarop werk wordt gedaan, waarbij AI nieuwe benaderingen mogelijk maakt in plaats van simpelweg oude te automatiseren.
Dit vereist betrokkenheid van het personeel in de frontlinie, investeringen in verandermanagement en de acceptatie dat optimalisatie tijd en herhaling vergt.
Meet wat ertoe doet
Stel duidelijke meetpunten vast vóór de implementatie: specifieke kostenposten die moeten worden verlaagd, kwaliteitsmaatregelen die moeten worden gehandhaafd of verbeterd, indicatoren voor gelijkheid en benchmarks voor gebruikerstevredenheid.
Houd deze meetwaarden nauwlettend in de gaten. Veel AI-projecten claimen succes op basis van technische prestatiecijfers, terwijl ze er niet in slagen om daadwerkelijke zakelijke of klinische waarde te leveren.
Het beleids- en vergoedingslandschap
Overheidsbeleid bepaalt de economische haalbaarheid van AI in de gezondheidszorg door middel van regelgeving, vergoedingen en directe initiatieven.
CMS Innovatiecentrum Modellen
Het WISeR-model is slechts één van de vele initiatieven van het Innovatiecentrum. CMS test continu nieuwe modellen voor betalingen en dienstverlening, waarbij steeds vaker AI en digitale gezondheidstechnologieën worden geïntegreerd.
Deelname aan deze modellen biedt zorgsystemen de mogelijkheid om AI-toepassingen te testen met een zekere mate van financiële bescherming, dataondersteuning en duidelijkheid op regelgevingsgebied. De modellen beïnvloeden ook het bredere vergoedingsbeleid naarmate succesvolle innovaties op grotere schaal worden toegepast.
Benaderingen van commerciële zorgverzekeraars
Commerciële zorgverzekeraars zetten AI op twee parallelle manieren in: intern gebruiken ze AI voor de verwerking van declaraties, het beheer van zorggebruik en fraudedetectie, terwijl ze tegelijkertijd het dekkingsbeleid evalueren voor klinische diensten die door AI worden ondersteund.
Het vergoedingsbeleid is nog steeds inconsistent. Sommige plannen dekken AI-ondersteunde diagnostiek onder bestaande codes. Andere vereisen specifieke documentatie over de medische noodzaak. Een paar experimentele contracten koppelen de vergoeding aan AI-gestuurde kwaliteits- of kostenindicatoren.
Deze fragmentatie zorgt voor uitdagingen voor aanbieders die AI consistent willen implementeren binnen diverse contracten met zorgverzekeraars.
Internationale perspectieven
Zorgsystemen buiten de VS worden geconfronteerd met andere economische beperkingen en stimulansen. Nationale gezondheidsdiensten in het VK en elders voeren systematische beoordelingen uit van gezondheidstechnologieën voor AI-interventies, waarbij de kosteneffectiviteit vanuit een maatschappelijk perspectief wordt afgewogen.
Deze evaluaties hanteren vaak strengere drempels voor kosteneffectiviteit dan commerciële beslissingen in de VS, wat de acceptatie van AI mogelijk beperkt wanneer het bewijsmateriaal nog in een voorlopige fase verkeert. Maar ze bieden ook consistentere, op bewijs gebaseerde kaders voor het beoordelen van de economische waarde.
Vooruitblik: Wat de komende vijf jaar ons kunnen brengen
AI in de gezondheidszorg staat nog in de kinderschoenen. Verschillende trends zullen de kostenontwikkeling tot 2030 en daarna bepalen.
Fundamentele modellen en generatieve AI
Grote taalmodellen en multimodale basismodellen beloven bredere mogelijkheden met minder maatwerktraining voor elke taak. Dit zou de kosten voor de inzet van AI voor nieuwe toepassingen drastisch kunnen verlagen.
Fundamentele modellen brengen echter ook nieuwe uitdagingen met zich mee: hogere rekenkosten voor inferentie, zorgen over intellectueel eigendom en gegevensprivacy, en het risico van zelfverzekerd klinkende maar onnauwkeurige resultaten.
Het onderzoek van de Universiteit van Michigan, waarin Clinical-BigBird met GPT-4 werd vergeleken, suggereert dat speciaal ontwikkelde modellen voordelen kunnen behouden voor specifieke taken in de gezondheidszorg, in ieder geval wat betreft kostenefficiëntie, zo niet altijd wat betreft functionaliteit.
Regulerende evolutie
De FDA blijft raamwerken ontwikkelen voor op AI/ML gebaseerde medische apparaten, waaronder benaderingen voor continu lerende algoritmen. Duidelijkere regelgeving zou de onzekerheid over naleving moeten verminderen, waardoor de risicopremie die organisaties toekennen aan AI-investeringen mogelijk lager wordt.
Omgekeerd kunnen strengere eisen voor post-market surveillance de doorlopende nalevingskosten verhogen.
Afstemming van waardegedreven zorg
Naarmate de betaling in de gezondheidszorg verschuift van vergoeding per verrichting naar waardegerichte modellen, komt het vermogen van AI om de resultaten te verbeteren en tegelijkertijd de kosten te verlagen steeds meer overeen met financiële prikkels.
Organisaties die financieel risico dragen voor de volksgezondheid hebben een sterkere motivatie om te investeren in AI-tools voor zorgcoördinatie, voorspellende interventie en optimalisatie van middelen.
Deze afstemming zou de acceptatie kunnen versnellen en de aandacht kunnen richten op waardevolle gebruiksscenario's.
Gelijkheidseisen
Verwacht een toenemende nadruk in het beleid op gelijkheidsaspecten bij de inzet van AI. CMS en andere zorgverzekeraars kunnen bewijs van gelijke prestaties voor verschillende bevolkingsgroepen eisen als voorwaarde voor vergoeding of deelname aan betalingsmodellen.
Dit zou de evaluatiekosten kunnen verhogen, maar er ook voor zorgen dat economische voordelen niet ten koste gaan van kwetsbare bevolkingsgroepen.
Veelgestelde vragen
Verlaagt AI de zorgkosten daadwerkelijk, of verhoogt het ze juist?
Het antwoord is contextafhankelijk. AI laat duidelijk een potentieel voor kostenbesparing zien op operationele gebieden zoals inkomstenbeheer, personeelsplanning en optimalisatie van de toeleveringsketen, waarbij sommige zorgsystemen besparingen op arbeidskosten van enkele procentpunten rapporteren. Klinische AI is veelbelovend in het voorkomen van onnodige procedures en het verbeteren van de diagnostische nauwkeurigheid, wat tot kostenbesparingen kan leiden. AI brengt echter ook kosten met zich mee door investeringen in infrastructuur, de toegenomen vraag als gevolg van betere diagnostiek en de doorlopende onderhoudskosten. Systematische reviews tonen aan dat veel economische evaluaties deze indirecte kosten onderschatten, waardoor de netto baten mogelijk worden overschat. De algehele impact hangt af van de kwaliteit van de implementatie, de selectie van de toepassingsmogelijkheden en een alomvattende kostenberekening.
Wat zijn de belangrijkste kostencomponenten bij de implementatie van AI in de gezondheidszorg?
Naast de directe kosten van AI-algoritmen, worden organisaties geconfronteerd met aanzienlijke uitgaven voor EHR-integratie en API-ontwikkeling, datawarehousing en -voorverwerking, infrastructuur voor modeltraining (vaak cloudgebaseerd), systemen voor het leveren van inferentiegegevens, monitoring- en waarschuwingsplatformen, beveiligings- en compliancecontroles, personeelstraining en herontwerp van werkprocessen. Voor grote zorgsystemen kunnen deze infrastructuurcomponenten investeringen van miljoenen euro's vergen voordat de waarde ervan wordt gerealiseerd. Leveranciersoplossingen nemen een deel van de infrastructuurlast weg, maar brengen abonnementskosten en mogelijk vendor lock-in met zich mee. Zowel zelf ontwikkelen als kopen vereist aanzienlijke investeringen in verandermanagement om een effectieve implementatie te garanderen.
Hoe gebruikt het WISeR-model AI om de kosten van Medicare te beheersen?
Het Wasteful and Inappropriate Service Reduction (WISeR)-model, dat in juni 2025 door CMS werd gelanceerd, combineert AI en machine learning met menselijke klinische beoordeling om potentieel onnodige of ongepaste diensten te identificeren voordat Medicare ervoor betaalt. Dit vrijwillige model richt zich op verspilling in de zorg door de snelheid van technologie te combineren met de expertise van ervaren artsen om de procedures voor voorafgaande goedkeuring te stroomlijnen. Volgens CMS helpt deze aanpak begunstigden te beschermen tegen onnodige procedures en tegelijkertijd belastinggeld te besparen. De effectiviteit van het model zal afhangen van de balans tussen fraudepreventie, administratieve lasten en zorgen over de toegang tot zorg.
Waarom overschatten sommige economische evaluaties van AI de kostenbesparingen?
Systematische reviews wijzen op verschillende methodologische problemen. Veel evaluaties zijn gebaseerd op statische modellen die geen rekening houden met het adaptieve leerproces van AI-systemen in de loop van de tijd, waardoor de voordelen op de lange termijn mogelijk worden overschat. Studies richten zich vaak te veel op de directe kosten van interventies, terwijl investeringen in infrastructuur, indirecte kosten en onderhoudskosten ondergerapporteerd worden. Pilotimplementaties vinden vaak plaats in onderzoeksomgevingen met gesubsidieerde infrastructuur of partnerschappen met leveranciers die geen afspiegeling zijn van duurzame operationele kosten. Bovendien laten evaluaties vaak overwegingen met betrekking tot gelijkheid en subgroepanalyses buiten beschouwing, waardoor verschillen in prestaties tussen populaties over het hoofd worden gezien. Een uitgebreide analyse van de totale eigendomskosten over meerdere jaren biedt een nauwkeurigere beoordeling dan alleen de operationele kosten van het algoritme.
Waar heeft AI in de gezondheidszorg de duidelijkste kosteneffectiviteit aangetoond?
Screening op diabetische retinopathie vertoont een van de sterkste kosten-batenprofielen, waarbij door AI ondersteunde geautomatiseerde beoordeling screenings mogelijk maakt voor niet-specialistische omgevingen, waardoor blindheid en de enorme economische gevolgen daarvan worden voorkomen. Ook het beheer van de omzetcyclus laat duidelijke voordelen zien, met speciaal ontwikkelde modellen voor medische codering die een superieure nauwkeurigheid leveren tegen aanzienlijk lagere rekenkosten dan algemene basismodellen. Operationele toepassingen in personeelsplanning en supply chain-optimalisatie leveren meetbare besparingen op in kortere tijd, zonder rekening te houden met klinische risico's. Optimalisatie van de radiologieworkflow vermindert vals-positieve resultaten en verbetert de doorvoer met goed gedocumenteerde voordelen. Deze toepassingen delen kenmerken zoals duidelijk gedefinieerde taken, hoge volumes en heldere resultaatindicatoren.
Welke invloed hebben billijkheidsaspecten op de economie van AI in de gezondheidszorg?
AI-modellen kunnen verschillend presteren in verschillende demografische groepen, wat betekent dat de kosteneffectiviteit varieert per bevolkingsgroep. Een interventie kan zeer kosteneffectief zijn voor de meerderheid van de bevolking, maar kostenineffectief of zelfs schadelijk voor minderheden als deze voornamelijk is getraind op niet-representatieve data. AI-gestuurde virtuele zorg en monitoring op afstand vereisen internettoegang, digitale geletterdheid en apparaten – waardoor bevolkingsgroepen zonder deze middelen worden uitgesloten en de ongelijkheid mogelijk wordt verergerd. Ook de impact op de beroepsbevolking varieert: automatisering treft medisch codeerders en administratief personeel, terwijl er tegelijkertijd vraag ontstaat naar technische functies die voornamelijk toegankelijk zijn voor reeds bevoorrechte werknemers. Een uitgebreide economische evaluatie zou subgroepanalyses moeten omvatten op basis van ras, etniciteit, sociaaleconomische status en geografische locatie, hoewel veel gepubliceerde studies deze aspecten volledig weglaten.
Waar moeten leiders in de gezondheidszorg prioriteit aan geven bij de implementatie van AI?
Begin met operationele AI-toepassingen die een duidelijker rendement op investering (ROI) en minder klinische risico's bieden – zoals personeelsplanning, optimalisatie van de toeleveringsketen en automatisering van de omzetcyclus – om het vertrouwen en de capaciteit binnen de organisatie te vergroten. Eis een uitgebreide analyse van de totale eigendomskosten, inclusief infrastructuur, integratie, training en onderhoud, en niet alleen de door de leverancier geclaimde besparingen. Investeer in databeheer, integratiemogelijkheden en analyse-infrastructuur als voorwaarden voor een succesvolle AI-implementatie. Herontwerp workflows rondom AI in plaats van technologie in bestaande processen te integreren, en betrek medewerkers op de werkvloer hierbij. Stel duidelijke meetpunten vast vóór de implementatie, met betrekking tot kostendoelstellingen, kwaliteitsborging, gelijkheidsindicatoren en gebruikerstevredenheid. Monitor nauwlettend om ervoor te zorgen dat AI naast technische prestaties ook daadwerkelijke zakelijke en klinische waarde levert.
Conclusie: Het AI-kostenparadox doorgronden
Kunstmatige intelligentie in de gezondheidszorg vormt een ware paradox. De technologie biedt legitieme mogelijkheden voor kostenbesparing door operationele efficiëntie, diagnostische nauwkeurigheid en optimalisatie van middelen. Tegelijkertijd brengt het nieuwe kosten met zich mee door investeringen in infrastructuur, geïnduceerde vraag en de complexiteit van de implementatie.
Noch de optimistische visie dat AI de zorgkosten drastisch zal verlagen, noch de pessimistische kijk op AI als slechts een dure technologie die de kosten verder opdrijft, geeft de volledige werkelijkheid weer.
De daadwerkelijke economische impact hangt af van de uitvoering. Organisaties die investeren in data-infrastructuur, prioriteit geven aan waardevolle toepassingen, workflows zorgvuldig herontwerpen en een alomvattend kostenoverzicht opstellen, kunnen aanzienlijke besparingen en kwaliteitsverbeteringen realiseren. Organisaties die technologische nieuwigheden najagen zonder strategische discipline zullen waarschijnlijk teleurstellende resultaten zien.
Overheidsinitiatieven zoals het WISeR-model en bredere moderniseringsinspanningen van CMS duiden op een beleidsafstemming richting kostenbeheersing met behulp van AI, maar de implementatiedetails zijn van cruciaal belang. Het vinden van een evenwicht tussen fraudepreventie, administratieve lasten en toegang tot zorg blijft een uitdaging.
De bewijsbasis wordt steeds completer. Systematische reviews tonen zowel de klinische mogelijkheden van AI als de economische complexiteit aan, die in vroege evaluaties vaak wordt onderschat. Dynamische modellering, kostenanalyse en een uitgebreide kostenberekening zullen leiden tot betrouwbaardere richtlijnen voor besluitvormers.
Voorlopig zouden leiders in de gezondheidszorg AI met een weloverwogen optimisme moeten benaderen: enthousiast over de reële kansen, realistisch over de uitdagingen en gedisciplineerd in het meten van de effecten. De technologie zal de kostencrisis in de gezondheidszorg niet alleen oplossen, maar vormt wel een krachtig instrument wanneer het strategisch wordt ingezet.
Organisaties die deze complexiteit succesvol weten te beheersen – door capaciteit op te bouwen, verstandig te selecteren, doordacht te implementeren en rigoureus te meten – zullen concurrentievoordelen behalen in een steeds meer waardegedreven zorglandschap.
Bent u klaar om de mogelijkheden van AI voor uw organisatie te onderzoeken? Begin met een grondige behoefteanalyse, een eerlijke inventarisatie van de capaciteiten en een analyse van de totale eigendomskosten. De investering in strategische planning zal zich terugbetalen in een succesvolle implementatie.
