Résumé rapide : L'intelligence artificielle (IA) remodèle en profondeur les structures de coûts des soins de santé. Si elle se révèle prometteuse pour réduire le gaspillage administratif (estimé à 104 950 milliards de dollars par an en 2019), améliorer la précision des diagnostics et optimiser l'allocation des ressources, les analyses systématiques dressent un tableau contrasté. Certaines interventions basées sur l'IA affichent des ratios coût-efficacité inférieurs aux seuils admis, tandis que de nombreuses évaluations économiques sous-estiment les investissements dans les infrastructures, les coûts indirects et les considérations d'équité, ce qui peut conduire à une surestimation des bénéfices.
Aux États-Unis, les coûts des soins de santé continuent leur ascension fulgurante. Et tout le monde cherche une solution.
L'intelligence artificielle est perçue à la fois comme une solution potentielle et une technologie coûteuse exigeant des investissements importants. Les avis divergent fortement : soit l'IA permettra de réduire considérablement les dépenses inutiles, soit elle entraînera une hausse des coûts due à la demande induite et aux besoins accrus en infrastructures.
Que se passe-t-il donc réellement ? La réponse n’est pas simple, mais elle est cruciale pour les systèmes de santé, les décideurs politiques et les patients.
État actuel des dépenses de santé et adoption de l'IA
Le secteur de la santé donne désormais le ton en matière d'adoption de l'IA en entreprise. Il s'agit d'un changement remarquable pour un secteur longtemps considéré comme à la traîne du numérique. Moins d'une entreprise sur dix, tous secteurs confondus, a mis en œuvre des solutions d'IA, et la plupart s'appuient sur des outils généralistes comme ChatGPT plutôt que sur des systèmes dédiés.
Le secteur de la santé est différent. Les principaux systèmes de santé déploient simultanément des dizaines d'applications d'IA. Advocate Health, par exemple, a évalué plus de 225 solutions d'IA pour sélectionner 40 cas d'utilisation à déployer, dont la plus grande implémentation de Microsoft Dragon Copilot, ainsi que des outils d'imagerie comme Aidoc et Rad AI.
Mais voilà le hic : l'adoption n'est pas synonyme de réduction des coûts. Pas automatiquement.
Les activités administratives et opérationnelles telles que la gestion du personnel, la coordination des soins, la facturation et le traitement des demandes de remboursement, ainsi que le service à la clientèle, représentent une part considérable des dépenses de santé aux États-Unis. Selon une estimation, ces dépenses s'élevaient à 104 950 milliards de dollars en 2019. Il ne s'agit pas des soins cliniques eux-mêmes, mais de l'ensemble des processus qui les sous-tendent.
L'IA s'attaque de manière proactive à cette surcharge opérationnelle. Cependant, sur le plan clinique, la situation est plus complexe.
Comment l'IA influence réellement les coûts des soins de santé : les preuves
Une revue systématique publiée en 2025 a examiné le rapport coût-efficacité, l'utilité et l'impact budgétaire des interventions cliniques en intelligence artificielle dans divers contextes de soins de santé. Dix-neuf études portant sur l'oncologie, la cardiologie, l'ophtalmologie et les maladies infectieuses ont servi de base à cette analyse.
Les conclusions ? L’IA améliore la précision du diagnostic, augmente l’espérance de vie ajustée en fonction de la qualité et réduit les coûts, principalement en minimisant les interventions inutiles et en optimisant l’utilisation des ressources. Plusieurs interventions ont atteint des ratios coût-efficacité différentiels bien inférieurs aux seuils généralement admis.
Cela semble prometteur. Mais attendez.
De nombreuses évaluations se sont appuyées sur des modèles statiques susceptibles de surestimer les bénéfices en ne tenant pas compte de l'apprentissage adaptatif des systèmes d'IA au fil du temps. Par ailleurs, les coûts indirects, les investissements dans les infrastructures et les considérations d'équité ont souvent été sous-estimés. Conclusion ? Les bénéfices économiques rapportés pourraient être surévalués.
Une autre revue systématique des études d'évaluation économique a confirmé cette complexité. L'intégration de l'IA dans les systèmes de santé apparaît comme une approche transformatrice pour lutter contre la hausse des coûts et les inefficacités, mais les données probantes restent fragmentées en raison de l'hétérogénéité méthodologique.
Là où l'IA démontre un réel potentiel de réduction des coûts
Franchement, certaines applications présentent des avantages financiers évidents.
L'imagerie diagnostique représente l'un des cas d'utilisation les plus pertinents. Les algorithmes d'IA réduisent les faux positifs, préviennent les biopsies et les interventions inutiles et accélèrent le flux de patients dans les services de radiologie. Les économies réalisées sont considérables : moins de suivis inutiles, une anxiété réduite chez les patients et un temps optimisé pour les radiologues.
La gestion du cycle de revenus affiche des résultats tout aussi probants. Les modèles d'IA générative entraînés sur des tâches spécifiques, comme le codage médical, démontrent une précision supérieure aux modèles de base généralistes, tout en consommant beaucoup moins de ressources de calcul. Une étude de l'Université du Michigan a examiné les modèles Clinical-BigBird pour la prédiction de l'insuffisance cardiaque et de l'insuffisance rénale chronique, en parallèle avec les requêtes GPT-4 pour la précision de l'étiquetage CIM. Les modèles dédiés ont offert de meilleures performances à des coûts d'exploitation considérablement réduits.
La détection des fraudes, du gaspillage et des abus représente un autre objectif prioritaire. Les Centers for Medicare & Medicaid Services ont lancé le modèle WISeR (Wasteful and Inappropriate Service Reduction) en 2025 afin de tirer parti de l'intelligence artificielle et de l'apprentissage automatique, en complément de l'expertise clinique humaine. Le but ? Garantir un remboursement Medicare rapide et approprié pour certains actes et services, tout en protégeant les contribuables des procédures inutiles.
Selon le CMS, l'association de la rapidité de la technologie et de l'expertise des cliniciens permet de faire entrer Medicare dans le 21e siècle en testant un processus d'autorisation préalable simplifié.
Quand l'IA pourrait en réalité augmenter les coûts
C'est là que ça devient intéressant.
Un économiste de la santé interrogé en mars 2026 a soulevé une préoccupation majeure : l’IA pourrait faire grimper les coûts de santé au lieu de les faire baisser. Le mécanisme ? La demande induite.
Lorsque les outils de diagnostic deviennent plus précis et accessibles, leur utilisation se généralise. L'augmentation du nombre de diagnostics entraîne une hausse des traitements. Certains de ces traitements sont réellement bénéfiques, tandis que d'autres représentent des interventions marginales dont le rapport coût-efficacité est discutable.
Il existe des précédents historiques. Les initiatives de réforme du système de santé, telles que les organisations de soins responsables et les maisons médicales de soins primaires, ont suscité un grand optimisme. Malheureusement, les économies réalisées grâce à ces programmes se sont souvent avérées faibles, voire nulles — peut-être de l’ordre de 11 000 ou 21 000 dollars pour les programmes les plus performants.
L'IA est confrontée à des dynamiques similaires. L'amélioration des capacités de diagnostic ne se traduit pas automatiquement par une réduction des coûts à l'échelle du système si elle vise principalement à augmenter le volume des services fournis plutôt qu'à remplacer les processus inefficaces par des processus performants.
Les coûts d'infrastructure constituent un autre facteur important. La mise en œuvre de l'IA exige l'intégration des systèmes de données, l'entraînement et la validation des modèles, une surveillance et des mises à jour continues, la formation du personnel et le renforcement de la cybersécurité. De nombreuses évaluations économiques sous-estiment ou omettent complètement ces éléments.
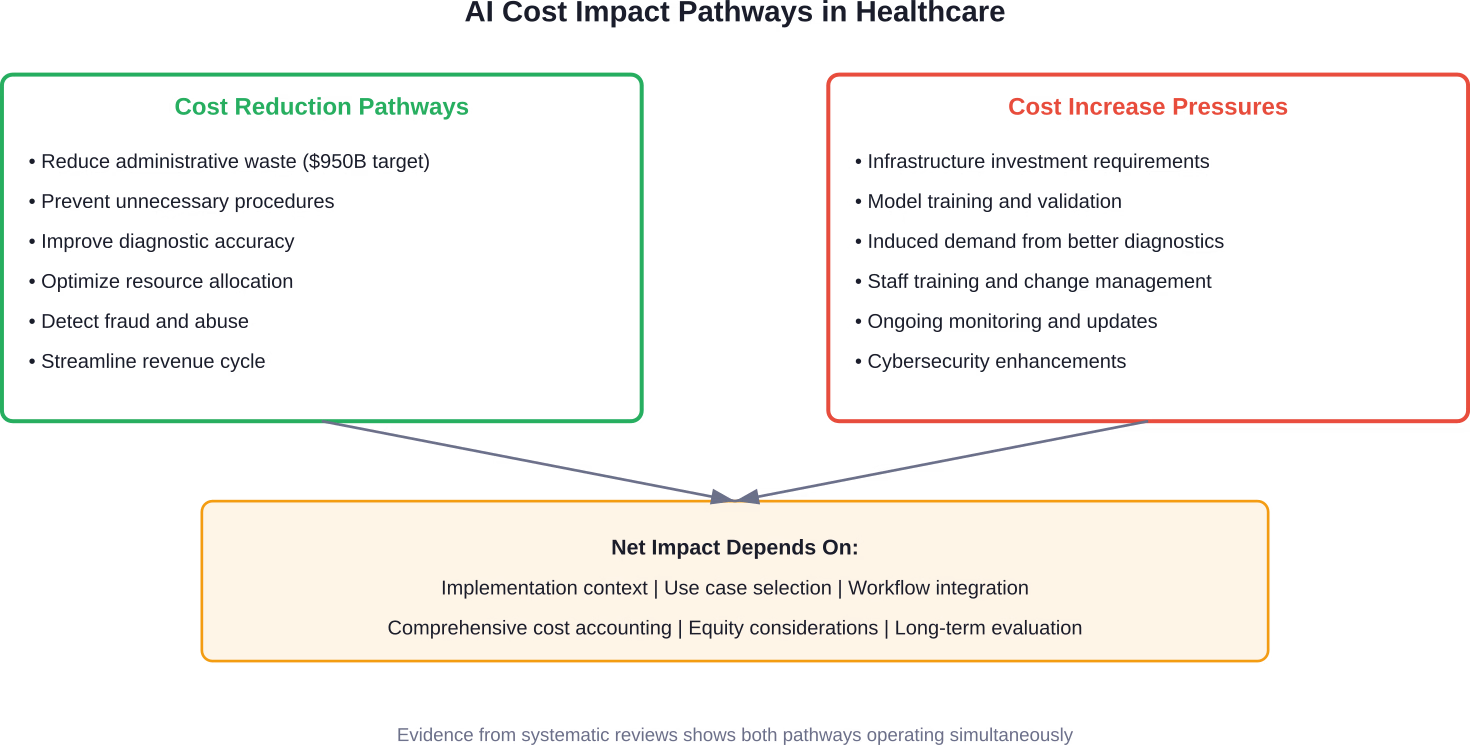
Initiatives gouvernementales visant à contrôler les coûts grâce à l'IA
Le gouvernement fédéral ne reste pas les bras croisés. Le CMS a lancé de nombreuses initiatives pour exploiter l'IA afin de maîtriser les coûts tout en maintenant, voire en améliorant, la qualité des soins.
Le modèle WISeR : l’IA rencontre l’autorisation préalable
Le modèle WISeR (Wasteful and Inappropriate Service Reduction) représente à ce jour l'initiative de maîtrise des coûts la plus ambitieuse du CMS axée sur l'IA. Annoncé en juin 2025, ce modèle volontaire encourage l'orientation des soins vers des pratiques exemplaires sûres et fondées sur des données probantes.
Cette approche combine des technologies avancées, notamment l'IA et l'apprentissage automatique, à l'évaluation clinique humaine. L'objectif n'est pas de remplacer le jugement clinique, mais de repérer les services potentiellement inutiles ou inappropriés avant leur prise en charge par l'assurance maladie.
Ça vous dit quelque chose ? Il s'agit essentiellement d'une autorisation préalable améliorée par l'IA.
Les critiques craignent que cela n'entraîne de nouvelles charges administratives et des retards dans les soins. Les partisans, quant à eux, estiment que la protection des bénéficiaires contre les procédures inutiles, tout en préservant l'argent des contribuables, justifie ce contrôle accru.
L'efficacité du modèle dépendra fortement des détails de mise en œuvre qui ne sont pas encore entièrement spécifiés.
Modernisation plus large des technologies de la santé
L'initiative « Écosystème des technologies de la santé » du CMS adopte une perspective plus large. L'agence décrit le système de santé américain comme étant en proie à la complexité, aux coûts élevés et à la fragmentation, ce qui met à rude épreuve les patients, les professionnels de santé et le budget national. Des infrastructures obsolètes et des données non connectées aggravent le problème.
Cette stratégie vise à autonomiser les bénéficiaires de Medicare en leur offrant un meilleur accès aux technologies de santé innovantes. L'intelligence artificielle est au cœur de cette modernisation, mais sa réussite repose sur la résolution des problèmes fondamentaux d'interopérabilité et de normalisation des données.
Redonner ses lettres de noblesse aux technologies de la santé — comme le préconise le CMS — exige bien plus que le simple déploiement d'algorithmes. Cela nécessite de repenser les flux de travail, les systèmes d'incitation et les écosystèmes de données.
Rentabilité de l'IA clinique : que montrent réellement les recherches ?
Examinons de plus près les conclusions spécifiques des évaluations économiques.
Applications en oncologie
Le diagnostic et la planification du traitement du cancer représentent des domaines à forts enjeux et à coûts élevés où l'IA démontre un impact mesurable. Des études portant sur l'analyse pathologique, l'interprétation d'images et le choix du traitement assistés par l'IA montrent une meilleure précision diagnostique, se traduisant par une réduction des biopsies inutiles et une sélection thérapeutique plus ciblée.
L'avantage économique provient principalement de l'évitement des traitements inefficaces et de leurs toxicités associées, plutôt que de la réduction du coût des traitements efficaces. L'espérance de vie ajustée en fonction de la qualité s'améliore tandis que le recours inutile aux soins de santé diminue : une situation véritablement gagnant-gagnant.
Mais les coûts de mise en œuvre sont importants. Les services d'anatomopathologie ont besoin d'une infrastructure numérique, les pathologistes de formation, et les processus de validation exigent du temps et une expertise. Les études qui omettent ces facteurs surestiment les avantages nets.
Gestion de la cardiologie et des maladies chroniques
Les modèles prédictifs de l'insuffisance cardiaque, de l'insuffisance rénale chronique et d'autres affections chroniques visent à identifier les patients à haut risque avant la survenue d'événements aigus. Le raisonnement économique est convaincant : éviter une hospitalisation permet d'économiser des dizaines de milliers de dollars.
L'étude de l'Université du Michigan mentionnée précédemment a développé des modèles Clinical-BigBird spécifiquement conçus pour la prédiction de l'insuffisance cardiaque et de la maladie rénale chronique. Ces modèles ont surpassé les grands modèles de langage à usage général en termes de précision, tout en consommant beaucoup moins de ressources de calcul.
Des coûts de calcul réduits se traduisent directement par des dépenses opérationnelles moindres. Un modèle conçu spécifiquement pour un usage particulier peut coûter quelques centimes par prédiction, tandis qu'un appel à l'API GPT-4 coûte beaucoup plus cher et offre des résultats inférieurs pour des tâches cliniques spécialisées.
Cela dit, les modèles prédictifs ne sont utiles que si leurs prédictions déclenchent des interventions efficaces. Identifier les patients à haut risque est inutile si les systèmes de coordination des soins ne peuvent pas assurer une prévention adéquate.
Ophtalmologie et programmes de dépistage
Le dépistage de la rétinopathie diabétique par des systèmes de notation automatisés basés sur l'IA présente l'un des profils coût-bénéfice les plus probants. Cette technologie permet aux structures non spécialisées de réaliser ces dépistages, élargissant ainsi l'accès aux soins tout en réduisant la dépendance au temps précieux des ophtalmologistes.
Les évaluations économiques démontrent systématiquement des ratios coût-efficacité différentiels favorables. L'intervention permet de prévenir la cécité – une séquelle dévastatrice aux conséquences économiques et sur la qualité de vie considérables – grâce à un dépistage et un traitement précoces.
Il est important de noter que l'IA en ophtalmologie opère généralement dans des contextes de dépistage à grande échelle et bien définis, avec des indicateurs de résultats clairs. Cela contraste avec des scénarios cliniques plus complexes où la valeur ajoutée de l'IA devient plus floue.
| Zone clinique | Application principale d'IA | Mécanisme d'impact des coûts | Qualité des preuves |
|---|---|---|---|
| Oncologie | Interprétation d'images, pathologie | Éviter les interventions inutiles, cibler la thérapie | Modéré (les coûts d'infrastructure sont souvent non déclarés) |
| Cardiologie | Modélisation prédictive des risques | Prévenir les événements aigus, optimiser l'utilisation des ressources | Modéré (dépend de l'efficacité de l'intervention) |
| Ophtalmologie | Dépistage de la rétinopathie diabétique | Élargir l'accès, prévenir les complications coûteuses | Solide (contexte de dépistage bien défini) |
| Radiologie | Analyse d'images, optimisation des flux de travail | Réduire les faux positifs, améliorer le débit | Solide (les avantages liés au flux de travail sont bien documentés) |
| Cycle de revenus | Codage médical, traitement des demandes de remboursement | Réduire le travail administratif, améliorer la précision | Modéré à élevé (indicateurs de coûts directs disponibles) |
L’opportunité de l’IA opérationnelle : enseignements tirés d’autres secteurs
Le secteur de la santé a pris du retard par rapport aux autres secteurs en matière d'adoption des technologies d'IA opérationnelles. Les services financiers, l'industrie manufacturière et le commerce de détail ont déployé l'IA pour l'optimisation des effectifs, la gestion de la chaîne d'approvisionnement et le service client des années avant que le secteur de la santé n'entreprenne des démarches similaires.
Pourquoi ce retard ? Les caractéristiques uniques du secteur de la santé créent des obstacles : des systèmes de données fragmentés, une complexité réglementaire, une aversion au risque et des incitations à la rémunération à l’acte qui ne récompensent pas l’efficacité opérationnelle.
Mais ces barrières commencent à s'estomper. Les systèmes de santé reconnaissent désormais que l'IA opérationnelle — distincte de l'IA clinique — offre un potentiel substantiel de réduction des coûts sans les considérations de risque clinique qui freinent l'adoption des algorithmes de diagnostic et de traitement.
Gestion et planification des effectifs
Les compagnies aériennes maîtrisent l'optimisation dynamique des effectifs depuis des décennies. Les détaillants utilisent des algorithmes sophistiqués pour adapter leurs niveaux de personnel à la demande prévue.
Le secteur de la santé rattrape enfin son retard. Les outils de gestion du personnel basés sur l'IA prévoient avec une précision croissante le nombre de patients, leur niveau de gravité et les besoins en ressources. Conséquences financières ? Réduction des heures supplémentaires, diminution des dépenses liées au travail temporaire et meilleure adéquation des compétences aux besoins des patients.
Un grand système de santé ayant mis en œuvre une optimisation du personnel grâce à l'IA a fait état d'économies sur les coûts de main-d'œuvre de plusieurs points de pourcentage – ce qui peut paraître modeste, mais représente des millions de dollars par an à grande échelle.
Gestion de la chaîne d'approvisionnement et des stocks
Les dysfonctionnements de la chaîne d'approvisionnement hospitalière coûtent chaque année des milliards au secteur. Fournitures périmées, commandes d'urgence à prix exorbitants, ruptures de stock de produits essentiels : autant de problèmes entièrement évitables grâce à de meilleurs systèmes.
Les applications d'IA issues des secteurs de la production et de la distribution optimisent les niveaux de stock, anticipent les fluctuations de la demande et identifient les opportunités de standardisation et d'achats groupés. Les économies réalisées ne nécessitent ni validation clinique ni approbation de la FDA. Seule une mise en œuvre rigoureuse est nécessaire.
Service à la clientèle et fonctions administratives
L'IA conversationnelle gère la prise de rendez-vous, la vérification des assurances, le renouvellement des ordonnances et les demandes de renseignements courantes des patients. Bien que cette technologie ne soit pas encore parfaite, elle est de plus en plus performante pour gérer les interactions routinières qui nécessitaient auparavant l'intervention du personnel.
Le calcul des coûts est simple : coûts opérationnels de l’IA contre coûts de main-d’œuvre humaine. Pour les tâches à volume élevé et à faible complexité, l’IA l’emporte nettement. Le défi consiste à maintenir la qualité du service et à assurer une transition fluide vers les humains dans les situations complexes.
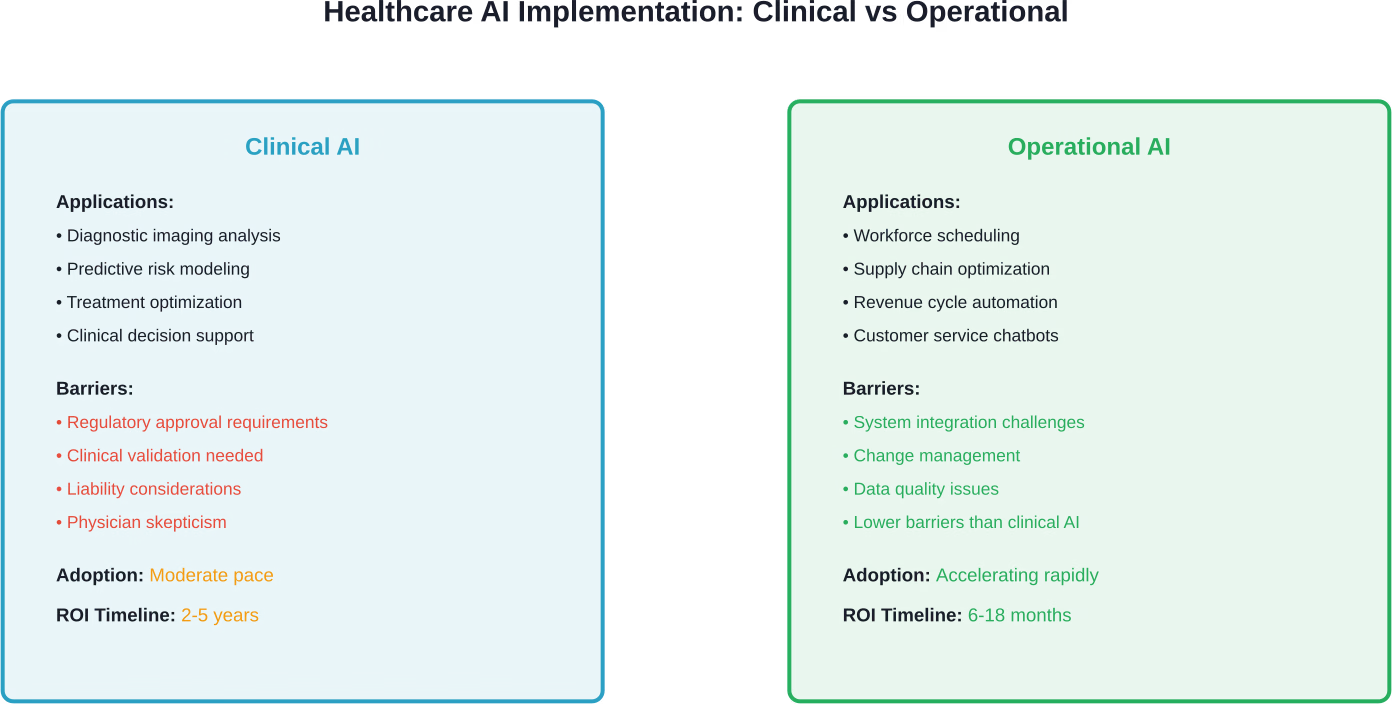
La réalité des coûts d'infrastructure : ce que les modèles économiques ignorent
Voici ce que les revues systématiques constatent systématiquement : les évaluations économiques sous-estiment les coûts d’infrastructure, les dépenses indirectes et les besoins d’entretien à long terme.
Pourquoi cela se produit-il ? Pour plusieurs raisons.
Premièrement, de nombreuses études se concentrent exclusivement sur les coûts d'intervention directe, c'est-à-dire le coût d'exécution de l'algorithme. Elles comparent les coûts de diagnostic de l'IA à ceux du diagnostic humain sans tenir compte de l'ensemble de l'infrastructure technologique nécessaire au déploiement de l'IA à grande échelle.
Deuxièmement, les chercheurs effectuent souvent leurs évaluations dans des contextes pilotes ou de recherche où l'infrastructure est déjà en place pour d'autres usages. Le coût marginal de l'ajout d'une application d'IA supplémentaire à un environnement informatique de recherche existant sous-estime largement le coût qu'un hôpital communautaire classique devrait supporter pour mettre en œuvre la même technologie.
Troisièmement, les partenariats avec les fournisseurs et les subventions de recherche financent souvent les projets pilotes. Les évaluations économiques publiées peuvent refléter des coûts subventionnés plutôt que des coûts opérationnels viables.
Quel est le coût réel des infrastructures ?
La mise en œuvre d'une IA clinique ou opérationnelle nécessite :
- Intégration des dossiers médicaux électroniques et développement d'API
- pipelines d'entreposage et de prétraitement des données
- Infrastructure d'entraînement des modèles (souvent basée sur le calcul dans le cloud)
- Infrastructure de service d'inférence
- Systèmes de surveillance et d'alerte
- Contrôles de sécurité et de conformité
- Formation du personnel et formation continue
- Refonte des flux de travail et gestion du changement
Pour un grand système de santé, ces composants peuvent facilement nécessiter des investissements à sept chiffres avant même que le premier algorithme d'IA ne fournisse une valeur clinique ou opérationnelle.
Cela ne signifie pas que l'IA manque de viabilité économique. Cela signifie simplement qu'une analyse coûts-avantages précise doit prendre en compte le coût total de possession sur plusieurs années, et non pas seulement les coûts d'exploitation des algorithmes.
Le choix entre construire ou acheter
Les systèmes de santé sont confrontés à un choix crucial : développer en interne des solutions d'IA sur mesure ou acheter des produits auprès de fournisseurs.
Développer en interne offre personnalisation et contrôle, mais exige d'importantes compétences techniques : data scientists, ingénieurs en apprentissage automatique, développeurs logiciels, spécialistes DevOps. Les meilleurs talents bénéficient de rémunérations élevées, et les systèmes de santé rivalisent avec les entreprises technologiques pour les attirer.
L'achat de solutions auprès de fournisseurs transfère la charge de l'infrastructure à ces derniers, mais engendre des coûts d'abonnement, un risque de dépendance vis-à-vis du fournisseur et une personnalisation réduite. Les modèles de tarification des fournisseurs varient considérablement : abonnements par utilisateur, frais par transaction ou encore rémunération en pourcentage des économies réalisées.
Aucune de ces approches n'est universellement supérieure. Le choix optimal dépend des capacités techniques de l'organisation, des spécificités du cas d'utilisation et de l'échelle de déploiement.

Maîtriser les coûts de l'IA dans le secteur de la santé dès le départ
Les projets d'IA dans le domaine de la santé ont tendance à devenir coûteux lorsque leur portée, leurs besoins en données et leurs processus de validation augmentent sans limites claires. IA supérieure Notre approche couvre l'intégralité du cycle de développement, de la préparation des données au déploiement, en passant par la modélisation et son optimisation, en tenant compte de l'utilisation concrète des systèmes. Plutôt que de privilégier systématiquement des modèles volumineux ou un entraînement prolongé, nous nous concentrons sur la conception de solutions répondant aux besoins cliniques et opérationnels, sans complexité inutile. Ceci permet de réduire les cycles de tests répétitifs, d'éviter la surutilisation des ressources de calcul et de garantir la facilité de gestion des systèmes dans le temps.
Dans le secteur de la santé, le coût est étroitement lié à l'adéquation du système à son objectif. Lorsque les modèles sont alignés sur les flux de travail et les contraintes réels, le développement et l'exploitation à long terme sont facilités. Pour maîtriser les dépenses en IA dans le secteur de la santé, contactez-nous. IA supérieure et examinez la portée de votre projet avant son expansion.
Considérations d'équité dans l'économie de la santé liée à l'IA
L'analyse coût-efficacité examine généralement les effets moyens sur l'ensemble des populations. Or, les interventions en intelligence artificielle peuvent engendrer des bénéfices – et des coûts – inégaux selon les groupes démographiques.
Plusieurs questions d'équité méritent d'être examinées.
Biais algorithmique et performances différentielles
Les modèles d'IA entraînés principalement sur des données issues d'un seul groupe démographique peuvent être peu performants pour d'autres. Un algorithme de diagnostic optimisé sur des données provenant de centres médicaux universitaires desservant des populations aisées risque de ne pas détecter des pathologies courantes dans les communautés défavorisées.
Les conséquences économiques dépassent le simple cadre de l'équité. Les différences de performance signifient que le rapport coût-efficacité varie selon la population. Une intervention peut s'avérer très rentable pour la population majoritaire tout en étant inefficace, voire néfaste, pour les minorités.
Une évaluation économique complète devrait inclure des analyses de sous-groupes examinant la performance et le rapport coût-efficacité en fonction de la race, de l'origine ethnique, du statut socio-économique et de la situation géographique. De nombreuses études publiées omettent complètement ces analyses.
Problèmes d'accès et de fracture numérique
Les soins virtuels assistés par l'IA, la télésurveillance et la prestation de services privilégiant le numérique promettent des économies. Mais ils nécessitent que les patients aient accès à Internet, des compétences numériques et des appareils appropriés.
Les populations qui ne disposent pas de ces ressources risquent d'être exclues des parcours de soins assistés par l'IA, ce qui pourrait aggraver les inégalités existantes. Les économies réalisées grâce à la transformation numérique pourraient se faire en partie au détriment des populations mal desservies, reléguées à des parcours de soins traditionnels plus coûteux, voire privées de soins.
Impacts sur la main-d'œuvre
L'automatisation par l'IA affecte différemment les professionnels de la santé en fonction de leur rôle, de leurs qualifications et de leur position sur le marché du travail.
Les radiologues sont confrontés à une concurrence directe de la part des outils de diagnostic basés sur l'IA. Le travail des codeurs médicaux est de plus en plus automatisé. Le personnel administratif chargé de la facturation et de la planification des rendez-vous est soumis à des pressions similaires.
Parallèlement, l'IA crée une demande pour de nouveaux rôles : informaticiens cliniques, formateurs et validateurs en IA, et spécialistes de la supervision des algorithmes. Ces postes exigent généralement une formation et des compétences techniques avancées, potentiellement accessibles uniquement à une population déjà privilégiée.
L'impact net sur l'emploi demeure incertain, mais son incidence sur la répartition des ressources varie clairement. Les économies réalisées grâce à l'optimisation des effectifs par l'IA pourraient concentrer les pertes économiques sur certains groupes de travailleurs, tandis que les bénéfices profiteraient plus largement aux systèmes de santé et aux patients.
Défis liés à la mise en œuvre dans le monde réel
Les modèles économiques supposent une mise en œuvre rationnelle. La réalité est plus complexe.
Intégration des flux de travail : frictions
Un algorithme d'IA peut offrir des performances techniquement impressionnantes lorsqu'il est utilisé seul, tout en créant un chaos dans les flux de travail lorsqu'il est déployé dans des contextes cliniques réels.
Si un système d'alerte par IA génère trop de faux positifs, les cliniciens souffrent de saturation d'alertes et ignorent les avertissements, y compris les rares cas de vrais positifs. Si une recommandation de l'IA oblige les cliniciens à jongler entre plusieurs systèmes, le temps perdu risque d'être supérieur au gain d'efficacité.
La mise en œuvre efficace de l'IA exige une conception centrée sur l'humain, des tests utilisateurs approfondis et un processus d'amélioration itératif. Ces activités ont un coût et prennent du temps, rarement pris en compte dans les évaluations économiques.
Qualité et interopérabilité des données
L'intelligence artificielle ne vaut que par la qualité de ses données d'entrée. Or, les données du secteur de la santé sont notoirement désordonnées : valeurs manquantes, codage incohérent, texte non structuré, systèmes cloisonnés qui ne communiquent pas entre eux.
Le nettoyage et l'harmonisation des données pour les applications d'IA représentent un coût caché majeur. Les organisations consacrent d'innombrables heures aux pipelines de données, aux efforts de normalisation et à l'amélioration de la qualité avant même de pouvoir entraîner les modèles d'IA.
Les initiatives d'interopérabilité visent à relever ces défis, mais les progrès restent lents. Chaque système de santé utilise des configurations de dossiers médicaux électroniques différentes, créant un paysage fragmenté qui résiste à la normalisation.
Incertitudes réglementaires et de remboursement
La réglementation de l'IA clinique par la FDA continue d'évoluer. Le processus d'approbation des algorithmes, les exigences de surveillance continue et les obligations de surveillance post-commercialisation influent tous sur les coûts de mise en œuvre.
Le remboursement reste un sujet complexe. Quand les organismes payeurs prennent-ils en charge les diagnostics améliorés par l'IA ? Le coût de l'interprétation par l'IA est-il facturé séparément ou doit-il être intégré aux codes de paiement existants ? Comment les modèles de paiement à la performance prennent-ils en compte les économies réalisées grâce à l'IA ?
Ces incertitudes créent un risque que les organisations conservatrices pourraient juger prohibitif.
| Défi de mise en œuvre | Impact sur les coûts | Stratégie d'atténuation |
|---|---|---|
| frictions d'intégration des flux de travail | Perte de productivité, résistance des utilisateurs | Conception centrée sur l'humain, tests itératifs |
| Problèmes de qualité des données | Développement de pipelines, main-d'œuvre de nettoyage | Investissez dans l'infrastructure de gouvernance des données |
| Lacunes d'interopérabilité | Travaux d'intégration personnalisés | Adopter des normes, participer aux échanges d'informations de santé |
| Incertitude réglementaire | Frais généraux de conformité, délais d'approbation | Engagez-vous rapidement auprès de la FDA et suivez ses recommandations. |
| ambiguïté du remboursement | Risque lié aux revenus, incertitude quant au retour sur investissement | Documentez les résultats, impliquez les payeurs dès le début |
| Dépendance au fournisseur | Coûts de changement, levier de négociation | Prioriser les normes ouvertes et la portabilité des données |
Ce que les dirigeants du système de santé doivent savoir
Pour les dirigeants qui évaluent les investissements en IA, plusieurs principes se dégagent des données.
Commencez par des cas d'utilisation à forte valeur ajoutée et à faible risque.
Les applications d'IA opérationnelle (planification des effectifs, optimisation de la chaîne d'approvisionnement, automatisation du cycle de revenus) offrent un retour sur investissement plus clair et comportent moins de risques cliniques que les algorithmes de diagnostic ou de traitement.
Ces cas d'utilisation permettent de réaliser des économies mesurables dans des délais plus courts, renforçant ainsi la confiance et les capacités de l'organisation pour des déploiements d'IA clinique plus complexes.
Exiger une comptabilité analytique complète
Les arguments des fournisseurs mettent l'accent sur la performance des algorithmes et les économies potentielles. Exigez une analyse du coût total de possession, incluant l'infrastructure, l'intégration, la formation, la maintenance et les coûts d'opportunité.
Soyez sceptique face aux prévisions de retour sur investissement basées sur des études pilotes ou des scénarios optimistes. Demandez quel pourcentage des économies annoncées a été réellement constaté par les clients existants et exigez des références d'organisations aux caractéristiques similaires à la vôtre.
Investissez d'abord dans l'infrastructure de données
L'IA dépend fondamentalement de la qualité et de la disponibilité des données. Les organisations qui ne disposent pas d'une gouvernance des données solide, de capacités d'intégration et d'une infrastructure analytique adéquate devraient remédier à ces problèmes fondamentaux avant de déployer des applications d'IA complexes.
L'investissement dans les infrastructures peut sembler peu attrayant comparé aux algorithmes d'IA de pointe, mais il détermine le succès ou l'échec des initiatives en matière d'IA.
Repensez les flux de travail, ne vous contentez pas d'ajouter de la technologie.
Pour une mise en œuvre efficace de l'IA, il est nécessaire de repenser les flux de travail, et non de simplement intégrer la technologie aux processus existants. La plus grande valeur ajoutée réside dans une transformation profonde des méthodes de travail, l'IA permettant de nouvelles approches plutôt que de se contenter d'automatiser les anciennes.
Cela nécessite d'impliquer le personnel de première ligne, d'investir dans la gestion du changement et d'accepter que l'optimisation prenne du temps et nécessite des itérations.
Mesurer ce qui compte
Établir des indicateurs clairs avant la mise en œuvre : catégories de coûts spécifiques ciblées pour la réduction, mesures de qualité à maintenir ou à améliorer, indicateurs d’équité et points de référence pour la satisfaction des utilisateurs.
Suivez ces indicateurs avec rigueur. De nombreux projets d'IA revendiquent le succès sur la base de mesures de performance technique, sans pour autant apporter une réelle valeur ajoutée commerciale ou clinique.
Le paysage des politiques et des remboursements
Les politiques gouvernementales façonnent la viabilité économique de l'IA dans le secteur de la santé par le biais de la réglementation, du remboursement et d'initiatives directes.
Modèles du centre d'innovation CMS
Le modèle WISeR n'est qu'un exemple parmi les nombreuses initiatives des centres d'innovation. Le CMS teste en permanence de nouveaux modèles de paiement et de prestation de services, intégrant de plus en plus l'IA et les technologies de santé numérique.
La participation à ces modèles offre aux systèmes de santé la possibilité de tester des applications d'IA avec une certaine protection financière, un soutien en matière de données et une réglementation claire. Ces modèles influencent également les politiques de remboursement à mesure que les innovations réussies se généralisent.
Approches des payeurs commerciaux
Les régimes d'assurance maladie privés poursuivent l'utilisation de l'IA sur deux fronts parallèles : l'utilisation interne de l'IA pour le traitement des demandes de remboursement, la gestion de l'utilisation et la détection des fraudes, tout en évaluant les politiques de couverture pour les services cliniques améliorés par l'IA.
La politique de couverture demeure incohérente. Certains régimes prennent en charge les diagnostics améliorés par l'IA selon les codes existants. D'autres exigent une documentation spécifique justifiant la nécessité médicale. Quelques contrats expérimentaux conditionnent le remboursement à des indicateurs de qualité ou de coût basés sur l'IA.
Cette fragmentation crée des difficultés pour les fournisseurs qui tentent de mettre en œuvre l'IA de manière cohérente dans le cadre de contrats avec des payeurs aux profils variés.
Perspectives internationales
Les systèmes de santé hors des États-Unis sont confrontés à des contraintes et des incitations économiques différentes. Au Royaume-Uni et ailleurs, les services nationaux de santé réalisent des évaluations systématiques des technologies de la santé pour les interventions basées sur l'IA, en évaluant leur rapport coût-efficacité d'un point de vue sociétal.
Ces évaluations appliquent souvent des seuils de rentabilité plus stricts que les décisions commerciales américaines, ce qui peut limiter l'adoption de l'IA là où les données probantes restent préliminaires. Elles offrent toutefois des cadres d'évaluation de la valeur économique plus cohérents et fondés sur des données probantes.
Perspectives d'avenir : que nous réservent les cinq prochaines années ?
L'intelligence artificielle dans le domaine de la santé n'en est qu'à ses débuts. Plusieurs tendances influenceront les coûts jusqu'en 2030 et au-delà.
Modèles de base et IA générative
Les grands modèles de langage et les modèles de base multimodaux offrent des capacités étendues, nécessitant moins d'entraînement personnalisé pour chaque tâche. Cela pourrait réduire considérablement le coût du déploiement de l'IA pour de nouveaux cas d'usage.
Cependant, les modèles de base introduisent également de nouveaux défis : des coûts de calcul plus élevés pour l’inférence, des problèmes de propriété intellectuelle et de confidentialité des données, et le risque de résultats apparemment sûrs d’eux mais inexacts.
Les recherches de l'Université du Michigan comparant Clinical-BigBird à GPT-4 suggèrent que les modèles conçus à cet effet peuvent conserver des avantages pour des tâches de soins de santé spécifiques, au moins en termes de rentabilité, sinon toujours en termes de capacité.
Évolution réglementaire
La FDA poursuit l'élaboration de cadres réglementaires pour les dispositifs médicaux basés sur l'IA/ML, notamment des approches pour les algorithmes d'apprentissage continu. Des procédures réglementaires plus claires devraient réduire l'incertitude en matière de conformité, ce qui pourrait diminuer la prime de risque que les organisations attribuent aux investissements dans l'IA.
À l'inverse, des exigences plus strictes en matière de surveillance après la mise sur le marché pourraient accroître les coûts de conformité permanents.
Alignement des soins fondés sur la valeur
À mesure que le système de paiement des soins de santé évolue du paiement à l'acte vers des modèles basés sur la valeur, la capacité de l'IA à améliorer les résultats tout en réduisant les coûts s'aligne plus directement sur les incitations financières.
Les organisations qui supportent un risque financier lié à la santé de la population sont davantage incitées à investir dans les outils d'IA pour la coordination des soins, l'intervention prédictive et l'optimisation des ressources.
Cet alignement pourrait accélérer l'adoption et orienter les efforts vers des cas d'utilisation à forte valeur ajoutée.
Exigences en matière d'équité
Il faut s'attendre à une importance accrue accordée aux considérations d'équité dans le déploiement de l'IA. La CMS et d'autres organismes payeurs pourraient exiger des preuves de performances équitables entre les populations comme condition de prise en charge ou de participation aux modèles de paiement.
Cela pourrait augmenter les coûts d'évaluation, mais aussi garantir que les avantages économiques ne se fassent pas au détriment des populations vulnérables.
Questions fréquemment posées
L'IA permet-elle réellement de réduire les coûts des soins de santé ou de les augmenter ?
La réponse dépend du contexte. L'IA présente un potentiel évident de réduction des coûts dans des domaines opérationnels tels que la gestion du cycle de revenus, la planification des effectifs et l'optimisation de la chaîne d'approvisionnement, certains systèmes de santé faisant état d'économies sur les coûts de main-d'œuvre de plusieurs points de pourcentage. L'IA clinique est prometteuse pour prévenir les interventions inutiles et améliorer la précision des diagnostics, ce qui peut réduire les coûts. Cependant, l'IA engendre également des pressions sur les coûts dues aux investissements dans l'infrastructure, à la demande induite par de meilleurs diagnostics et aux exigences de maintenance continue. Des revues systématiques montrent que de nombreuses évaluations économiques sous-estiment ces coûts indirects, ce qui peut surestimer les avantages nets. L'impact global dépend de la qualité de la mise en œuvre, du choix des cas d'utilisation et d'une comptabilité analytique exhaustive.
Quels sont les principaux éléments de coût liés à la mise en œuvre de l'IA dans le secteur de la santé ?
Au-delà du coût direct des algorithmes d'IA, les organisations doivent faire face à des dépenses considérables liées à l'intégration des dossiers médicaux électroniques (DME) et au développement d'API, à l'entreposage et au prétraitement des données, à l'infrastructure d'entraînement des modèles (souvent basée sur le cloud), aux systèmes de diffusion des résultats, aux plateformes de surveillance et d'alerte, aux contrôles de sécurité et de conformité, à la formation du personnel et à la refonte des flux de travail. Pour les grands systèmes de santé, ces composantes d'infrastructure peuvent nécessiter des investissements à sept chiffres avant de générer des bénéfices. Les solutions des fournisseurs allègent en partie la charge d'infrastructure, mais engendrent des coûts d'abonnement et un risque de dépendance vis-à-vis du fournisseur. Les deux approches, développement interne et acquisition, requièrent un investissement important en gestion du changement pour garantir une adoption efficace.
Comment le modèle WISeR utilise-t-il l'IA pour contrôler les coûts de Medicare ?
Le modèle WISeR (Wasteful and Inappropriate Service Reduction), lancé par le CMS en juin 2025, combine l'IA et l'apprentissage automatique à l'expertise clinique humaine afin d'identifier les services potentiellement inutiles ou inappropriés avant leur prise en charge par Medicare. Ce modèle, basé sur le volontariat, vise à réduire le gaspillage de soins en tirant parti de la rapidité des technologies et de l'expérience des cliniciens pour simplifier les procédures d'autorisation préalable. Selon le CMS, cette approche contribue à protéger les bénéficiaires contre les interventions inutiles tout en préservant l'argent des contribuables. L'efficacité du modèle dépendra de l'équilibre trouvé entre la prévention de la fraude, la charge administrative et les enjeux d'accès aux soins.
Pourquoi certaines évaluations économiques de l'IA surestiment-elles les économies de coûts ?
Les revues systématiques mettent en évidence plusieurs problèmes méthodologiques. De nombreuses évaluations s'appuient sur des modèles statiques qui ne rendent pas compte de l'apprentissage adaptatif des systèmes d'IA au fil du temps, ce qui peut surestimer les bénéfices à long terme. Les études se concentrent souvent sur les coûts directs d'intervention, en sous-estimant les investissements dans l'infrastructure, les dépenses indirectes et les besoins de maintenance. Les projets pilotes sont fréquemment mis en œuvre dans des contextes de recherche bénéficiant d'infrastructures subventionnées ou de partenariats avec des fournisseurs qui ne reflètent pas les coûts opérationnels durables. De plus, les évaluations omettent souvent les considérations d'équité et les analyses de sous-groupes, passant ainsi à côté des différences de performance entre les populations. Une analyse complète du coût total de possession sur plusieurs années fournit une évaluation plus précise que les seuls coûts d'exploitation algorithmiques.
Dans quels domaines de la santé l'IA a-t-elle démontré la rentabilité la plus évidente ?
Le dépistage de la rétinopathie diabétique présente l'un des profils coût-bénéfice les plus avantageux : la notation automatisée par IA permet aux structures non spécialisées de réaliser des dépistages tout en prévenant la cécité et ses conséquences économiques considérables. La gestion du cycle de facturation offre des avantages tout aussi manifestes : les modèles dédiés au codage médical garantissent une précision supérieure à un coût de calcul nettement inférieur à celui des modèles de base généralistes. Les applications opérationnelles en matière de planification des effectifs et d'optimisation de la chaîne d'approvisionnement génèrent des économies mesurables dans des délais plus courts, sans incidence sur les risques cliniques. L'optimisation du flux de travail en radiologie réduit les faux positifs et améliore le débit, avec des avantages clairement démontrés. Ces cas d'usage ont en commun des tâches bien définies, des volumes importants et des indicateurs de résultats précis.
Comment les considérations d'équité affectent-elles l'économie des soins de santé liés à l'IA ?
Les performances des modèles d'IA peuvent varier selon les groupes démographiques, ce qui signifie que leur rapport coût-efficacité est différent selon la population. Une intervention peut s'avérer très rentable pour les populations majoritaires, mais inefficace, voire néfaste, pour les minorités si elle est principalement entraînée sur des données non représentatives. Les soins virtuels et la télésurveillance basés sur l'IA nécessitent un accès à Internet, des compétences numériques et des appareils adaptés, excluant ainsi les populations qui ne disposent pas de ces ressources et risquant d'aggraver les inégalités. L'impact sur le marché du travail est également variable : l'automatisation affecte les codeurs médicaux et le personnel administratif, tout en créant une demande pour des postes techniques principalement accessibles aux travailleurs déjà privilégiés. Une évaluation économique complète devrait inclure des analyses de sous-groupes selon la race, l'origine ethnique, le statut socio-économique et la situation géographique, or de nombreuses études publiées les omettent complètement.
Quelles devraient être les priorités des dirigeants du système de santé lors de la mise en œuvre de l'IA ?
Commencez par des applications d'IA opérationnelles offrant un retour sur investissement plus clair et des risques cliniques réduits (planification des effectifs, optimisation de la chaîne d'approvisionnement, automatisation du cycle de facturation) afin de renforcer la confiance et les capacités de l'organisation. Exigez une analyse complète du coût total de possession, incluant l'infrastructure, l'intégration, la formation et la maintenance, et non pas seulement les économies annoncées par le fournisseur. Investissez dans la gouvernance des données, les capacités d'intégration et l'infrastructure analytique : autant de prérequis à un déploiement réussi de l'IA. Repensez les flux de travail autour de l'IA plutôt que d'intégrer la technologie aux processus existants, en impliquant le personnel de première ligne à chaque étape. Définissez des indicateurs clairs avant la mise en œuvre, couvrant les objectifs de coûts, le maintien de la qualité, les indicateurs d'équité et la satisfaction des utilisateurs. Assurez un suivi rigoureux pour garantir que l'IA apporte une réelle valeur ajoutée, tant sur le plan commercial que clinique, au-delà de ses performances techniques.
Conclusion : Naviguer dans le paradoxe du coût de l'IA
L'intelligence artificielle dans le secteur de la santé présente un véritable paradoxe. Cette technologie offre des perspectives légitimes de réduction des coûts grâce à une meilleure efficacité opérationnelle, une plus grande précision diagnostique et une optimisation des ressources. Parallèlement, elle engendre de nouvelles pressions sur les coûts liées aux investissements dans les infrastructures, à la demande induite et à la complexité de sa mise en œuvre.
Ni la vision optimiste d'une IA réduisant drastiquement les dépenses de santé, ni la vision pessimiste d'une IA considérée comme une simple technologie coûteuse faisant grimper les coûts, ne rendent compte de la réalité dans son intégralité.
L'impact économique réel dépend de la mise en œuvre. Les organisations qui investissent dans l'infrastructure de données, privilégient les cas d'usage à forte valeur ajoutée, repensent judicieusement les flux de travail et prennent en compte l'ensemble des coûts peuvent réaliser des économies substantielles et améliorer la qualité. Celles qui se lancent à la conquête des dernières innovations technologiques sans discipline stratégique risquent d'obtenir des résultats décevants.
Les initiatives gouvernementales telles que le modèle WISeR et les efforts plus vastes de modernisation du CMS témoignent d'une orientation politique vers la maîtrise des coûts grâce à l'IA, mais les modalités de mise en œuvre sont cruciales. Trouver un équilibre entre la prévention de la fraude, la charge administrative et l'accès aux soins demeure un défi.
Les données probantes continuent de s'enrichir. Les revues systématiques mettent en lumière le potentiel clinique de l'IA ainsi que sa complexité économique, souvent sous-estimée lors des premières évaluations. La modélisation dynamique, l'analyse de l'équité et une comptabilité analytique complète permettront d'orienter plus efficacement les décideurs.
Pour l'instant, les responsables du secteur de la santé devraient aborder l'IA avec un optimisme éclairé : enthousiastes face aux réelles opportunités, réalistes quant aux défis et rigoureux dans l'évaluation des résultats. Cette technologie ne résoudra pas à elle seule la crise des coûts de la santé, mais elle constitue un outil puissant lorsqu'elle est utilisée de manière stratégique.
Les organisations qui sauront gérer cette complexité avec succès — en développant leurs compétences, en sélectionnant judicieusement, en mettant en œuvre leurs actions de manière réfléchie et en mesurant rigoureusement leurs résultats — bénéficieront d'avantages concurrentiels dans un secteur de la santé de plus en plus axé sur la valeur.
Prêt à évaluer les opportunités offertes par l'IA au sein de votre organisation ? Commencez par une évaluation complète de vos besoins, un inventaire précis de vos capacités et une analyse du coût total de possession. Investir dans une planification stratégique sera un gage de réussite pour la mise en œuvre.
