Kurzzusammenfassung: Die digitale Transformation im Gesundheitswesen umfasst die Integration von Technologien wie KI, IoT, elektronischen Patientenakten und Telemedizin, um die Behandlungsergebnisse zu verbessern, die betriebliche Effizienz zu steigern und Kosten zu senken. Studien zeigen, dass 751 von 30 US-Krankenhäusern elektronische Patientenaktensysteme nutzen, während 651 von 30 KI-gestützte Prognosetools einsetzen. Die Bereitschaft des medizinischen Fachpersonals und der Organisation ist entscheidend für eine erfolgreiche Implementierung.
Das Gesundheitswesen befindet sich an einem entscheidenden Wendepunkt, an dem Technologie und Patientenversorgung auf beispiellose Weise zusammenwirken. Die COVID-19-Pandemie hat einen bereits bestehenden Trend beschleunigt – die Integration digitaler Technologien in alle Bereiche der Gesundheitsversorgung.
Aber das ist der springende Punkt: Digitale Transformation bedeutet nicht nur die Einführung neuer Tools. Es geht vielmehr darum, die Arbeitsweise von Gesundheitsorganisationen, die Art und Weise der Patientenversorgung und die Interaktion mit Patienten grundlegend zu überdenken.
Laut einer im International Journal of Environmental Research and Public Health (2023) veröffentlichten Studie zählen zu den Hauptvorteilen der digitalen Transformation eine gesteigerte Mitarbeiterproduktivität, eine verbesserte Effizienz und Effektivität der Abläufe in Gesundheitseinrichtungen sowie geringere Betriebskosten. Untersuchungen zeigen, dass 751 von 30 US-amerikanischen Krankenhäusern elektronische Patientenaktensysteme nutzen.
Dieser Wandel betrifft alle, von den Verwaltungsangestellten im Gesundheitswesen über die Ärzte und Pflegekräfte bis hin zu den Patienten selbst. Und er beschleunigt sich immer weiter.
Die digitale Transformation im Gesundheitswesen verstehen
Die digitale Transformation im Gesundheitswesen bezeichnet die umfassende Integration digitaler Technologien in alle Bereiche der Gesundheitsversorgung, des Betriebs und der Patienteneinbindung. Es geht nicht einfach nur um die Digitalisierung von Patientenakten oder die Einführung eines Patientenportals.
Die Transformation betrifft alles: klinische Arbeitsabläufe, administrative Prozesse, Patientenkommunikation, Datenanalyse und Entscheidungsfindungsrahmen.
Mal ehrlich: Viele Gesundheitsorganisationen tun sich damit schwer, weil sie die digitale Transformation als IT-Projekt und nicht als organisatorischen Wandel betrachten. Studien aus medizinischen Fachzeitschriften betonen, dass die Akzeptanz von Technologie durch das medizinische Fachpersonal eine grundlegende Voraussetzung für eine erfolgreiche digitale Transformation im Gesundheitswesen ist.
Die Weltgesundheitsorganisation (WHO) erkennt an, dass digitale Technologien zwar fester Bestandteil des Alltags sind und Innovationen in einem beispiellosen Ausmaß stattfinden, ihr Potenzial zur Verbesserung der Bevölkerungsgesundheit jedoch weitgehend ungenutzt bleibt. Es besteht ein immenses Potenzial für digitale Gesundheitslösungen, das bisher noch nicht realisiert wurde.
Warum traditionelle Gesundheitsmodelle einer Transformation bedürfen
Traditionelle Gesundheitsmodelle basierten auf episodischer, reaktiver Versorgung. Patienten suchten Ärzte auf, wenn sie krank waren, Krankenakten wurden in Aktenschränken aufbewahrt, und die Koordination zwischen den Leistungserbringern erfolgte per Telefon und Fax.
Dieses Modell funktioniert nicht mehr. Die Erwartungen der Patienten haben sich verändert – sie erwarten im Gesundheitswesen denselben digitalen Komfort wie im Bankwesen, im Einzelhandel und bei Unterhaltungsdienstleistungen.
Kommt Ihnen das bekannt vor? Die Gesundheitskosten steigen weiter, während die Behandlungsergebnisse trotz massiver Ausgaben oft hinter denen anderer Industrienationen zurückbleiben. In den USA fließen rund 901.030 Billionen US-Dollar der Gesundheitsausgaben in die Behandlung von Krankheiten und Verletzungen, anstatt die Ursachen dieser Erkrankungen anzugehen.
Die digitale Transformation bietet einen Weg in die Zukunft, indem sie präventive Maßnahmen ermöglicht, die Koordination verbessert, Fehler reduziert und die Gesundheitsversorgung zugänglicher macht.
Kerntechnologien treiben die Transformation des Gesundheitswesens voran
Mehrere Schlüsseltechnologien bilden die Grundlage der digitalen Transformation im Gesundheitswesen. Dabei handelt es sich nicht um isolierte Werkzeuge – sie arbeiten zusammen, um vernetzte Systeme zu schaffen, die die Patientenversorgung verbessern. 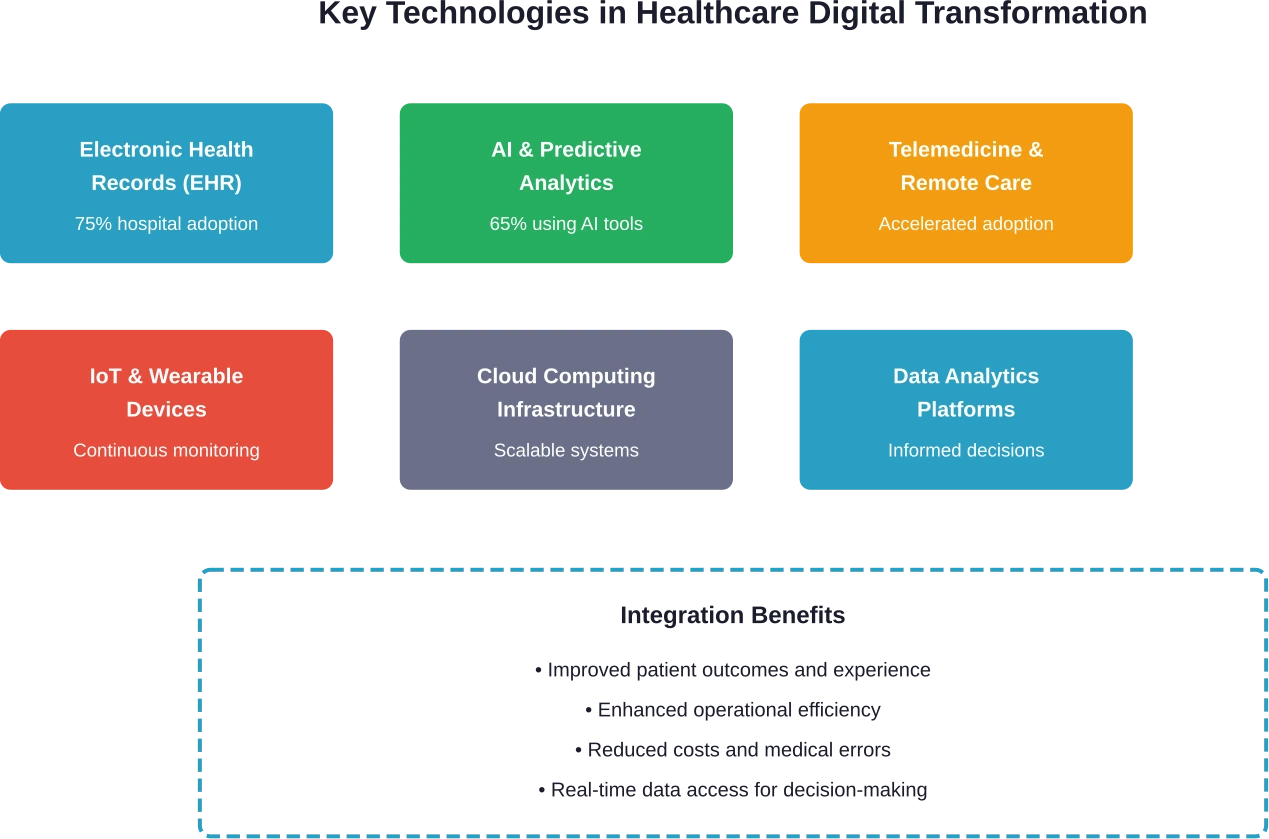
Elektronische Gesundheitsakten und Datensysteme
Elektronische Patientenakten bilden die Grundlage der digitalen Gesundheitsinfrastruktur. Diese Systeme zentralisieren Patienteninformationen und ermöglichen so den Zugriff auf diese für autorisierte Leistungserbringer an verschiedenen Standorten und Fachrichtungen.
Daten aus der medizinischen Forschung zeigen, dass 751 von 30 US-Krankenhäusern elektronische Gesundheitssysteme eingeführt haben. Das ist ein bedeutender Fortschritt, doch die Qualität der Implementierung variiert stark.
Elektronische Patientenakten (EHR-Systeme) leisten mehr als nur die Datenspeicherung – sie ermöglichen klinische Entscheidungshilfen, automatisieren Arbeitsabläufe, reduzieren Doppeluntersuchungen und schaffen Möglichkeiten für Datenanalysen. Bei korrekter Implementierung verbessern sie die Versorgungskoordination und die Patientensicherheit.
Aber Moment mal. Viele Fachkräfte im Gesundheitswesen berichten, dass schlecht konzipierte elektronische Patientenaktensysteme die Produktivität sogar senken und Frustration hervorrufen können. Die Akzeptanz der Technologie hängt maßgeblich von der Benutzerfreundlichkeit des Systems und einer angemessenen Schulung ab.
Künstliche Intelligenz und prädiktive Analytik
Künstliche Intelligenz (KI) zählt zu den transformativsten Technologien im Gesundheitswesen. Laut aktuellen Daten einer TierPoint-Analyse nutzen 651 von 30 US-Krankenhäusern KI-gestützte Prognosetools, die in ihre elektronischen Patientenaktensysteme integriert sind.
Diese Tools analysieren Patientendaten, um Risikofaktoren zu identifizieren, Komplikationen vorherzusagen, Behandlungsoptionen vorzuschlagen und die Ressourcenverteilung zu optimieren. Algorithmen des maschinellen Lernens können Muster erkennen, die Menschen möglicherweise entgehen.
Eine in der Fachzeitschrift „Digital Health“ veröffentlichte Studie untersuchte die Integration von künstlicher Intelligenz und Technologien des Internets der Dinge (AIoT) zur Transformation globaler Gesundheitssysteme. Die Studie betont die Notwendigkeit umfassender Bewertungsrahmen, um die technologischen Auswirkungen von AIoT auf eine nachhaltige Gesundheitsversorgung zu beurteilen.
Die Anwendungsgebiete von KI reichen von der Analyse diagnostischer Bildgebung über die Wirkstoffforschung bis hin zur Vorhersage von Patientenverschlechterungen. Die Technologie ermöglicht eine personalisiertere, präventive Versorgung anstelle einer reaktiven Behandlung.
Telemedizin und Fernüberwachung von Patienten
Die COVID-19-Pandemie hat die Verbreitung der Telemedizin dramatisch beschleunigt. Virtuelle Arztbesuche entwickelten sich praktisch über Nacht von einer praktischen Zusatzleistung zu einem unverzichtbaren Service.
Die Fernüberwachung von Patienten kombiniert Telemedizin mit IoT-Geräten, um Gesundheitsdaten kontinuierlich zu erfassen. Tragbare Geräte überwachen Herzfrequenz, Blutdruck, Blutzuckerspiegel und andere Vitalfunktionen in Echtzeit.
Diese Technologie ist besonders wertvoll für die Behandlung chronischer Erkrankungen, die postoperative Rehabilitation und die Altenpflege. Patienten werden zu Hause betreut, während Ärzte und Pflegekräfte kontinuierliche Datenströme anstelle von Momentaufnahmen aus Praxisbesuchen erhalten.
Die Forschung zur digitalen Transformation des Gesundheitswesens hebt hervor, dass die Integration von Wearables und Informationstechnologie, virtueller Realität und dem Internet der Dinge wesentlich zur Transformation des Gesundheitswesens und seiner Abläufe beigetragen hat.
Cloud Computing und Infrastrukturmodernisierung
Cloud-Infrastrukturen bieten die Skalierbarkeit und Flexibilität, die moderne Gesundheitssysteme benötigen. Herkömmliche, lokal installierte Systeme sind nicht in der Lage, die Datenmengen und Rechenanforderungen von KI, Analysen und Echtzeitüberwachung zu bewältigen.
Cloud-Plattformen ermöglichen es Organisationen im Gesundheitswesen, Ressourcen je nach Bedarf zu skalieren, neue Anwendungen schneller zu implementieren und die Fähigkeiten zur Notfallwiederherstellung zu verbessern.
Bei der Einführung von Cloud-Lösungen im Gesundheitswesen treten häufig Sicherheitsbedenken auf, doch große Cloud-Anbieter bieten mittlerweile HIPAA-konforme Infrastrukturen mit robusten Sicherheitskontrollen an, die oft über das hinausgehen, was einzelne Gesundheitsorganisationen vor Ort implementieren können.
Wichtigste Vorteile der digitalen Transformation
Organisationen im Gesundheitswesen streben aus konkreten Gründen die digitale Transformation an. Die Vorteile erstrecken sich auf operative, klinische und finanzielle Bereiche.
Eine Studie von Deloitte und dem Scottsdale Institute ergab, dass 921 von 30 Befragten eine bessere Patientenerfahrung als wichtigstes erwünschtes Ergebnis der digitalen Transformation nannten. Das entspricht nahezu einhelliger Übereinstimmung hinsichtlich der Prioritäten.
Verbesserte Patientenergebnisse und -erfahrung
Digitale Tools ermöglichen präzisere Diagnosen, personalisierte Behandlungspläne und proaktives Eingreifen, bevor sich der Zustand verschlechtert. Patienten können über digitale Plattformen auf ihre Gesundheitsdaten zugreifen, mit Ärzten kommunizieren, Termine vereinbaren und ihre Medikamente verwalten.
Der Übergang von ereignisorientierter zu kontinuierlicher Versorgung verbessert die Behandlungsergebnisse bei chronischen Erkrankungen. Fernüberwachung ermöglicht die frühzeitige Erkennung von Problemen und reduziert so Notfallaufnahmen und Krankenhausaufenthalte.
Die Patientenbeteiligung steigt, wenn Patienten bequem auf ihre Gesundheitsdaten und Behandlungsteams zugreifen können. Engagierte Patienten erzielen in der Regel bessere Gesundheitsergebnisse und sind zufriedener.
Verbesserte betriebliche Effizienz
Laut in medizinischen Fachzeitschriften veröffentlichten Forschungsergebnissen zählen zu den wichtigsten Vorteilen eine gesteigerte Mitarbeiterproduktivität sowie eine verbesserte Effizienz und Effektivität der Abläufe in Gesundheitseinrichtungen.
Digitale Systeme automatisieren administrative Aufgaben, optimieren Arbeitsabläufe, reduzieren doppelte Dateneingabe und minimieren Fehler. Das Personal verbringt weniger Zeit mit Papierkram und mehr Zeit mit der Patientenversorgung.
Der Zugriff auf Echtzeitdaten beschleunigt Entscheidungsprozesse. Predictive Analytics hilft bei der Optimierung von Personalplanung, Lieferkettenmanagement und Ressourcenzuweisung.
Organisationen berichten von erheblichen Zeiteinsparungen in Bereichen wie Terminplanung, Versicherungsprüfung, Medikamentenabgleich und Koordination der Versorgung zwischen Abteilungen.
Kostenreduzierung und Ressourcenoptimierung
Die Forschungsergebnisse zeigen, dass die Senkung der Betriebskosten ein Hauptvorteil der digitalen Transformation ist. Die Kosteneinsparungen ergeben sich aus verschiedenen Quellen: weniger Fehler, weniger Doppeltests, verbesserte Ressourcennutzung und geringerer Verwaltungsaufwand.
Präventive Maßnahmen, ermöglicht durch Fernüberwachung und Datenanalyse, sind deutlich kostengünstiger als die Behandlung akuter Komplikationen. Frühzeitiges Eingreifen verhindert teure Notfallbehandlungen und Krankenhausaufenthalte.
Digitale Systeme reduzieren außerdem den physischen Platzbedarf für die Aufbewahrung von Datensätzen, verringern Materialverschwendung durch besseres Bestandsmanagement und optimieren den Personaleinsatz durch vorausschauende Planung.

Planen Sie Ihre KI-gestützte Transformation im Gesundheitswesen
Die digitale Transformation im Gesundheitswesen umfasst häufig fortschrittliche Datenanalysen, KI-gestützte Diagnostik, die Automatisierung administrativer Prozesse und intelligente Systeme, die die Patientenversorgung und die betriebliche Effizienz verbessern.
Zusammenarbeit mit einem erfahrenen KI-Partner wie AI Superior kann Organisationen im Gesundheitswesen dabei helfen, praktische Anwendungsfälle für KI zu identifizieren, die Implementierungskosten abzuschätzen und Lösungen zu entwickeln, die sich in bestehende klinische und IT-Systeme integrieren lassen und gleichzeitig die regulatorischen Anforderungen erfüllen.
Ihr Team unterstützt Gesundheitsorganisationen mit:
- KI-Strategie und Planung der digitalen Transformation im Gesundheitswesen
- Maßgeschneiderte KI-Lösungen für Arbeitsabläufe im medizinischen und Gesundheitswesen
- Maschinelles Lernen, Dateninfrastruktur und Modellbereitstellung
Wenn Ihre Gesundheitsorganisation eine Initiative zur digitalen Transformation plant, AI Superior kann dabei helfen, KI-Lösungen zu entwickeln und zu implementieren, die bessere Patientenergebnisse und effizientere Abläufe im Gesundheitswesen unterstützen.
Herausforderungen und Hindernisse bei der Umsetzung
Die digitale Transformation klingt in der Theorie vielversprechend, doch im Gesundheitswesen stehen Organisationen in der Praxis vor erheblichen Herausforderungen. Das Verständnis dieser Herausforderungen ist für eine erfolgreiche Implementierung unerlässlich.
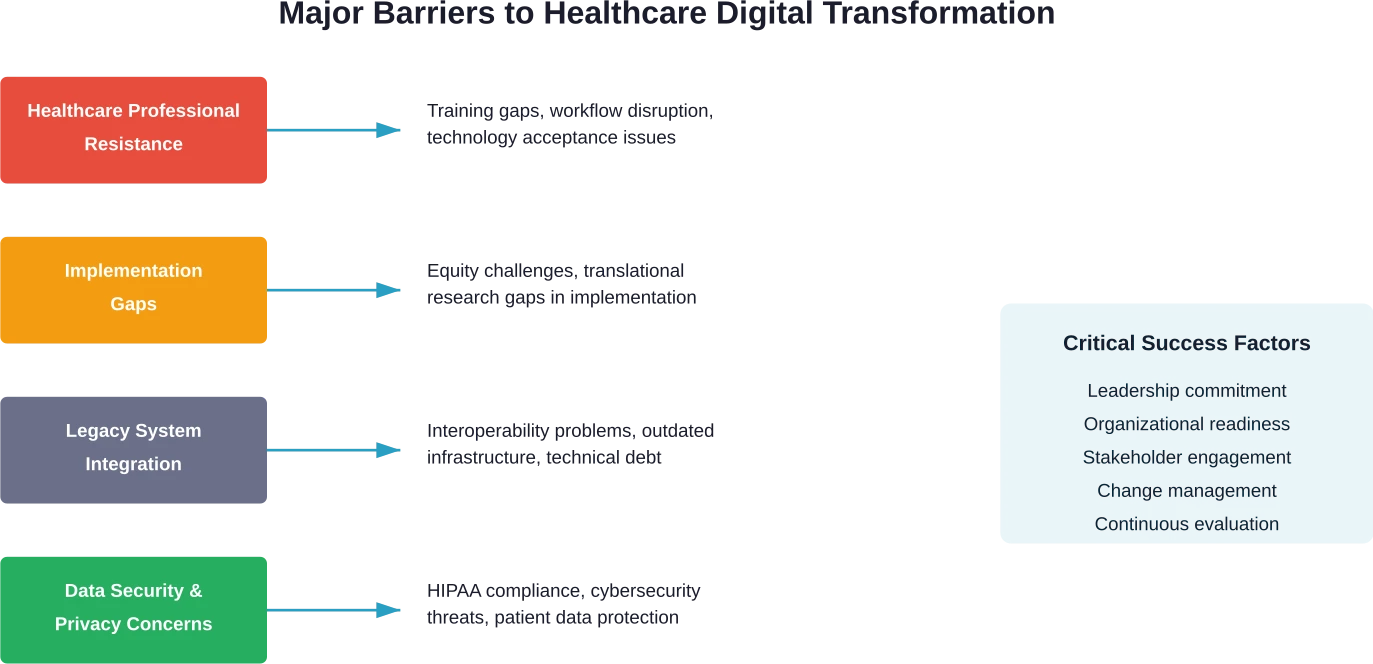
Technologieakzeptanz und Widerstand der Mitarbeiter
Forschungsergebnisse in medizinischen Fachzeitschriften unterstreichen, dass Angehörige der Gesundheitsberufe eine grundlegende Rolle bei der digitalen Transformation des Gesundheitswesens spielen. Die Akzeptanz der Technologie durch das Personal entscheidet über Erfolg oder Misserfolg.
Der Widerstand der Mitarbeiter rührt oft von berechtigten Bedenken her: der Angst, dass neue Systeme etablierte Arbeitsabläufe stören, unzureichenden Schulungen oder negativen Erfahrungen in der Vergangenheit mit schlecht implementierter Technologie.
Ärzte und Pflegekräfte befürchten möglicherweise, dass digitale Tools sie von ihren Patienten entfremden oder dass sie mehr Zeit mit der Dokumentation als mit der eigentlichen Behandlung verbringen. Diese Bedenken verdienen ernst genommen und dürfen nicht ignoriert werden.
Erfolgreiche Organisationen binden die Mitarbeiter an vorderster Front in die Technologieauswahl und die Implementierungsplanung ein. Sie bieten umfassende Schulungen und fortlaufende Unterstützung, nicht nur eine einmalige Einweisung.
Umsetzungslücken und Herausforderungen im Bereich der Chancengleichheit
Eine in Clinical and Translational Science veröffentlichte Studie, die Implementierungslücken im Bereich der digitalen Gesundheit untersucht, stellt fest, dass die Übersetzungslücke grundlegende Herausforderungen in der Herangehensweise des Fachgebiets an die Implementierungswissenschaft digitaler Gesundheitsinnovationen widerspiegelt.
Die COVID-19-Pandemie beschleunigte die Einführung bestimmter digitaler Gesundheitslösungen, insbesondere der Telemedizin. Diese rasche Verbreitung legte jedoch auch bestehende Ungleichheiten offen.
Nicht alle Patientengruppen haben gleichermaßen Zugang zu digitalen Technologien. In ländlichen Gebieten fehlt es oft an Breitbandinfrastruktur. Patienten mit geringem Einkommen besitzen möglicherweise keine Smartphones oder Computer. Ältere Patienten haben unter Umständen Schwierigkeiten mit digitalen Schnittstellen.
Die digitale Transformation birgt das Risiko, bestehende Ungleichheiten im Gesundheitswesen zu reproduzieren oder gar zu verstärken, wenn bei ihrer Umsetzung die Zugänglichkeit und die digitale Kompetenz aller Patientengruppen nicht explizit berücksichtigt werden.
Altsysteme und Integrationsprobleme
Die meisten Gesundheitsorganisationen arbeiten mit einem Flickenteppich aus veralteten Systemen, die sich über Jahrzehnte angesammelt haben. Diese Systeme können oft nicht effektiv miteinander kommunizieren.
Integrationsprobleme führen zu Datensilos, die das Potenzial umfassender digitaler Patientenakten untergraben. Klinikpersonal verschwendet Zeit mit dem Einloggen in mehrere Systeme und dem manuellen Übertragen von Informationen zwischen Plattformen.
Die vollständige Ablösung veralteter Systeme ist teuer und riskant. Unternehmen müssen Modernisierung und Aufrechterhaltung des Betriebs in Einklang bringen. Stufenweise Vorgehensweisen und Middleware-Lösungen helfen, die Brücke zwischen alten und neuen Systemen zu schlagen.
Bedenken hinsichtlich Datensicherheit und Datenschutz
Gesundheitsdaten sind ein Hauptziel für Cyberangriffe. Ransomware-Angriffe haben Krankenhaussysteme lahmgelegt, die Patientenversorgung verzögert und sensible Informationen offengelegt.
Organisationen müssen Vorschriften wie HIPAA einhalten und gleichzeitig robuste Cybersicherheitsmaßnahmen implementieren. Die Herausforderung verschärft sich mit zunehmender Vernetzung der Systeme und der Verlagerung von Daten auf Cloud-Plattformen.
Das Vertrauen der Patienten hängt von einem effektiven Datenschutz ab. Bekannte Datenschutzverletzungen schädigen den Ruf und können Patienten davon abhalten, für eine qualitativ hochwertige Versorgung notwendige Informationen preiszugeben.
Sicherheit darf nicht erst im Nachhinein bedacht werden – sie muss von Anfang an in die Strategie der digitalen Transformation integriert werden.
Strategischer Rahmen für eine erfolgreiche Umsetzung
Eine in BMC Health Services Research veröffentlichte Studie enthält Empfehlungen zur Förderung der digitalen Transformation des Gesundheitswesens in der klinischen Praxis, die auf einer internationalen Konsensfindungsmethode basieren.
Die Studie ergab, dass ein Zustimmungsgrad von mehr als 75% (einschließlich der Antworten "Stimme voll und ganz zu" und "Stimme zu") erforderlich war, um Empfehlungen für die digitale Transformation des Gesundheitswesens zu genehmigen.
Führungs- und Organisationsbereitschaft
Eine im „Journal of Healthcare Leadership“ veröffentlichte qualitative Studie untersuchte die organisatorischen Faktoren, die die Realisierung der Vorteile der digitalen Transformation im Gesundheitswesen begünstigen. Die Studie betont, dass organisatorische Verbesserungen und Veränderungen der Systemkapazitäten erforderlich sind, um diese Vorteile zu realisieren.
Führungsengagement bedeutet mehr als nur Budgetzuweisung. Führungskräfte müssen den Kulturwandel vorantreiben, ihre Vision klar kommunizieren und die Einführung neuer Technologien vorleben.
Die Analyse der organisatorischen Bereitschaft deckt Lücken in Infrastruktur, Kompetenzen, Prozessen und Unternehmenskultur auf, bevor größere Initiativen gestartet werden. Organisationen können nur das transformieren, was sie verstehen.
Laut einer Analyse von Stellenanzeigendaten von Northeastern Online gab es zwischen 2017 und 2022 ein Wachstum von 35,51 TP3T bei Karrieren im Gesundheitsmanagement. Gesundheitseinrichtungen benötigen Fachkräfte mit betriebswirtschaftlichem oder Management-Hintergrund, die gemeinsam mit Technologiespezialisten transformative Initiativen leiten.
Einbindung von Interessengruppen und Veränderungsmanagement
Eine erfolgreiche digitale Transformation erfordert das Engagement aller Beteiligten: Ärzte, Pflegekräfte, Verwaltungspersonal, IT-Teams und Patienten.
Jede Gruppe hat unterschiedliche Bedürfnisse, Anliegen und Perspektiven. Umsetzungspläne müssen diese unterschiedlichen Sichtweisen berücksichtigen, anstatt einen Einheitsansatz zu verfolgen.
Veränderungsmanagementprozesse unterstützen Menschen beim Übergang vom Ist- zum Soll-Zustand. Kommunikation, Schulung, Unterstützungssysteme und Feedbackmechanismen sind dabei wesentliche Bestandteile.
Organisationen, die die digitale Transformation als rein technisches Projekt betrachten, scheitern in der Regel. Diejenigen hingegen, die sie als organisatorischen Wandel verstehen, der neben der Technologie auch Menschen, Prozesse und Kultur umfasst, sind meist erfolgreich.
Phasenweise Umsetzung und kontinuierliche Bewertung
Der Versuch, alles gleichzeitig zu verändern, führt unweigerlich zum Scheitern. Schrittweise Vorgehensweisen ermöglichen es Organisationen, zu lernen, sich anzupassen und Dynamik aufzubauen.
Der Einstieg mit Pilotprojekten in bestimmten Abteilungen oder mit bestimmten Technologien liefert wertvolle Erkenntnisse, ohne die gesamte Organisation zu stören.
Die kontinuierliche Evaluierung misst, ob die digitale Transformation die gewünschten Ergebnisse erzielt. Verbessern sich die Patientenergebnisse? Steigt die Effizienz? Welche Probleme sind aufgetreten?
Organisationen, die Rahmenwerke wie das Baldrige Excellence Framework nutzen, haben digitale Transformationen im Gesundheitswesen durch systematische Bewertung und Verbesserung erfolgreich begleitet; das Programm besteht seit mehr als 20 Jahren.
Anwendungen und Anwendungsfälle aus der Praxis
Die digitale Transformation manifestiert sich in den verschiedenen Bereichen des Gesundheitswesens unterschiedlich. Die Betrachtung konkreter Anwendungsbeispiele hilft zu verdeutlichen, wie Transformation in der Praxis aussieht.
| Anwendungsgebiet | Verwendete digitale Technologien | Hauptvorteile | Überlegungen zur Umsetzung |
|---|---|---|---|
| Management chronischer Erkrankungen | Fernüberwachung, Wearables, Telemedizin, KI-Analysen | Weniger Krankenhausaufenthalte, bessere Behandlungsergebnisse, mehr Patientenautonomie | Patienteneinbindung, Datenintegration, Arbeitsabläufe für Kliniker |
| Betrieb der Notaufnahme | Vorhersageanalysen, Echtzeit-Dashboards, automatisierte Priorisierung | Kürzere Wartezeiten, optimierter Personaleinsatz, bessere Ressourcenzuweisung | Systemintegration, Mitarbeiterschulung, Prozessneugestaltung |
| Chirurgische Leistungen | Roboterchirurgie, KI-Bildgebung, digitale OP-Integration | Präzision, weniger Komplikationen, schnellere Genesung | Hohe Kosten, spezialisierte Schulungen, technischer Support |
| Bevölkerungsgesundheit | Big-Data-Analysen, Risikostratifizierung, Automatisierung der Kontaktaufnahme | Präventive Maßnahmen, gezielte Interventionen, Kostenreduzierung | Datenqualität, Interoperabilität, Datenschutz |
| Klinische Forschung | Elektronische Datenerfassung, KI-Analyse, virtuelle Gerichtsverhandlungen | Schnellere Anmeldung, praxisnahe Erkenntnisse, geringere Kosten | Einhaltung gesetzlicher Bestimmungen, Datenstandards, Einbindung der Teilnehmer |
Management chronischer Erkrankungen und Fernbetreuung
Chronische Erkrankungen wie Diabetes, Herzkrankheiten und Bluthochdruck verursachen den Großteil der Gesundheitskosten. Digitale Tools ermöglichen eine kontinuierliche Überwachung und Behandlung zwischen den Arztbesuchen.
Patienten nutzen vernetzte Geräte, um Blutzuckerwerte, Blutdruck, Gewicht und Aktivität zu erfassen. Die Daten werden automatisch an die Behandlungsteams übermittelt, die bei auffälligen Trends eingreifen können.
Dieser Ansatz beugt Komplikationen vor, die zu Notfallaufnahmen und Krankenhausaufenthalten führen. Patienten berichten, dass sie sich besser unterstützt und stärker in ihre Behandlung einbezogen fühlen.
Prädiktive Analysen für das Ressourcenmanagement
Krankenhäuser nutzen prädiktive Analysen, um Patientenzahlen vorherzusagen, Patienten mit Komplikationsrisiko zu identifizieren und die Ressourcenzuteilung zu optimieren.
KI-Modelle prognostizieren, bei welchen Patienten sich der Zustand voraussichtlich verschlechtern wird, welche Notaufnahmen sich verschärfen könnten und wo Kapazitätsengpässe auftreten werden.
Diese Erkenntnisse ermöglichen vorausschauende Personalanpassungen, frühere Interventionen und eine bessere Nutzung teurer Ressourcen wie Intensivbetten und Operationssäle.
Telemedizin und virtuelle Gesundheitsversorgung
Virtuelle Besuche haben sich von einfachen Videoanrufen zu umfassenden Pflegeplattformen entwickelt, die Terminplanung, Dokumentation, Verschreibungen und Nachsorge integrieren.
Fachärztliche Beratungen erreichen auch ländliche Gebiete, in denen es an lokalen Spezialisten mangelt. Psychologische Beratungsangebote erweitern den Zugang für Patienten, die aufgrund von Hindernissen keinen persönlichen Termin wahrnehmen können.
Hybridmodelle kombinieren virtuelle und persönliche Betreuung je nach Bedarf und Präferenz der Patienten. Diese Flexibilität verbessert den Zugang bei gleichbleibender Qualität.
Zukunftstrends und neue Technologien
Die digitale Transformation im Gesundheitswesen schreitet rasant voran. Mehrere neue Trends werden die nächste Phase des Wandels prägen.
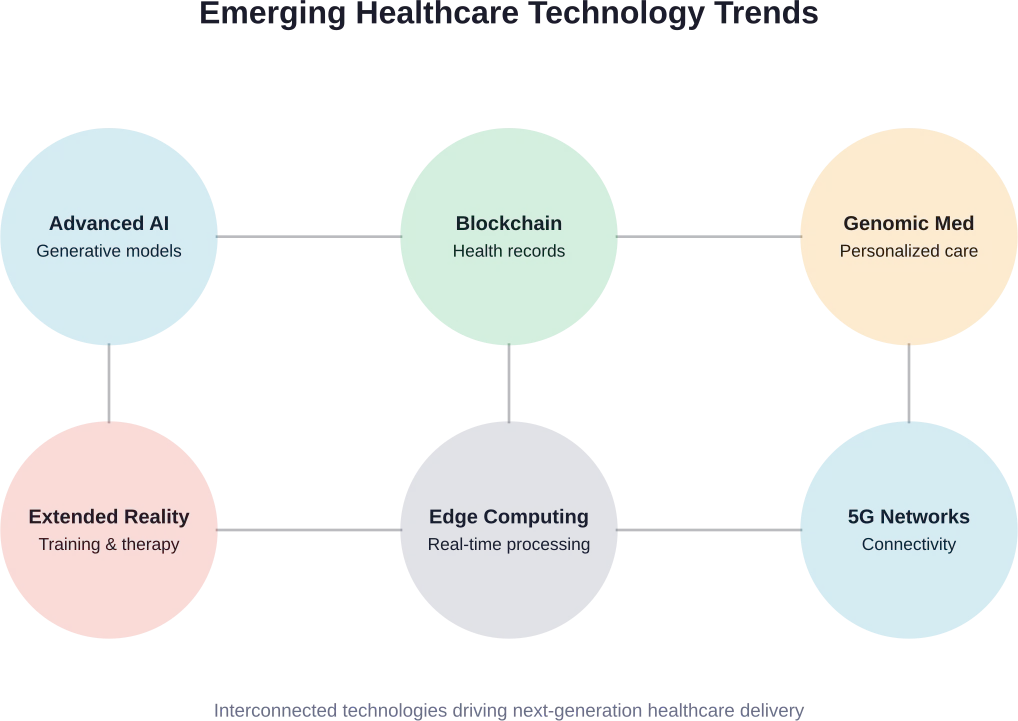
Fortgeschrittene KI- und maschinelle Lernanwendungen
Die Fähigkeiten der KI entwickeln sich weiterhin rasant. Generative KI-Modelle können mittlerweile bei der klinischen Dokumentation, Patientenaufklärungsmaterialien und der Behandlungsplanung helfen.
Maschinelle Lernalgorithmen werden immer ausgefeilter bei der Analyse medizinischer Bildgebung, der Vorhersage des Krankheitsverlaufs und der Ermittlung optimaler Behandlungsprotokolle für einzelne Patienten.
Die Integration von KI mit Genomdaten ermöglicht eine wahrhaft personalisierte Medizin, die auf individuellen genetischen Profilen, Lebensstilfaktoren und Umwelteinflüssen basiert.
Blockchain für Gesundheitsdaten und Datensicherheit
Die Blockchain-Technologie bietet potenzielle Lösungen für den Austausch von Gesundheitsinformationen, die Datensicherheit und die Kontrolle der Patienten über ihre medizinischen Unterlagen.
Dezentrale Systeme könnten es Patienten ermöglichen, verschiedenen Anbietern vorübergehend Zugriff auf ihre Gesundheitsdaten zu gewähren und gleichzeitig eine vollständige Protokollierung zu gewährleisten.
Bei der Umsetzung bestehen weiterhin Herausforderungen in Bezug auf Skalierbarkeit, Interoperabilitätsstandards und regulatorische Rahmenbedingungen, aber Pilotprojekte lassen vielversprechende Ergebnisse erkennen.
Erweiterte Realität in der medizinischen Ausbildung und Behandlung
Anwendungen von Virtual Reality und Augmented Reality finden zunehmend Verbreitung in der medizinischen Ausbildung, der Operationsplanung, der Schmerztherapie und der Behandlung psychischer Erkrankungen.
Chirurgen können komplexe Eingriffe in VR-Umgebungen üben. Patienten können VR zur Ablenkung während schmerzhafter Eingriffe oder im Rahmen von Rehabilitationsprogrammen nutzen.
AR kann digitale Informationen in die physische Umgebung einblenden und so Chirurgen bei Operationen unterstützen oder Krankenschwestern helfen, Venen für die intravenöse Zufuhr zu finden.
Aufbau einer digital ausgerichteten Gesundheitskultur
Technologie allein bewirkt keinen Wandel. Die Unternehmenskultur entscheidet darüber, ob digitale Werkzeuge ihr Potenzial voll ausschöpfen können.
Entwicklung digitaler Kompetenzen
Fachkräfte im Gesundheitswesen benötigen neue Kompetenzen, um in digitalen Umgebungen effektiv arbeiten zu können. Digitale Kompetenzen, Dateninterpretation und die Fähigkeit zur Fehlerbehebung in der Technologie werden zu unverzichtbaren Fähigkeiten.
Organisationen müssen in Schulungsprogramme investieren, die über die grundlegende Systembedienung hinausgehen, um strategisches Denken darüber zu entwickeln, wie digitale Werkzeuge die Gesundheitsversorgung verbessern können.
Laut einer Studie über die organisatorischen Faktoren, die die digitale Transformation im Gesundheitswesen vorantreiben, sind Veränderungen der Systemfähigkeiten und der Managementkompetenzen erforderlich, um die Vorteile dieser Transformation zu realisieren.
Patienteneinbindung und digitale Gesundheitskompetenz
Die digitale Transformation erfordert engagierte Patienten, die aktiv an ihrer Behandlung mitwirken und digitale Werkzeuge nutzen.
Nicht alle Patienten verfügen über die gleichen digitalen Gesundheitskompetenzen. Schulungsprogramme, intuitive Benutzeroberflächen und Unterstützungsangebote helfen Patienten, sich mit Patientenportalen, Telemedizinplattformen und Geräten zur Fernüberwachung vertraut zu machen.
Organisationen sollten bei der Entwicklung digitaler Dienste die unterschiedlichen Bedürfnisse der Patientengruppen berücksichtigen und die Zugänglichkeit für Menschen mit Behinderungen, eingeschränkten Englischkenntnissen oder geringer digitaler Kompetenz gewährleisten.
Förderung von Innovation und Experimentierfreude
Traditionell legen Gesundheitsorganisationen Wert auf Standardisierung und Risikominimierung. Die digitale Transformation erfordert jedoch ein Gleichgewicht zwischen diesen wichtigen Werten und Raum für Innovation.
Die Einrichtung von Innovationslaboren, Pilotprogrammen und Partnerschaften mit Technologieunternehmen ermöglicht Experimente, ohne den laufenden Geschäftsbetrieb zu stören.
Das Lernen aus Erfolgen und Fehlern beschleunigt den Fortschritt. Organisationen, die Fehler bestrafen, hemmen die für Innovationen notwendigen Experimente.
Erfolgsmessung und ROI
Organisationen benötigen klare Kennzahlen, um beurteilen zu können, ob die digitale Transformation die erwarteten Vorteile bringt.
| Messkategorie | Wichtige Kennzahlen | Datenquellen |
|---|---|---|
| Klinische Ergebnisse | Wiederaufnahmeraten, Komplikationsraten, Sterblichkeitsraten, Indikatoren für Patientensicherheit | EHR-Systeme, Qualitätsregister, Patientenakten |
| Patientenerfahrung | Zufriedenheitswerte, Net Promoter Score, Zugriffsmetriken, Engagement-Level | Patientenbefragungen, Portalanalysen, Termindaten |
| Betriebseffizienz | Aufenthaltsdauer, Durchlaufzeiten, Mitarbeiterproduktivität, Ressourcennutzung | Betriebssysteme, Planungsplattformen, Zeitstudien |
| Finanzielle Leistung | Kosten pro Fall, Kennzahlen des Umsatzzyklus, Materialkosten, Personalkosten | Finanzsysteme, Abrechnungsplattformen, Budgetberichte |
| Mitarbeiterzufriedenheit | Mitarbeiterzufriedenheit, Fluktuationsraten, Systemnutzbarkeitsbewertungen | Mitarbeiterbefragungen, HR-Systeme, Usability-Tests |
Kennzahlen für klinische Qualität und Patientensicherheit
Der entscheidende Maßstab für die Transformation des Gesundheitswesens ist die Verbesserung der Patientenergebnisse. Die Erfassung klinischer Qualitätskennzahlen vor und nach der Implementierung digitaler Lösungen zeigt deren Auswirkungen.
Relevante Kennzahlen sind unter anderem Komplikationsraten, Raten von im Krankenhaus erworbenen Infektionen, Medikationsfehler, Stürze und krankheitsspezifische Ergebnisse.
Digitale Werkzeuge sollten Fehler reduzieren und die Einhaltung evidenzbasierter Protokolle verbessern. Verbessern sich die Qualitätskennzahlen nicht, muss die Implementierung neu bewertet werden.
Finanzielle und operative Kennzahlen
Organisationen messen den Return on Investment anhand von Effizienzsteigerungen im Betrieb und Kostensenkungen.
Verkürzte Verweildauer, weniger Doppeluntersuchungen, optimierter Personaleinsatz und geringere Materialverschwendung tragen allesamt zu finanziellen Vorteilen bei.
Die digitale Transformation erfordert erhebliche Vorabinvestitionen. ROI-Berechnungen sollten sowohl direkte Kosteneinsparungen als auch den Nutzen aus verbesserten Behandlungsergebnissen und höherer Patientenzufriedenheit berücksichtigen.
Technologieeinführungs- und Nutzungsraten
Selbst die beste Technologie ist nutzlos, wenn sie nicht genutzt wird. Die Erfassung der Nutzungsraten bei Mitarbeitern und Patienten deckt Schulungsbedarf und Usability-Probleme auf.
Nutzungsmetriken für Patientenportale, Telemedizinplattformen und klinische Entscheidungshilfesysteme zeigen, ob digitale Dienste die beabsichtigten Nutzer erreichen.
Niedrige Akzeptanzraten deuten auf Probleme hin, die angegangen werden müssen – sei es im Bereich Design, Schulung, Kommunikation oder im Wertversprechen selbst.
Regulatorische und Compliance-Überlegungen
Das Gesundheitswesen operiert in einem stark regulierten Umfeld. Die digitale Transformation muss daher von Anfang an die Compliance-Anforderungen berücksichtigen.
HIPAA- und Datenschutzbestimmungen
Jedes System, das geschützte Gesundheitsdaten speichert, übermittelt oder verarbeitet, muss die Sicherheits- und Datenschutzbestimmungen des HIPAA einhalten.
Organisationen müssen technische Schutzmaßnahmen, administrative Richtlinien und physische Sicherheitsvorkehrungen implementieren. Für Anbieter, die Gesundheitsdaten verarbeiten, sind Vereinbarungen mit Geschäftspartnern erforderlich.
Vor der Implementierung neuer digitaler Systeme sollten Datenschutz-Folgenabschätzungen durchgeführt werden, um Risiken zu identifizieren und zu minimieren.
Interoperabilitäts- und Datenaustauschstandards
Die Vorschriften fordern zunehmend von Gesundheitsorganisationen, die Datenportabilität und den Patientenzugang zu Gesundheitsinformationen zu unterstützen.
Standards wie HL7 FHIR ermöglichen den Datenaustausch zwischen verschiedenen Systemen. Organisationen müssen APIs implementieren, die es Patienten ermöglichen, über Drittanbieteranwendungen auf ihre Daten zuzugreifen.
Die Erreichung echter Interoperabilität bleibt trotz regulatorischer Vorgaben eine Herausforderung. Technische Standards, Geschäftsmodelle und Wettbewerbsbedenken führen zu Reibungsverlusten.
Klinische Validierung und FDA-Aufsicht
Digitale Gesundheitstools, die Krankheiten diagnostizieren, behandeln oder verhindern, können als Medizinprodukte gelten und der FDA-Regulierung unterliegen.
Organisationen müssen wissen, welche digitalen Tools eine behördliche Genehmigung benötigen und sicherstellen, dass die Anbieter die erforderlichen Genehmigungen eingeholt haben.
Die klinische Validierung belegt, dass digitale Tools wie vorgesehen funktionieren und die Behandlungsergebnisse verbessern. Die Nachweisanforderungen variieren je nach Risikostufe und Verwendungszweck.
Häufig gestellte Fragen
Was versteht man unter digitaler Transformation im Gesundheitswesen?
Die digitale Transformation im Gesundheitswesen bezeichnet die umfassende Integration digitaler Technologien in alle Aspekte der Gesundheitsversorgung, des Betriebs und der Patienteneinbindung. Sie geht weit über die reine Digitalisierung von Patientenakten hinaus und beinhaltet ein grundlegendes Umdenken in der Arbeitsweise von Organisationen, der Patientenversorgung und der Interaktion mit Patienten. Zu den Schlüsseltechnologien zählen elektronische Patientenakten, künstliche Intelligenz, Telemedizin, IoT-Geräte, Cloud Computing und Datenanalyseplattformen, die gemeinsam die Behandlungsergebnisse und die Effizienz verbessern.
Wie hoch sind die Kosten der digitalen Transformation für Organisationen im Gesundheitswesen?
Die Kosten variieren stark je nach Organisationsgröße, bestehender Infrastruktur, Umfang der Transformation und gewählten Technologien. Große Krankenhaussysteme investieren unter Umständen mehrere zehn Millionen in umfassende EHR-Implementierungen, während kleinere Praxen mit einfachen Telemedizinplattformen für Tausende von Euro beginnen. Organisationen sollten sich auf schrittweise Ansätze konzentrieren, die einen ROI nachweisen, bevor sie ihre Investitionen ausweiten. Erkundigen Sie sich bei Anbietern nach den aktuellen Preisen, da sich die Kosten je nach Organisationsgröße und Anforderungen häufig ändern.
Was sind die größten Hindernisse für die digitale Transformation im Gesundheitswesen?
Zu den größten Hürden zählen Widerstand und Akzeptanzprobleme beim Personal hinsichtlich der Technologie, Implementierungslücken, die zu Ungleichheiten führen, Probleme bei der Integration bestehender Systeme, Bedenken hinsichtlich Datensicherheit und Datenschutz, unzureichende Schulung und digitale Kompetenz, mangelndes Engagement der Führungsebene sowie die Herausforderung, Innovation und regulatorische Vorgaben in Einklang zu bringen. Studien belegen, dass die Einbindung von medizinischem Fachpersonal der entscheidende Faktor ist – Technologie versagt ohne Akzeptanz durch die Nutzer.
Wie lange dauert die digitale Transformation im Gesundheitswesen?
Die digitale Transformation ist ein fortlaufender Prozess und kein abgeschlossenes Ziel mit festem Zeitplan. Die Implementierung größerer EHR-Systeme dauert in der Regel 18 bis 36 Monate von der Auswahl bis zur vollständigen Implementierung. Eine umfassende Organisationstransformation mit Kulturwandel, Prozessneugestaltung und der Implementierung mehrerer Technologien kann jedoch 5 bis 10 Jahre in Anspruch nehmen. Unternehmen erzielen die besten Ergebnisse mit schrittweisen Ansätzen, die inkrementellen Mehrwert schaffen und gleichzeitig die langfristige Vision vorantreiben.
Wie verbessert die digitale Transformation die Patientenergebnisse?
Die digitale Transformation verbessert die Behandlungsergebnisse durch verschiedene Mechanismen: KI-gestützte Diagnostik erkennt Krankheiten früher und genauer, Fernüberwachung ermöglicht proaktives Eingreifen vor einer Verschlechterung des Zustands, klinische Entscheidungshilfen reduzieren Fehler und verbessern die Einhaltung evidenzbasierter Leitlinien, Plattformen zur Versorgungskoordination verbessern die Kommunikation zwischen den Leistungserbringern, und Datenanalysen identifizieren Hochrisikopatienten für gezielte Interventionen. Studien zeigen, dass diese Technologien bei effektiver Implementierung gemeinsam Komplikationen, Krankenhausaufenthalte und die Sterblichkeit reduzieren.
Welche Rolle spielt KI bei der digitalen Transformation des Gesundheitswesens?
Künstliche Intelligenz (KI) spielt eine entscheidende Rolle bei der Transformation des Gesundheitswesens. Laut aktuellen Daten einer TierPoint-Analyse nutzen 651.030 US-amerikanische Krankenhäuser KI-gestützte Prognosetools, die in ihre elektronischen Patientenaktensysteme (EHR) integriert sind. Zu den Anwendungsbereichen gehören die Analyse medizinischer Bildgebung zur Diagnosestellung, die Vorhersage von Verschlechterungen des Patientenzustands oder des Risikos einer Wiedereinweisung, die Optimierung von Behandlungsplänen anhand von Patientenmerkmalen, die Automatisierung administrativer Aufgaben und die Erkennung von Mustern in großen Datensätzen, die als Grundlage für Strategien zur Bevölkerungsgesundheit dienen. KI ermöglicht eine personalisiertere, präventive Versorgung anstelle reaktiver Behandlungen.
Wie können kleine Gesundheitseinrichtungen die digitale Transformation umsetzen?
Kleine Praxen sollten mit wirkungsvollen, überschaubaren Initiativen beginnen, anstatt gleichzeitig eine umfassende Transformation anzustreben. Zu den Prioritäten könnten die Einführung einer cloudbasierten elektronischen Patientenakte (EHR) gehören, falls noch Papierakten verwendet werden, die Einrichtung eines Patientenportals für Terminvereinbarung und Kommunikation, die Integration von Telemedizin für geeignete Sprechstunden sowie der Einsatz von Praxismanagementsoftware zur Automatisierung administrativer Arbeitsabläufe. Viele Anbieter bieten kostengünstige, skalierbare Lösungen speziell für kleine Praxen an. Konzentrieren Sie sich auf Technologien, die die größten Herausforderungen der Praxis direkt angehen und einen klaren Mehrwert bieten, bevor Sie expandieren.
Die Zukunft der digitalen Gesundheitsversorgung
Die digitale Transformation birgt sowohl enorme Chancen als auch erhebliche Herausforderungen für Organisationen im Gesundheitswesen. Die Beweislage ist eindeutig: Richtig implementierte digitale Technologien verbessern die Behandlungsergebnisse, steigern die betriebliche Effizienz und senken die Kosten.
Technologie allein bewirkt jedoch keinen Wandel. Erfolg erfordert das Engagement der Führungsebene, die Bereitschaft der Organisation, die Einbindung der Interessengruppen, einen Kulturwandel und eine kontinuierliche Evaluierung.
Das Tempo des technologischen Fortschritts wird sich weiter beschleunigen. Gesundheitsorganisationen, die digitale Kompetenzen entwickeln, Innovationskulturen fördern und Transformationskompetenz aufbauen, werden am besten gerüstet sein, um in einer zunehmend digitalisierten Welt eine qualitativ hochwertige, zugängliche und bezahlbare Versorgung zu gewährleisten.
Die Frage ist nicht, ob man die digitale Transformation anstreben soll, sondern wie man sie effektiv gestalten kann, ohne dabei das oberste Ziel aus den Augen zu verlieren: bessere Gesundheitsergebnisse für die Patienten und Gemeinschaften, die von den Gesundheitsorganisationen betreut werden.
Organisationen, die ihre digitale Transformation beginnen, sollten mit einer klaren Bestandsaufnahme des Ist-Zustands, konkreten Zielen, die an Patienten- und Betriebsergebnisse gekoppelt sind, der Einbindung von Interessengruppen auf allen Ebenen, gestaffelten Implementierungsplänen, die Dynamik erzeugen, und Messsystemen, die den Fortschritt verfolgen und Anpassungen ermöglichen, starten.
Der Transformationsprozess ist komplex, aber das Ziel – ein effektiveres, effizienteres und gerechteres Gesundheitssystem – macht die Anstrengung lohnenswert.
