Kurzzusammenfassung: Künstliche Intelligenz wird Ärzte nicht ersetzen, sondern ihre Arbeitsweise grundlegend verändern. Während KI bei Datenanalyse, Mustererkennung und administrativen Aufgaben hervorragende Leistungen erbringt, erfordern die Komplexität medizinischer Entscheidungsfindung, die Beziehung zu den Patienten und ethische Beurteilungen weiterhin menschliche Ärzte. Die Zukunft der Medizin sieht KI als leistungsstarkes Werkzeug, das die Fähigkeiten von Ärzten erweitert, anstatt sie zu ersetzen.
Die Frage, ob künstliche Intelligenz Ärzte ersetzen wird, hat sich von Science-Fiction zu einem ernsthaften medizinischen Diskurs entwickelt. Und ehrlich gesagt? Die Besorgnis ist verständlich.
KI-Systeme werten heute Mammografien aus, prognostizieren eine Verschlechterung des Patientenzustands und erstellen klinische Dokumentationen. Laut einer Studie waren mehr als die Hälfte der zwischen 2015 und 2020 zugelassenen KI/ML-basierten Medizinprodukte (129 Geräte (58%) in den USA und 126 Geräte (53%) in Europa) für die radiologische Anwendung zugelassen oder CE-gekennzeichnet. Das ist beachtlich.
Aber das Entscheidende ist: Die Daten erzählen eine differenziertere Geschichte, als die Schlagzeilen vermuten lassen.
Was die medizinische Forschung tatsächlich über die Ersetzung von Ärzten durch KI aussagt
Die Weltgesundheitsorganisation betont, dass Fortschritte im Bereich der KI auf “sichere, ethische und gerechte” Weise zur globalen Gesundheit beitragen sollten. Beachten Sie, dass sie nicht sagen, KI solle Gesundheitsfachkräfte ersetzen.
Laut einer Studie des Yonsei Medical Journal ergab eine Metaanalyse empirischer Untersuchungen, dass KI die Arbeitsbelastung von Ärzten und die Diagnosezeit deutlich reduziert, indem sie wiederkehrende Interpretations- und Dokumentationsprozesse automatisiert. Die Kernaussage: “So können sich Ärzte voll und ganz auf ihre Patienten konzentrieren.”
Das ist eine Ergänzung, kein Ersatz.
Eine Metaanalyse, die den Einfluss von medizinischer KI auf die Produktivität von Ärzten untersuchte, ergab, dass automatisierte, generative KI-basierte elektronische Patientenaktensysteme den Dokumentationsaufwand um etwa 401 Tsd. reduzieren. Ärzte verbringen weniger Zeit mit Papierkram und mehr Zeit mit dem, was wirklich zählt: der Patientenversorgung.
Das Problem der Algorithmenabneigung
Und hier wird es interessant. Eine in PubMed veröffentlichte Studie darüber, ob KI menschliche Ärzte ersetzen wird, ergab etwas Überraschendes: Menschen vertrauen menschlicher Expertise mehr als präziser KI, insbesondere bei Entscheidungen, die traditionell von Menschen getroffen werden.
Selbst wenn KI eine höhere Genauigkeit aufweist, bevorzugen Patienten für medizinische Diagnosen menschliche Ärzte. Dies untermauert die sogenannte “Algorithmen-Aversionstheorie”.”
Mal ehrlich: Vertrauen ist in der Medizin nicht nur ein nettes Extra. Es ist grundlegend.
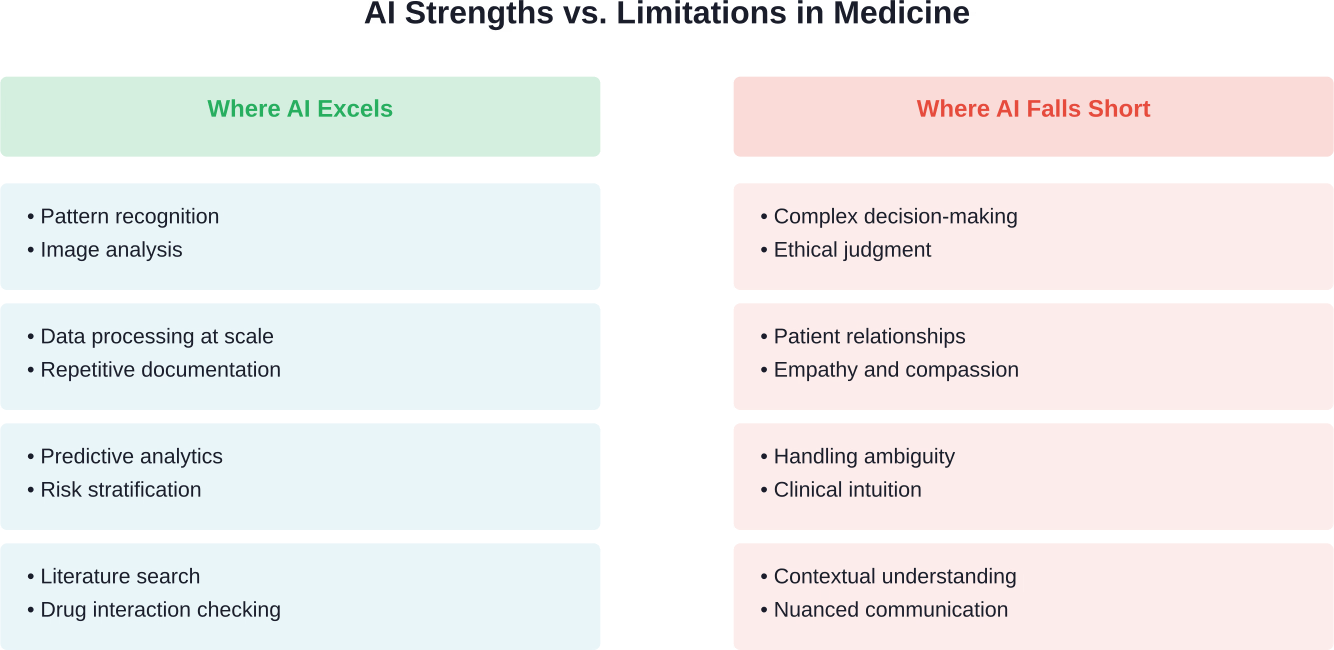
Wo KI im Gesundheitswesen heute herausragende Leistungen erbringt
Um es klarzustellen: Was leistet KI im medizinischen Bereich tatsächlich gut? Die Technologie hat bei spezifischen, klar definierten Aufgaben bemerkenswerte Fortschritte erzielt.
Diagnostische Bildgebung und Mustererkennung
Künstliche Intelligenz dominiert die automatisierte Klassifizierung medizinischer Bilder. Eine Überprüfung von KI/ML-basierten Medizinprodukten, die zwischen 2015 und 2020 zugelassen wurden, ergab, dass sich mehr als die Hälfte auf Anwendungen in der diagnostischen Bildgebung konzentrierte.
In der Radiologie, Pathologie und Dermatologie hat die KI besonders stark Einzug gehalten. Diese Fachgebiete erfordern Mustererkennung in großem Umfang – genau das, wo maschinelles Lernen seine Stärken ausspielt.
Aber Bilder zu lesen ist nicht dasselbe wie Medizin auszuüben.
Verwaltungs- und Dokumentationsaufgaben
Laut einer Studie der Koreanischen Ärztevereinigung eignen sich KI-Systeme hervorragend zur Reduzierung des Verwaltungsaufwands. Automatisierte Dokumentation, Terminplanung und Dateneingabe entlasten Ärzte von Aufgaben, die keine medizinische Expertise erfordern.
Laut einer in PubMed veröffentlichten Studie liegt die Burnout-Rate bei Gesundheitsdienstleistern in einigen klinischen Fachbereichen zwischen 251 und 751 TP3T. Die Reduzierung des administrativen Aufwands trägt einer akuten Krise Rechnung.
Präzisionsmedizin und Arzneimittelentwicklung
Künstliche Intelligenz trägt zur Präzisionsmedizin bei, indem sie genetische Daten analysiert, Behandlungsmuster identifiziert und die Arzneimittelentwicklung optimiert. Diese Anwendungen unterstützen die Entscheidungsfindung von Ärzten, anstatt sie zu ersetzen.
Studien belegen, dass KI bei der Diagnose, der Behandlungsplanung und der Verbesserung der Patientenergebnisse hilft. Der Schwerpunkt liegt auf der Unterstützung.

Gehen Sie nicht davon aus, dass KI Ärzte ersetzt – sehen Sie, wo sie ihren Platz hat.
In der Medizin hält KI zunehmend Einzug, indem sie bei der Verarbeitung großer Datenmengen hilft, Muster aufdeckt und Routineabläufe beschleunigt. Sie übernimmt zwar nicht die klinische Verantwortung, kann aber den Behandlungsprozess entlasten. AI Superior arbeitet mit Organisationen im Gesundheitswesen zusammen, um Ideen in funktionierende Lösungen umzusetzen.
Sie beginnen damit, reale Prozesse zu analysieren, die sinnvollen Einsatzmöglichkeiten von KI zu identifizieren und anschließend maßgeschneiderte Systeme zu entwickeln, die sich in die bestehende Infrastruktur integrieren, anstatt sie zu ersetzen. Ihr Fokus liegt darauf, KI im Alltag nutzbar zu machen, nicht nur Konzepte zu testen. Bei der Betrachtung von KI im klinischen Bereich ist es sinnvoller, sie anhand realer Arbeitsabläufe zu evaluieren als anhand allgemeiner Behauptungen.
Kontakt AI Superior um zu erkunden, was verbessert werden kann, ohne die Art und Weise der Leistungserbringung zu beeinträchtigen.
Warum KI Ärzte nicht ersetzen wird: Die grundlegenden Hindernisse
Die im Journal of Medical Ethics and History of Medicine veröffentlichte philosophische Analyse argumentiert, dass die Idee, KI könnte Ärzte vollständig ersetzen, ein “Pseudoproblem” sei. Hier ist der Grund dafür.
Das Verkörperungsproblem
Medizin ist mehr als nur Mustererkennung. Die körperliche Untersuchung erfordert taktiles Feedback, die Beobachtung subtiler Patientenbewegungen und die Integration sensorischer Informationen, die KI-Systemen fehlen.
Ein Urologe am Keck Medicine der USC erklärte: “Ich kenne die Krankengeschichte des Patienten, die vorherigen Operationen, die er hatte, und die Hindernisse, auf die ich stoßen könnte. Künstliche Intelligenz kann das noch nicht wirklich leisten.”
Das Wort “noch” ist wichtig, aber ebenso wichtig ist die Anerkennung der aktuellen Grenzen.
Die Komplexität klinischer Entscheidungsfindung
Medizinische Entscheidungen erfordern das Abwägen unvollständiger Informationen, den Umgang mit Unsicherheit und die Berücksichtigung der Patientenpräferenzen. Es handelt sich dabei nicht um Rechenprobleme mit optimalen Lösungen.
Laut einer in der Fachzeitschrift „Healthcare“ veröffentlichten Studie der Universität Messina gibt es trotz des zunehmenden Einsatzes von KI in der Medizin keine allgemein anerkannte Definition. Diese Uneinigkeit spiegelt die Komplexität der medizinischen Praxis selbst wider.
Klinische Intuition entwickelt sich aus Tausenden von Patientenkontakten. Künstliche Intelligenz kann zwar mehr Daten verarbeiten, aber Mustererkennung ist nicht dasselbe wie klinisches Denken.
Der Vertrauens- und Beziehungsfaktor
Die Arzt-Patienten-Beziehung umfasst Empathie, Kommunikation und Vertrauensbildung, die weit über den reinen Informationsaustausch hinausgehen. In der Fachzeitschrift „Healthcare“ veröffentlichte Forschungsergebnisse betonen, wie KI diese Beziehung prägt, anstatt sie zu ersetzen.
Selbst bei stark stigmatisierten Krankheiten bevorzugen Patienten menschliche Ärzte für Diagnose und Behandlungsentscheidungen. Der menschliche Faktor ist kein überholtes Merkmal, das durch Optimierung beseitigt werden sollte.
| Klinische Kompetenz | KI-Leistung | Leistung des menschlichen Arztes | Aktuell beste Vorgehensweise |
|---|---|---|---|
| Genauigkeit der Bildklassifizierung | Hoch (90-95%+ in bestimmten Domänen) | Variabel (85-95% je nach Fachgebiet) | KI-gestützte menschliche Überprüfung |
| Dokumentationsgeschwindigkeit | Hervorragend (Echtzeitgenerierung) | Langsam (erheblicher Zeitaufwand) | KI-Automatisierung unter ärztlicher Aufsicht |
| Komplexe Differenzialdiagnose | Eingeschränkt (kämpft mit seltenen Erkrankungen) | Stark (insbesondere mit Erfahrung) | Arztgeführt mit KI-Unterstützung |
| Patientenkommunikation | Mangelhaft (es fehlt an Empathie und Differenzierungsfähigkeit) | Unverzichtbar (klinische Kernkompetenz) | Primärer Arzt |
| Ethische Entscheidungsfindung | Nicht zutreffend (erfordert Werte) | Erforderlich (zentraler Bestandteil der Praxis) | ausschließlich menschlicher Arzt |
| Literaturische Rezension | Ausgezeichnet (schnelle, umfassende Suche) | Zeitaufwändig, aber gründlich | KI-gestützte Forschung |
Regulatorische und haftungsrechtliche Herausforderungen
Wer trägt die Verantwortung, wenn KI einen Fehler macht? Die Weltgesundheitsorganisation hat Leitlinien zur KI-Regulierung veröffentlicht, in denen sie die Wichtigkeit betont, Sicherheit und Wirksamkeit vor einer breiten Anwendung nachzuweisen.
Die ärztliche Tätigkeit beinhaltet rechtliche Verantwortung. Die geltenden Rahmenbedingungen weisen die Verantwortung menschlichen Ärzten und nicht Algorithmen zu.
Solange sich die Haftungsrahmen nicht weiterentwickeln – und das ist ein gewaltiges Unterfangen –, wird KI als Werkzeug für Ärzte fungieren, nicht als unabhängiger Leistungserbringer.
Wie KI die medizinische Praxis tatsächlich verändert
Die eigentliche Geschichte ist nicht der Ersatz. Es ist die Transformation.
Das komplementäre Modell
In PubMed veröffentlichte Forschungsergebnisse betonen, dass KI Ärzte und andere Gesundheitsdienstleister ergänzen, nicht ersetzen soll. Der Einsatz von KI in der klinischen Praxis trägt zu einer verbesserten Diagnosegenauigkeit und optimierten Behandlungsplanung bei.
Keck Medicine der USC formuliert es klar: “Wir suchen nicht unbedingt das perfekte KI-Modell, das zu 100% genau ist, sondern eher eine KI-Technologie, die Ärzten helfen kann, bessere Entscheidungen zu treffen.”
Das ist der pragmatische Ansatz, der sich in den Gesundheitssystemen herausbildet.
Neudefinition der ärztlichen Produktivität
Eine Studie der Koreanischen Ärztevereinigung ergab, dass KI die Produktivität von Ärzten durch die Übernahme sich wiederholender Aufgaben revolutioniert. Ärzte können so mehr Zeit für die Patienteninteraktion aufwenden, anstatt Daten einzugeben.
Dies verändert die Bedeutung des Arztberufs im Alltag, beseitigt ihn aber nicht.
Bewältigung der Herausforderungen im Gesundheitswesen
Das Gesundheitswesen steht weltweit vor einem Mangel an qualifizierten Fachkräften. Die Weltgesundheitsorganisation (WHO) weist darauf hin, dass KI das Potenzial besitzt, diese Herausforderungen zu bewältigen, indem sie die Reichweite der verfügbaren Anbieter erweitert.
In ressourcenarmen Umgebungen kann KI-gestützte Diagnostik weniger spezialisierten Ärzten helfen, Entscheidungen zu treffen, die zuvor Spezialisten erforderten. Das ist kein Ersatz, sondern eine Erweiterung der Kompetenzen.
Was Ärzte über KI denken
Eine quantitative Querschnittsstudie mit 105 Ärzten in Saudi-Arabien untersuchte deren Einstellung zu KI auf konzeptioneller Ebene. Dabei wurden keine signifikanten Unterschiede in Bezug auf Geschlecht, Berufsgruppe und Berufserfahrung festgestellt. Die Ergebnisse verdeutlichten neben der Erkenntnis potenzieller Vorteile auch erhebliche Bedenken.
Generell erkennen Ärzte die Möglichkeiten der KI an, äußern aber gleichzeitig Bedenken hinsichtlich einer zu starken Abhängigkeit von dieser Technologie. Diese Bedenken sind kein Technikfeindtum, sondern spiegeln berechtigte Fragen zur Patientensicherheit und Behandlungsqualität wider.
Die Wissens- und Ausbildungslücke
Eine Studie der Universität Zagazig untersuchte die Auswirkungen von KI-gestützten Weiterbildungsprogrammen auf das Wissen und die Einstellungen von Gesundheitsfachkräften. Die Integration von KI fördert das Wohlbefinden am Arbeitsplatz, wenn sie mit entsprechenden Schulungen einhergeht.
Aber Moment mal. Wenn Ärzte eine spezielle Schulung benötigen, um KI effektiv einzusetzen, stärkt das nicht eher ihre zentrale Rolle, anstatt sie zu gefährden?
Genau.
Der ethische und Governance-Rahmen
Die Weltgesundheitsorganisation (WHO) hat Leitlinien zu Ethik und Governance für große multimodale Modelle im Gesundheitswesen veröffentlicht. Die Leitlinien betonen, dass KI “zum Wohle der Öffentlichkeit aller Länder” eingesetzt werden muss.”
WHO-Generaldirektor Tedros Adhanom Ghebreyesus erklärte: “Die Zukunft des Gesundheitswesens ist digital, und wir müssen alles tun, um den universellen Zugang zu diesen Innovationen zu fördern und zu verhindern, dass sie zu einem weiteren Treiber für Ungleichheit werden.”
Beachten Sie die Formulierung: KI als Innovation, die menschliche Steuerung erfordert, nicht als autonomer Ersatz.
Sechs Prinzipien für KI im Gesundheitswesen
Die WHO-Leitlinien benennen ethische Herausforderungen und legen sechs Konsensprinzipien fest, um sicherzustellen, dass KI dem Gemeinwohl dient. Diese Prinzipien anerkennen KI als ein Instrument, das ethischer Aufsicht bedarf – etwas, das Algorithmen nicht von selbst leisten können.
Die medizinische Praxis beinhaltet Werturteile, die den gesellschaftlichen Konsens, den kulturellen Kontext und die individuellen Präferenzen des Patienten widerspiegeln. Dies sind keine rein rechnerischen Probleme.
Spezielle medizinische Fachgebiete und die Auswirkungen von KI
Nicht alle Fachbereiche sind im gleichen Maße von KI-Umwälzungen betroffen.
Radiologie und Pathologie
In diesen bildintensiven Fachgebieten findet der größte Einsatz von KI statt. Radiologen verschwinden aber nicht – sie entwickeln sich zu Spezialisten, die KI-Befunde im klinischen Kontext interpretieren.
Der Radiologe des Jahres 2026 wird weniger Zeit mit Routineuntersuchungen und mehr Zeit mit komplexen Fällen verbringen, die ein Expertenurteil erfordern.
Primärversorgung
Die Primärversorgung umfasst die Kontinuität der Beziehung, präventive Beratung und die Koordination der Behandlung. Künstliche Intelligenz unterstützt die klinische Entscheidungsfindung und Dokumentation, doch der beziehungsorientierte Charakter der Primärversorgung widersetzt sich einer Automatisierung.
Operation
Wie der Urologe von Keck Medicine feststellte, erfordert die chirurgische Praxis taktiles Wissen, patientenspezifisches anatomisches Verständnis und die Fähigkeit, während des Eingriffs in Echtzeit Entscheidungen zu treffen.
Robotergestützte Operationssysteme verbessern die Präzision, werden aber von Chirurgen bedient. Künstliche Intelligenz bietet intraoperative Unterstützung, ersetzt aber nicht die chirurgische Expertise.
| Medizinisches Fachgebiet | KI-Disruptionsniveau | Primäre KI-Anwendungen | Erwartete zukünftige Rolle |
|---|---|---|---|
| Radiologie | Hoch | Bildanalyse, automatisierte Berichterstellung | Experteninterpretation und komplexe Fälle |
| Pathologie | Hoch | Digitale Pathologieanalyse, Mustererkennung | Diagnostische Bestätigung und seltene Erkrankungen |
| Primärversorgung | Mäßig | Klinische Entscheidungsunterstützung, Triage | Beziehungsorientierte, umfassende Betreuung |
| Notfallmedizin | Mäßig | Risikostratifizierung, prädiktive Analysen | Akutversorgung und kritische Entscheidungsfindung |
| Operation | Niedrig bis mittel | Chirurgische Planung, robotergestützte Unterstützung | Komplexe Eingriffe und patientenspezifische Betreuung |
| Psychiatrie | Niedrig | Symptomverfolgung, Therapieunterstützung | Therapeutische Beziehung und Behandlung |
Was Patienten wollen: Der menschliche Faktor
Untersuchungen zu Patientenpräferenzen zeigen, dass Patienten bei medizinischen Diagnosen menschliche Ärzte bevorzugen, selbst wenn sie die potenziellen Genauigkeitsvorteile von KI anerkennen.
Untersuchungen zur Algorithmenaversion zeigen, dass Menschen algorithmischen Ratschlägen mehr Gewicht beimessen als menschlichen Ratschlägen, insbesondere bei wichtigen medizinischen Entscheidungen.
Kommt Ihnen das bekannt vor? Patienten wünschen sich Fachkompetenz, aber auch jemanden, der ihre Ängste versteht, ihnen die verschiedenen Optionen in verständlicher Sprache erklärt und ihnen das Gefühl gibt, gehört zu werden.
Künstliche Intelligenz kann das nicht. Noch nicht. Vielleicht nie.
Der Trend zur Selbstdiagnose
Patienten nutzen zunehmend KI-Tools zur vorläufigen Selbstdiagnose auf Basis von Fachliteratur.
Die Studie stellt jedoch ausdrücklich fest: “KI-gestützte Patientenlösungen bleiben ein Hilfsmittel und ersetzen nicht die Konsultation eines Arztes.”
Selbst die für den Patientengebrauch konzipierten Instrumente erkennen die Notwendigkeit der ärztlichen Konsultation an.
Das nächste Jahrzehnt: Realistische Prognosen
Wie sieht die Zukunft also konkret aus?
Erweiterte KI-Fähigkeiten
Die KI wird sich hinsichtlich diagnostischer Genauigkeit, prädiktiver Analysen und personalisierter Behandlungsempfehlungen weiter verbessern. Umfangreiche Sprachmodelle werden die klinische Dokumentation und die Patientenkommunikation optimieren.
Diese Fortschritte machen Ärzte effektiver, nicht überflüssig.
Hybride Praxismodelle
Das entstehende Modell kombiniert die Effizienz von KI mit menschlicher Expertise. Ärzte werden zu Interpreten und Integratoren von KI-generierten Erkenntnissen, anstatt diese Erkenntnisse ausschließlich zu erzeugen.
Das ist eine Rollenveränderung, keine Rolleneliminierung.
Spezielle menschliche Fähigkeiten
Da KI Routineaufgaben übernimmt, könnte die ärztliche Ausbildung den Schwerpunkt auf Kommunikation, ethisches Urteilsvermögen und komplexe Entscheidungsfindung legen. Diese spezifisch menschlichen Fähigkeiten gewinnen dadurch an Wert, nicht an Bedeutung.
Vorbereitung auf die KI-gestützte Zukunft
Die Gesundheitssysteme benötigen Strategien, um KI effektiv zu integrieren und gleichzeitig die zentrale Rolle des Arztes zu erhalten.
Entwicklung der medizinischen Ausbildung
Forschungen zu KI-Förderprogrammen zeigen, dass eine angemessene Schulung das Wissen, die Einstellung und den beruflichen Erfolg von medizinischem Fachpersonal positiv beeinflusst. Die medizinische Ausbildung muss KI-Kompetenzen neben traditionellen klinischen Fertigkeiten integrieren.
Zukünftige Ärzte müssen die Möglichkeiten und Grenzen der KI verstehen, um diese Werkzeuge effektiv einsetzen zu können.
Regulierungsrahmen
Die Weltgesundheitsorganisation betont die Notwendigkeit einer raschen Verfügbarkeit geeigneter Systeme in Verbindung mit der Gewährleistung der Patientensicherheit. Die Regulierung muss Innovation und Patientenschutz in Einklang bringen.
Die Festlegung klarer Richtlinien für die Entwicklung, Validierung und den Einsatz von KI schützt Patienten und ermöglicht gleichzeitig die vorteilhafte Einführung dieser Technologie.
Gleichberechtigter Zugang
Künstliche Intelligenz birgt die Gefahr, zu einem weiteren Faktor für gesundheitliche Ungleichheit zu werden, wenn der Zugang auf gut ausgestattete Einrichtungen konzentriert ist. Die Vision der WHO betont den universellen Zugang zu digitalen Innovationen im Gesundheitswesen.
Um zu verhindern, dass KI gesundheitliche Ungleichheiten verschärft, bedarf es gezielter politischer Maßnahmen und Investitionen.
Häufig gestellte Fragen
Wird KI Ärzte in Zukunft vollständig ersetzen?
Nein. Medizinische Forschung und Expertenkonsens deuten darauf hin, dass KI Ärzte unterstützen, nicht ersetzen wird. Die Komplexität medizinischer Entscheidungsfindung, der Patientenbeziehungen und ethischer Beurteilungen erfordert menschliche Ärzte. KI ist zwar in spezifischen Aufgaben wie Bildanalyse und Dokumentation hervorragend, ihr fehlt jedoch das für die ärztliche Praxis unerlässliche Kontextverständnis und Einfühlungsvermögen.
Welche medizinischen Fachrichtungen sind am stärksten durch KI bedroht?
Radiologie und Pathologie sind aufgrund ihrer Fokussierung auf Mustererkennung in Bildern am stärksten von KI-gestützten Umwälzungen betroffen. Doch selbst in diesen Fachgebieten entwickeln sich Ärzte weiter, anstatt zu verschwinden – sie konzentrieren sich auf komplexe Fälle und deren klinische Interpretation, während KI die Routineanalyse übernimmt. Kein Fachgebiet wird vollständig ersetzt.
Vertrauen Patienten der KI bei der medizinischen Diagnose?
Studien zeigen, dass Patienten bei medizinischen Diagnosen menschliche Ärzte bevorzugen, selbst wenn KI eine höhere Genauigkeit aufweist. Diese “Algorithmen-Aversion” ist besonders ausgeprägt bei wichtigen medizinischen Entscheidungen und stigmatisierten Krankheiten. Patienten schätzen den menschlichen Faktor im Gesundheitswesen mehr als nur die reine Diagnosegenauigkeit.
Wie kann KI die Burnout-Situation von Ärzten verringern?
Laut einer Studie der Koreanischen Ärztevereinigung reduziert KI die Arbeitsbelastung von Ärzten erheblich, indem sie wiederkehrende Dokumentations- und Dateneingabeaufgaben automatisiert. Automatisierte elektronische Patientenaktensysteme ermöglichen es Ärzten, sich auf die direkte Patientenversorgung anstatt auf administrative Aufgaben zu konzentrieren und tragen so zur Bekämpfung eines wesentlichen Burnouts bei.
Welche ethischen Bedenken bestehen hauptsächlich hinsichtlich KI in der Medizin?
Zu den wichtigsten ethischen Bedenken zählen die Verantwortlichkeit für KI-Fehler, der Schutz der Patientendaten, potenzielle Verzerrungen in KI-Algorithmen, der gleichberechtigte Zugang zu KI-gestützter Versorgung und die Wahrung der menschlichen Komponente in der Patientenbeziehung. Die Weltgesundheitsorganisation (WHO) hat Leitlinien zu Ethik und Governance veröffentlicht, die sich mit diesen Herausforderungen befassen.
Ist KI präzise genug, um selbstständig medizinische Entscheidungen zu treffen?
KI erzielt hohe Genauigkeit bei spezifischen, klar definierten Aufgaben wie der Bildklassifizierung. Medizinische Entscheidungen erfordern jedoch die Abwägung unvollständiger Informationen, den Umgang mit Unsicherheit und die Berücksichtigung der Patientenpräferenzen – Komplexitäten, die die aktuellen Fähigkeiten von KI übersteigen. KI bietet zwar Entscheidungsunterstützung, benötigt aber für den klinischen Einsatz die Aufsicht eines Arztes.
Wie sollten sich Ärzte auf die Arbeit mit KI vorbereiten?
Forschungen zu KI-Förderprogrammen zeigen, dass Schulungen das Wissen und die Einstellung von medizinischem Fachpersonal maßgeblich beeinflussen. Ärzte sollten KI-Kompetenzen entwickeln, die Möglichkeiten und Grenzen von KI-Tools verstehen, ihre klinischen Urteilsfähigkeiten aufrechterhalten und spezifisch menschliche Fähigkeiten wie Kommunikation und Empathie stärken, die zunehmend an Bedeutung gewinnen, wenn KI Routineaufgaben übernimmt.
Fazit: Transformation statt Ersatz
Die Erkenntnisse aus der medizinischen Forschung, den Organisationen des Gesundheitswesens und der klinischen Praxis lassen einen eindeutigen Schluss zu: Künstliche Intelligenz wird die medizinische Praxis verändern, ohne jedoch Ärzte zu ersetzen.
Künstliche Intelligenz (KI) ist hervorragend geeignet für Datenverarbeitung, Mustererkennung und administrative Aufgaben. Diese Fähigkeiten reduzieren die Arbeitsbelastung von Ärzten und verbessern die diagnostische Genauigkeit. Doch die Medizin erfordert menschliches Urteilsvermögen, Empathie und ethisches Denken, die über die Möglichkeiten der Computertechnik hinausgehen.
Die Weltgesundheitsorganisation, medizinische Forschungseinrichtungen und praktizierende Ärzte sehen KI einhellig als ergänzendes Werkzeug und nicht als Ersatz. Die Zukunft liegt in der Partnerschaft zwischen Ärzten und KI, die die Patientenversorgung optimiert.
Mal ehrlich: Die Ärzte, die am meisten gefährdet sind, sind nicht diejenigen, die möglicherweise durch KI ersetzt werden. Es sind diejenigen, die sich weigern, sich an KI-gestützte Behandlungsmethoden anzupassen.
Die Frage ist nicht, ob KI Ärzte ersetzen wird. Sondern wie Ärzte KI einsetzen werden, um eine bessere Versorgung zu gewährleisten.
Und das ist eine grundlegend andere – und weitaus interessantere – Frage.
Sind Sie bereit zu entdecken, wie KI bestimmte Aspekte des Gesundheitswesens verändert? Tauchen Sie tiefer in die Technologien ein, die die Medizin revolutionieren und gleichzeitig die menschliche Expertise in den Mittelpunkt der Patientenversorgung stellen.
