Resumen rápido: La inteligencia artificial está transformando las estructuras de costos de la atención médica de maneras complejas. Si bien la IA se muestra prometedora para reducir el despilfarro administrativo (estimado en 14.950 mil millones anuales en 2019), mejorar la precisión diagnóstica y optimizar la asignación de recursos, la evidencia de las revisiones sistemáticas revela un panorama fragmentado. Algunas intervenciones de IA logran índices de costo-efectividad por debajo de los umbrales aceptados, pero muchas evaluaciones económicas subestiman las inversiones en infraestructura, los costos indirectos y las consideraciones de equidad, lo que podría sobreestimar los beneficios.
Los costes sanitarios en Estados Unidos siguen aumentando sin cesar. Y todo el mundo busca una solución.
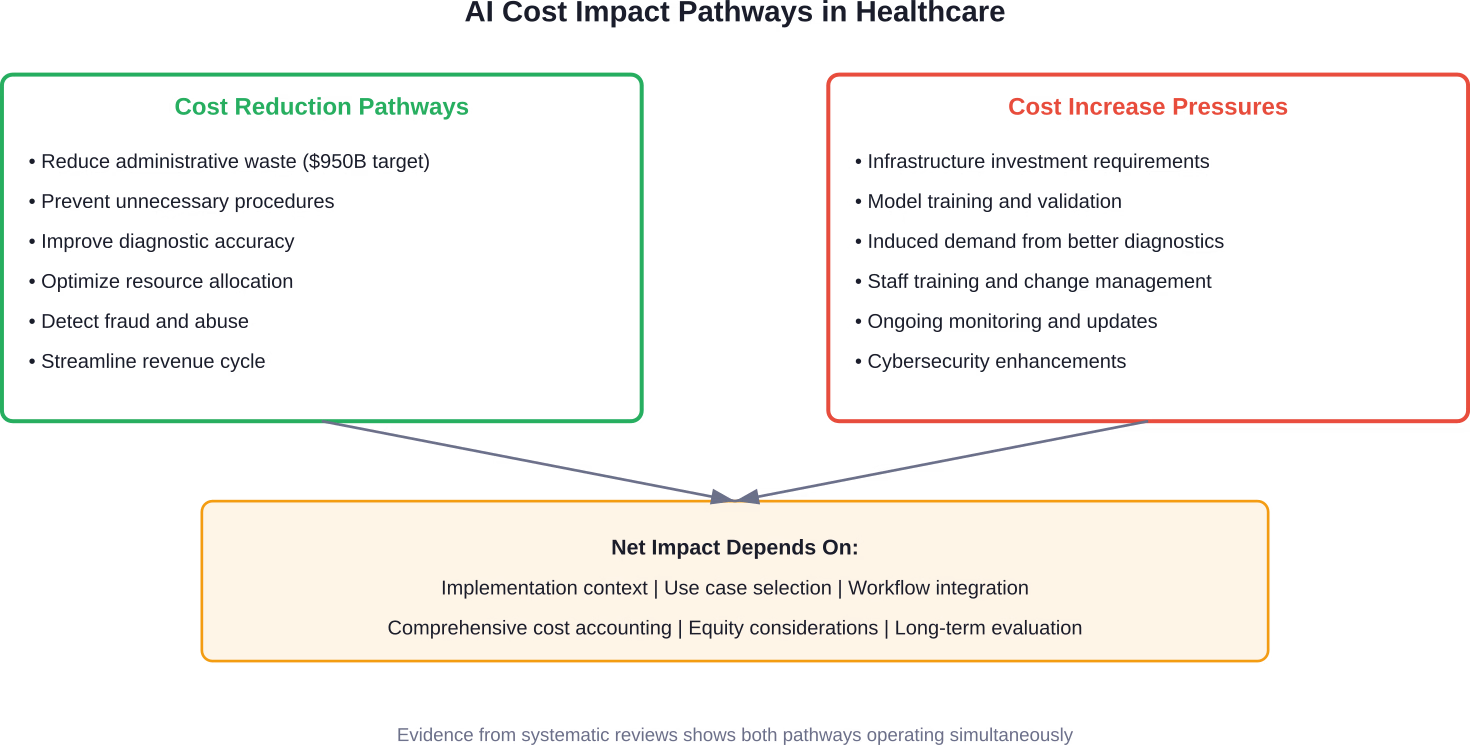
La inteligencia artificial se ha presentado tanto como una posible salvadora como otra tecnología costosa que exige inversión. El discurso es muy contradictorio: se dice que la IA reducirá drásticamente el gasto superfluo, o que aumentará aún más los costos debido a la demanda inducida y los requisitos de infraestructura.
¿Qué está sucediendo realmente? La respuesta no es sencilla, pero es fundamental tanto para los sistemas de salud como para los responsables políticos y los pacientes.
Situación actual del gasto sanitario y la adopción de la IA
El sector sanitario marca ahora la pauta en la adopción de la IA empresarial. Se trata de un cambio notable para un sector que durante mucho tiempo se consideró rezagado en materia digital. Menos del 10% de las empresas en la economía en general han implementado soluciones de IA, y la mayoría recurre a herramientas genéricas como ChatGPT empresarial en lugar de sistemas diseñados específicamente para este fin.
El sector sanitario es diferente. Los principales sistemas de salud están implementando docenas de aplicaciones de IA simultáneamente. Advocate Health, por ejemplo, evaluó más de 225 soluciones de IA para seleccionar 40 casos de uso para su implementación, incluyendo la mayor implementación de Microsoft Dragon Copilot, junto con herramientas de imagen como Aidoc y Rad AI.
Pero aquí está la cuestión: la adopción no equivale a una reducción de costos. No automáticamente.
Las actividades administrativas y operativas, como la dotación de personal, la coordinación de la atención, la facturación y el procesamiento de reclamaciones, y el servicio al cliente, contribuyen enormemente a los costos de la atención médica en Estados Unidos. Una estimación los calculó en 14.950 mil millones de dólares en 2019. Esto no incluye la atención clínica, sino la infraestructura que la sustenta.
La IA ataca agresivamente esta ineficiencia operativa. Sin embargo, el aspecto clínico presenta un panorama más complejo.
Cómo la IA impacta realmente en los costos de la atención médica: la evidencia
Una revisión sistemática publicada en 2025 examinó la rentabilidad, la utilidad y el impacto presupuestario de las intervenciones clínicas con IA en diversos entornos sanitarios. Diecinueve estudios que abarcan oncología, cardiología, oftalmología y enfermedades infecciosas sirvieron de base para este análisis.
¿Los resultados? La IA mejora la precisión diagnóstica, aumenta los años de vida ajustados por calidad y reduce los costos, principalmente al minimizar los procedimientos innecesarios y optimizar el uso de los recursos. Varias intervenciones lograron índices de costo-efectividad incrementales muy por debajo de los umbrales aceptados.
Eso suena prometedor. Pero espera.
Muchas evaluaciones se basaron en modelos estáticos que pueden sobreestimar los beneficios al no capturar el aprendizaje adaptativo de los sistemas de IA a lo largo del tiempo. Además, los costos indirectos, las inversiones en infraestructura y las consideraciones de equidad a menudo se subestimaron. ¿La conclusión? Los beneficios económicos reportados podrían estar sobreestimados.
Otra revisión sistemática de estudios de evaluación económica reforzó esta complejidad. La integración de la IA en los sistemas de salud ha surgido como un enfoque transformador para abordar el aumento de los costos y las ineficiencias, pero la evidencia sigue fragmentada debido a la heterogeneidad metodológica.
Donde la IA muestra un verdadero potencial de reducción de costes
En serio: algunas aplicaciones demuestran claras ventajas financieras.
Las imágenes diagnósticas representan uno de los casos de uso más sólidos. Los algoritmos de IA reducen los falsos positivos, evitan biopsias y procedimientos innecesarios y agilizan el flujo de trabajo en los departamentos de radiología. El ahorro de costes se multiplica: menos seguimientos innecesarios, menor ansiedad del paciente y tiempo optimizado del radiólogo.
La gestión del ciclo de ingresos muestra resultados igualmente sólidos. Los modelos de IA generativa entrenados en tareas específicas, como la codificación médica, demuestran una precisión superior en comparación con los modelos base de propósito general, consumiendo muchos menos recursos computacionales. Un estudio de la Universidad de Michigan examinó los modelos Clinical-BigBird para la predicción de insuficiencia cardíaca y enfermedad renal crónica, junto con las indicaciones de GPT-4 para la precisión del etiquetado de la CIE. Los modelos diseñados específicamente para este fin ofrecieron un mejor rendimiento con costos operativos considerablemente menores.
La detección de fraude, despilfarro y abuso representa otro objetivo de gran importancia. Los Centros de Servicios de Medicare y Medicaid (CMS) lanzaron el Modelo de Reducción de Servicios Despilfarradores e Inapropiados (WISeR) en 2025, específicamente para aprovechar la IA y el aprendizaje automático junto con la revisión clínica humana. ¿El objetivo? Garantizar el pago oportuno y adecuado de Medicare para determinados artículos y servicios, protegiendo a los contribuyentes de procedimientos innecesarios.
Según CMS, combinar la velocidad de la tecnología con la experiencia de los profesionales clínicos ayuda a modernizar Medicare y adaptarlo al siglo XXI mediante la puesta a prueba de un proceso de autorización previa simplificado.
Dónde la IA podría aumentar realmente los costes
Ahora es donde se pone interesante.
Un economista de la salud entrevistado en marzo de 2026 planteó una preocupación fundamental: la IA podría aumentar los costos sanitarios, en lugar de disminuirlos. ¿El mecanismo? La demanda inducida.
Cuando las herramientas de diagnóstico son más precisas y accesibles, se utilizan con mayor frecuencia. Un mayor número de diagnósticos conlleva un mayor número de tratamientos. Algunos de estos tratamientos ofrecen un valor real. Otros representan intervenciones marginales con una relación coste-eficacia cuestionable.
Existen precedentes históricos. Las iniciativas de reforma de la prestación de servicios sanitarios, como las organizaciones de atención responsable y los centros de atención primaria, generaron un optimismo considerable. Lamentablemente, en muchos casos, el ahorro derivado de estos programas fue mínimo o incluso nulo; en los casos más exitosos, el ahorro fue de apenas 11 TP3T o 21 TP3T.
La IA se enfrenta a dinámicas similares. Una mejor capacidad de diagnóstico no se traduce automáticamente en una reducción de costes a nivel de sistema si, en lugar de sustituir procesos ineficientes por otros más rentables, aumenta principalmente el volumen de servicios prestados.
Los costos de infraestructura representan otro factor importante. La implementación de la IA requiere la integración de sistemas de datos, el entrenamiento y la validación de modelos, el monitoreo y las actualizaciones constantes, la capacitación del personal y mejoras en la ciberseguridad. Muchas evaluaciones económicas subestiman o omiten por completo estos componentes.
Iniciativas gubernamentales dirigidas al control de costos impulsado por la IA
El gobierno federal no se queda de brazos cruzados. CMS ha puesto en marcha múltiples iniciativas para aprovechar la IA con el fin de contener los costos, manteniendo o mejorando al mismo tiempo la calidad de la atención médica.
El modelo WISeR: La IA se une a la autorización previa.
El modelo WISeR (Reducción de Servicios Ineficientes e Inapropiados) representa la iniciativa de control de costos más ambiciosa de CMS centrada en la IA hasta la fecha. Anunciado en junio de 2025, este modelo voluntario fomenta la orientación de la atención hacia prácticas seguras y basadas en la evidencia.
Este enfoque combina tecnologías avanzadas —en concreto, inteligencia artificial y aprendizaje automático— con la revisión clínica humana. El objetivo no es sustituir el juicio clínico, sino detectar servicios potencialmente innecesarios o inapropiados antes de que Medicare los financie.
¿Te suena familiar? Es, básicamente, una autorización previa mejorada con inteligencia artificial.
Los críticos temen que esto pueda generar nuevas cargas administrativas y retrasos en la atención médica. Quienes lo defienden argumentan que proteger a los beneficiarios de procedimientos innecesarios y, al mismo tiempo, salvaguardar el dinero de los contribuyentes justifica el mayor escrutinio.
La eficacia del modelo dependerá en gran medida de detalles de implementación que aún no se han especificado por completo.
Modernización más amplia de la tecnología sanitaria
La iniciativa Ecosistema de Tecnología Sanitaria de CMS adopta una perspectiva más amplia. La agencia describe el sistema de salud estadounidense como plagado de complejidad, altos costos y fragmentación, lo que ejerce presión sobre los pacientes, los proveedores y el presupuesto nacional. La infraestructura obsoleta y la falta de conexión de datos agravan aún más el problema.
La estrategia se centra en empoderar a los beneficiarios de Medicare mediante un mayor acceso a tecnologías sanitarias innovadoras. La IA es fundamental en este esfuerzo de modernización, pero el éxito requiere abordar los desafíos fundamentales de interoperabilidad y estandarización de datos.
Para que la tecnología sanitaria vuelva a ser grandiosa —como lo plantea CMS— se necesita algo más que implementar algoritmos. Se requiere rediseñar los flujos de trabajo, las estructuras de incentivos y los ecosistemas de datos.
Rentabilidad de la IA clínica: lo que realmente muestra la investigación.
Analicemos en detalle los hallazgos específicos de las evaluaciones económicas.
Aplicaciones en oncología
El diagnóstico y la planificación del tratamiento del cáncer representan áreas de alto riesgo y alto costo donde la IA demuestra un impacto cuantificable. Los estudios que analizan la patología, la interpretación de imágenes y la selección de tratamientos asistidas por IA muestran una mayor precisión diagnóstica, lo que se traduce en menos biopsias innecesarias y una selección de terapia más específica.
El beneficio económico se deriva principalmente de evitar tratamientos ineficaces y sus toxicidades asociadas, más que de reducir el costo de los tratamientos eficaces. Los años de vida ajustados por calidad mejoran, mientras que disminuye el uso innecesario de servicios de salud: una situación en la que todos ganan.
Pero los costos de implementación son importantes. Los departamentos de patología requieren infraestructura digital, los patólogos necesitan capacitación y los procesos de validación exigen tiempo y experiencia. Los estudios que omiten estos factores sobreestiman los beneficios netos.
Cardiología y manejo de enfermedades crónicas
Los modelos predictivos para la insuficiencia cardíaca, la enfermedad renal crónica y otras afecciones crónicas buscan identificar a los pacientes de alto riesgo antes de que se produzcan eventos agudos. La lógica económica es innegable: prevenir una hospitalización supone ahorrar decenas de miles de dólares.
El estudio de la Universidad de Michigan mencionado anteriormente desarrolló modelos Clinical-BigBird específicamente para la predicción de insuficiencia cardíaca y enfermedad renal crónica. Estos modelos superaron a los modelos de lenguaje de gran tamaño de propósito general en cuanto a métricas de precisión, consumiendo muchos menos recursos computacionales.
Menores costos computacionales se traducen directamente en menores gastos operativos. Un modelo diseñado específicamente para un propósito concreto podría costar solo unos centavos por predicción, mientras que una llamada a la API de GPT-4 cuesta mucho más y ofrece resultados inferiores para tareas clínicas especializadas.
Dicho esto, los modelos predictivos solo generan valor cuando las predicciones dan lugar a intervenciones eficaces. Identificar a los pacientes de alto riesgo no sirve de nada si los sistemas de coordinación de la atención no pueden proporcionar la atención preventiva adecuada.
Programas de Oftalmología y Detección Temprana
La detección de retinopatía diabética mediante sistemas de clasificación automatizados con inteligencia artificial ofrece una de las relaciones coste-beneficio más claras. Esta tecnología permite que centros no especializados realicen las pruebas de detección, ampliando el acceso y reduciendo la dependencia del escaso tiempo de los oftalmólogos.
Las evaluaciones económicas muestran sistemáticamente índices de costo-efectividad incrementales favorables. La intervención previene la ceguera —un desenlace devastador con enormes consecuencias económicas y para la calidad de vida— mediante la detección y el tratamiento precoces.
Es importante destacar que la IA en oftalmología suele operar en contextos de cribado bien definidos y de gran volumen, con métricas de resultados claras. Esto contrasta con escenarios clínicos más complejos, donde la propuesta de valor de la IA se vuelve más ambigua.
| Área clínica | Aplicación principal de IA | Mecanismo de impacto en los costos | Calidad de la evidencia |
|---|---|---|---|
| Oncología | Interpretación de imágenes, patología | Evite procedimientos innecesarios, terapia dirigida. | Moderado (los costos de infraestructura a menudo no se informan) |
| Cardiología | Modelado predictivo de riesgos | Prevenir eventos agudos, optimizar el uso de recursos. | Moderado (depende de la efectividad de la intervención) |
| Oftalmología | Detección de retinopatía diabética | Ampliar el acceso, prevenir complicaciones costosas | Fuerte (contexto de evaluación bien definido) |
| Radiología | Análisis de imágenes, optimización del flujo de trabajo | Reduzca los falsos positivos y mejore el rendimiento. | Sólido (beneficios para el flujo de trabajo bien documentados) |
| Ciclo de ingresos | Codificación médica, procesamiento de reclamaciones | Reduzca el trabajo administrativo, mejore la precisión | De moderado a fuerte (se dispone de indicadores de costes directos) |
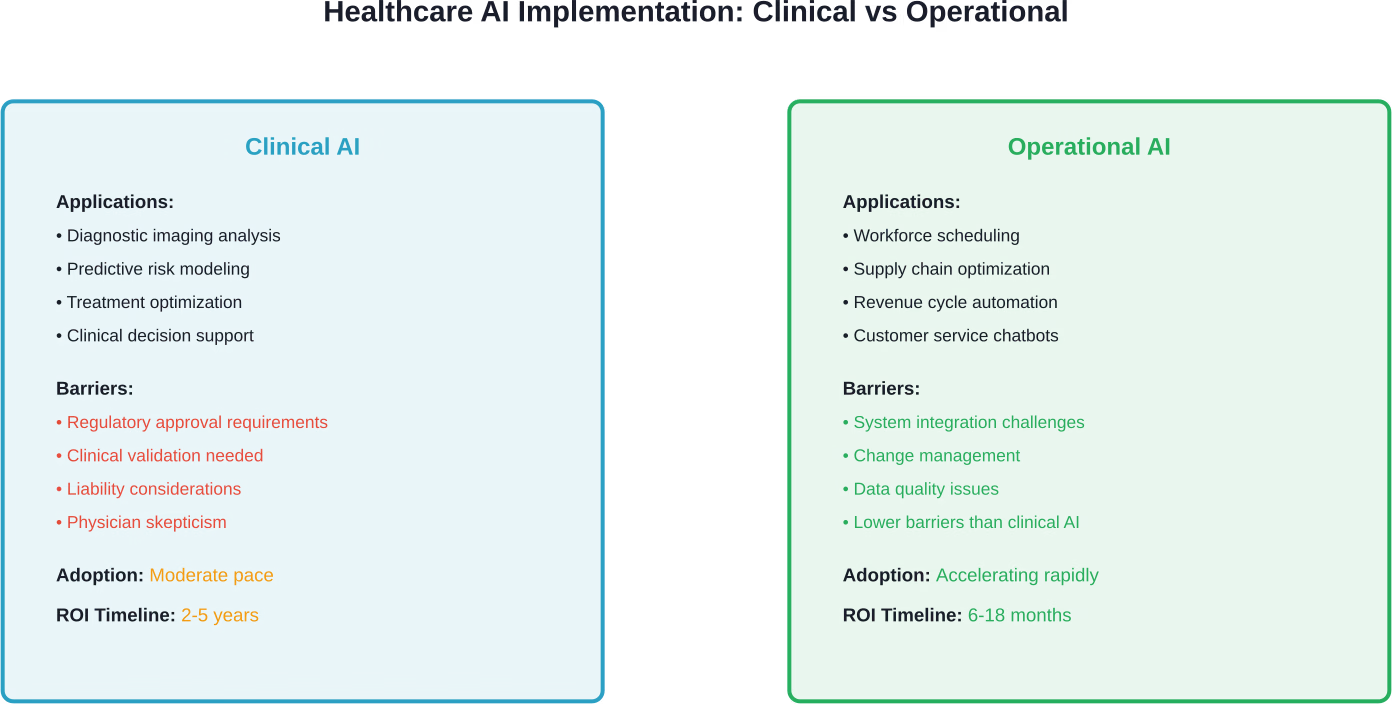
La oportunidad de la IA operativa: lecciones de otros sectores.
El sector sanitario se ha quedado rezagado con respecto a otros sectores en la adopción de tecnologías de IA operativa. Los servicios financieros, la industria manufacturera y el comercio minorista implementaron la IA para la optimización de la fuerza laboral, la gestión de la cadena de suministro y el servicio al cliente años antes de que el sector sanitario iniciara iniciativas similares.
¿A qué se debe la demora? Las características únicas del sector sanitario crean barreras: sistemas de datos fragmentados, complejidad regulatoria, aversión al riesgo e incentivos de pago por servicio que no recompensan la eficiencia operativa.
Pero esas barreras se están resquebrajando. Los sistemas de salud reconocen ahora que la IA operativa —a diferencia de la IA clínica— ofrece un potencial sustancial de reducción de costes sin las consideraciones de riesgo clínico que ralentizan la adopción de algoritmos de diagnóstico y tratamiento.
Planificación y programación de la plantilla
Las aerolíneas dominaron la optimización dinámica de la fuerza laboral hace décadas. Los minoristas utilizan algoritmos sofisticados para ajustar los niveles de personal a la demanda prevista.
El sector sanitario por fin se está poniendo al día. Las herramientas de gestión de personal basadas en IA predicen con mayor precisión el volumen de pacientes, la gravedad de sus casos y las necesidades de recursos. ¿El impacto financiero? Reducción de los costes por horas extras, menor gasto en mano de obra subcontratada y una mejor adecuación de las habilidades a las necesidades de los pacientes.
Un gran sistema de salud que implementó la optimización de personal mediante IA reportó ahorros en costos laborales de varios puntos porcentuales; una cifra que suena modesta, pero que representa millones de dólares anuales a gran escala.
Gestión de la cadena de suministro y del inventario
Las ineficiencias en la cadena de suministro hospitalario le cuestan al sector miles de millones de dólares al año. Suministros caducados, pedidos de emergencia a precios exorbitantes, desabastecimiento de artículos esenciales: todo ello es totalmente evitable con mejores sistemas.
Las aplicaciones de IA importadas de la industria manufacturera y el comercio minorista optimizan los niveles de inventario, predicen las fluctuaciones de la demanda e identifican oportunidades para la estandarización y las compras al por mayor. El ahorro no requiere validación clínica ni aprobación de la FDA; solo exige disciplina en su implementación.
Servicio al cliente y funciones administrativas
La IA conversacional gestiona la programación de citas, la verificación de seguros, la renovación de recetas y las consultas básicas de los pacientes. Si bien la tecnología no es perfecta, cada vez es más capaz de gestionar interacciones rutinarias que antes requerían la intervención de personal humano.
La ecuación de costos es sencilla: costos operativos de la IA frente a costos de mano de obra humana. Para tareas de alto volumen y baja complejidad, la IA gana claramente. El desafío radica en mantener la calidad del servicio y garantizar una transición fluida a los humanos en situaciones complejas.
La realidad del coste de la infraestructura: lo que no tienen en cuenta los modelos económicos.
Esto es lo que las revisiones sistemáticas concluyen de forma consistente: las evaluaciones económicas subestiman los costos de infraestructura, los gastos indirectos y las necesidades de mantenimiento a largo plazo.
¿Por qué sucede esto? Por varias razones.
En primer lugar, muchos estudios se centran exclusivamente en los costes directos de la intervención, es decir, el coste de ejecutar el algoritmo. Comparan los costes de diagnóstico de la IA con los de los diagnósticos humanos sin tener en cuenta todo el conjunto de tecnologías necesarias para implementar la IA a gran escala.
En segundo lugar, los investigadores suelen realizar evaluaciones en entornos piloto o de investigación donde la infraestructura ya existe para otros fines. El coste marginal de añadir una aplicación de IA más a un entorno informático de investigación ya existente subestima enormemente el coste que supondría para un hospital comunitario típico implementar la misma tecnología.
En tercer lugar, las alianzas con proveedores y las subvenciones para investigación suelen subvencionar las implementaciones piloto. Las evaluaciones económicas publicadas pueden reflejar los costos subvencionados en lugar de los costos operativos sostenibles.
¿Cuánto cuesta realmente la infraestructura?
La implementación de IA clínica u operativa requiere:
- Integración de registros médicos electrónicos y desarrollo de API
- Pipelines de almacenamiento y preprocesamiento de datos
- Infraestructura de entrenamiento de modelos (a menudo computación en la nube)
- Infraestructura de servicio de inferencia
- Sistemas de monitoreo y alerta
- Controles de seguridad y cumplimiento
- Formación del personal y educación continua
- Rediseño de flujos de trabajo y gestión del cambio
Para un sistema de salud de gran envergadura, estos componentes pueden requerir fácilmente inversiones millonarias antes de que el primer algoritmo de IA aporte valor clínico u operativo.
Eso no significa que la IA carezca de viabilidad económica. Significa que un análisis preciso de costo-beneficio debe tener en cuenta el costo total de propiedad durante períodos de varios años, no solo los costos operativos de los algoritmos.
La decisión entre construir o comprar
Los sistemas de salud se enfrentan a una decisión crucial: desarrollar internamente soluciones de IA personalizadas o adquirir productos de proveedores externos.
El desarrollo interno ofrece personalización y control, pero requiere un talento técnico considerable: científicos de datos, ingenieros de aprendizaje automático, desarrolladores de software y especialistas en DevOps. Los profesionales de primer nivel reciben una remuneración elevada, y los sistemas de salud compiten con las empresas tecnológicas por el mismo personal.
La compra de soluciones de proveedores traslada la carga de la infraestructura al proveedor, pero conlleva costes de suscripción, riesgos de dependencia del proveedor y menor personalización. Los modelos de precios de los proveedores varían enormemente, desde suscripciones por usuario hasta tarifas por transacción y acuerdos basados en un porcentaje del ahorro.
Ninguno de los dos enfoques es universalmente superior. La opción óptima depende de la capacidad técnica de la organización, la especificidad del caso de uso y la escala de implementación.

Mantengamos los costos de la IA en el sector salud bajo control desde el principio.
Los proyectos de IA en el sector sanitario tienden a encarecerse cuando el alcance, los requisitos de datos y los procesos de validación crecen sin límites claros. IA superior El enfoque abarca todo el ciclo de desarrollo, incluyendo la preparación de datos, la creación de modelos, el ajuste fino y la implementación, prestando especial atención a cómo se utilizarán los sistemas en la práctica. En lugar de priorizar modelos más grandes o un entrenamiento prolongado por defecto, se centra en desarrollar soluciones que satisfagan las necesidades clínicas u operativas sin complejidad innecesaria. Esto ayuda a reducir los ciclos de prueba repetitivos, evitar el uso excesivo de recursos computacionales y mantener la manejabilidad de los sistemas a lo largo del tiempo.
En el sector sanitario, el coste está estrechamente ligado a la eficacia con la que el sistema cumple su función. Cuando los modelos se alinean con los flujos de trabajo y las limitaciones reales, tanto el desarrollo como la operación a largo plazo resultan más fáciles de controlar. Si desea mantener un gasto predecible en IA en un entorno sanitario, póngase en contacto con nosotros. IA superior y revise el alcance de su proyecto antes de ampliarlo.
Consideraciones de equidad en la economía de la atención médica basada en IA
El análisis de costo-efectividad suele examinar los efectos promedio en diferentes poblaciones. Sin embargo, las intervenciones de IA pueden generar beneficios y costos desiguales entre los distintos grupos demográficos.
Varias cuestiones relativas a la equidad merecen atención.
Sesgo algorítmico y rendimiento diferencial
Los modelos de IA entrenados principalmente con datos de un grupo demográfico pueden tener un rendimiento deficiente en otros. Un algoritmo de diagnóstico optimizado con datos de centros médicos académicos que atienden a poblaciones adineradas podría pasar por alto patrones patológicos comunes en comunidades desfavorecidas.
Las consecuencias económicas van más allá de las cuestiones de equidad. El desempeño diferencial implica que la relación costo-efectividad varía según la población. Una intervención puede ser altamente rentable para la mayoría de la población, mientras que resulta ineficaz o incluso perjudicial para las minorías.
Una evaluación económica integral debería incluir análisis de subgrupos que examinen el desempeño y la rentabilidad según la raza, la etnia, el nivel socioeconómico y la ubicación geográfica. Muchos estudios publicados omiten por completo estos análisis.
Acceso y problemas de brecha digital
La atención virtual basada en inteligencia artificial, la monitorización remota y la prestación de servicios digitales prometen ahorros de costes. Pero requieren que los pacientes tengan acceso a internet, conocimientos digitales y los dispositivos adecuados.
Las poblaciones que carecen de estos recursos se enfrentan a la exclusión de las vías de atención médica basadas en IA, lo que podría agravar las desigualdades existentes. El ahorro de costes logrado mediante la transformación digital podría producirse, en parte, a expensas de las poblaciones desatendidas, que se ven relegadas a vías de atención médica tradicionales más costosas o, incluso, quedan excluidas por completo de la atención médica.
Impactos en la fuerza laboral
La automatización mediante IA afecta a los trabajadores sanitarios de manera diferente según sus funciones, su formación académica y su posición en el mercado laboral.
Los radiólogos se enfrentan a la competencia directa de las herramientas de diagnóstico basadas en IA. Los codificadores médicos ven cómo su trabajo se automatiza cada vez más. El personal administrativo de facturación y programación se enfrenta a presiones similares.
Mientras tanto, la IA genera demanda de nuevos roles: informáticos clínicos, formadores y validadores de IA, y especialistas en supervisión de algoritmos. Estos puestos suelen requerir formación académica avanzada y habilidades técnicas, potencialmente accesibles solo para trabajadores con privilegios.
El efecto neto sobre el empleo sigue siendo incierto, pero el impacto distributivo varía claramente. El ahorro de costes derivado de la optimización de la fuerza laboral mediante IA puede concentrar el perjuicio económico en grupos específicos de trabajadores, mientras que los beneficios se extienden a los sistemas de salud y a los pacientes en general.
Desafíos de implementación en el mundo real
Los modelos económicos presuponen una implementación racional. La realidad es más compleja.
Fricción en la integración del flujo de trabajo
Un algoritmo de IA puede ofrecer un rendimiento técnicamente impresionante de forma aislada, pero a la vez generar un caos en el flujo de trabajo cuando se implementa en entornos clínicos reales.
Si un sistema de alertas de IA genera demasiados falsos positivos, los médicos sufren fatiga por las alertas e ignoran las advertencias, incluso los verdaderos positivos ocasionales. Si una recomendación de IA requiere que los médicos cambien entre varios sistemas, el tiempo invertido puede superar cualquier ganancia de eficiencia.
La implementación eficaz de la IA requiere un diseño centrado en el ser humano, pruebas exhaustivas con usuarios y un perfeccionamiento iterativo. Estas actividades cuestan dinero y tiempo, factores que rara vez se reflejan en las evaluaciones económicas.
Calidad e interoperabilidad de los datos
La IA es tan buena como sus datos de entrada. Los datos sanitarios son notoriamente caóticos: valores faltantes, codificación inconsistente, texto no estructurado, sistemas aislados que no se comunican entre sí.
La limpieza y armonización de datos para aplicaciones de IA representa un importante coste oculto. Las organizaciones invierten incontables horas en la creación de flujos de datos, esfuerzos de estandarización y mejora de la calidad antes incluso de que se puedan entrenar los modelos de IA.
Las iniciativas de interoperabilidad buscan abordar estos desafíos, pero el progreso sigue siendo lento. Cada sistema de salud opera con configuraciones diferentes de registros electrónicos de salud (EHR), lo que crea un panorama fragmentado que se resiste a la estandarización.
Incertidumbre regulatoria y de reembolso
La regulación de la IA clínica por parte de la FDA sigue evolucionando. El proceso de aprobación de algoritmos, los requisitos de seguimiento continuo y las obligaciones de vigilancia posterior a la comercialización influyen en los costes de implementación.
El reembolso representa otro aspecto en constante evolución. ¿Cuándo cubren las aseguradoras los diagnósticos mejorados con IA? ¿Pagan por separado la interpretación de la IA o debe incluirse en los códigos de pago existentes? ¿Cómo tienen en cuenta los modelos de pago basados en el valor los ahorros de costes derivados de la IA?
Estas incertidumbres generan riesgos que las organizaciones conservadoras pueden considerar prohibitivos.
| Desafío de implementación | Impacto en los costos | Estrategia de mitigación |
|---|---|---|
| Fricción en la integración del flujo de trabajo | Pérdida de productividad, resistencia del usuario | Diseño centrado en el ser humano, pruebas iterativas |
| Problemas de calidad de los datos | Desarrollo de oleoductos, mano de obra de limpieza | Invierta en infraestructura de gobernanza de datos. |
| brechas de interoperabilidad | Trabajo de integración a medida | Adoptar estándares, participar en HIE (Enlaces de Información Sanitaria) |
| Incertidumbre regulatoria | Costos generales de cumplimiento, retrasos en la aprobación | Colabore con la FDA desde el principio y siga las directrices. |
| Ambigüedad en el reembolso | Riesgo de ingresos, incertidumbre del retorno de la inversión | Documentar los resultados, involucrar a los pagadores desde el principio. |
| Dependencia del proveedor | Costos de cambio, poder de negociación | Priorizar los estándares abiertos y la portabilidad de datos. |
Lo que los líderes del sistema de salud necesitan saber
Para los ejecutivos que evalúan las inversiones en IA, de la evidencia se desprenden varios principios.
Comience con casos de uso de alto valor y bajo riesgo.
Las aplicaciones de IA operativa —planificación de la fuerza laboral, optimización de la cadena de suministro, automatización del ciclo de ingresos— ofrecen un retorno de la inversión más claro con menos consideraciones de riesgo clínico que los algoritmos de diagnóstico o tratamiento.
Estos casos de uso generan ahorros de costos cuantificables en plazos más cortos, lo que fortalece la confianza y la capacidad de las organizaciones para implementaciones de IA clínica más complejas.
Exigir contabilidad de costos integral
Las presentaciones de los proveedores hacen hincapié en el rendimiento algorítmico y el potencial de ahorro. Insista en un análisis del costo total de propiedad, que incluya infraestructura, integración, capacitación, mantenimiento y costos de oportunidad.
Sea escéptico ante las proyecciones de retorno de la inversión basadas en estudios piloto o escenarios optimistas. Pregunte qué porcentaje de los ahorros declarados lograron realmente los clientes actuales y solicite referencias de organizaciones con características similares a la suya.
Invierta primero en infraestructura de datos.
La IA depende fundamentalmente de la calidad y disponibilidad de los datos. Las organizaciones que carecen de una sólida gobernanza de datos, capacidades de integración e infraestructura analítica deben abordar estos elementos fundamentales antes de implementar aplicaciones de IA complejas.
La inversión en infraestructuras puede parecer poco atractiva en comparación con los algoritmos de IA de vanguardia, pero determina si las iniciativas de IA tienen éxito o fracasan.
Rediseñe los flujos de trabajo, no se limite a añadir tecnología.
La implementación efectiva de la IA requiere rediseñar los flujos de trabajo, no solo integrar la tecnología en los procesos existentes. El mayor valor reside en repensar fundamentalmente la forma en que se realiza el trabajo, permitiendo que la IA impulse nuevos enfoques en lugar de simplemente automatizar los antiguos.
Esto requiere la participación del personal de primera línea, la inversión en la gestión del cambio y la aceptación de que la optimización lleva tiempo y requiere iteraciones.
Mide lo que importa
Antes de la implementación, establezca métricas claras: categorías de costos específicas que se pretenden reducir, medidas de calidad que deben mantenerse o mejorarse, indicadores de equidad y puntos de referencia de satisfacción del usuario.
Realice un seguimiento riguroso de estas métricas. Muchos proyectos de IA afirman haber tenido éxito basándose en métricas de rendimiento técnico, sin lograr generar un valor comercial o clínico significativo.
Panorama de políticas y reembolsos
Las políticas gubernamentales influyen en la viabilidad económica de la IA en el sector sanitario a través de la regulación, el reembolso y las iniciativas directas.
Modelos del Centro de Innovación de CMS
El modelo WISeR representa solo uno de los muchos esfuerzos del Centro de Innovación. CMS prueba continuamente nuevos modelos de pago y prestación de servicios, incorporando cada vez más inteligencia artificial y tecnologías de salud digital.
La participación en estos modelos ofrece a los sistemas de salud la oportunidad de probar aplicaciones de IA con cierta protección financiera, respaldo de datos y claridad regulatoria. Además, los modelos influyen en las políticas de reembolso más amplias a medida que las innovaciones exitosas se expanden.
Enfoques de los pagadores comerciales
Los planes de salud comerciales están implementando la IA en dos frentes: utilizando la IA internamente para el procesamiento de reclamaciones, la gestión de la utilización y la detección de fraudes, al tiempo que evalúan las políticas de cobertura para los servicios clínicos mejorados con IA.
La política de cobertura sigue siendo inconsistente. Algunos planes cubren los diagnósticos mejorados con IA bajo códigos existentes. Otros requieren documentación específica que justifique la necesidad médica. Algunos contratos experimentales vinculan el reembolso a indicadores de calidad o costos basados en IA.
Esta fragmentación plantea dificultades para los proveedores que intentan implementar la IA de forma coherente en los diversos contratos con las aseguradoras.
Perspectivas internacionales
Los sistemas sanitarios fuera de Estados Unidos se enfrentan a diferentes limitaciones e incentivos económicos. Los servicios nacionales de salud del Reino Unido y otros países realizan evaluaciones sistemáticas de tecnologías sanitarias para intervenciones con IA, sopesando la rentabilidad desde una perspectiva social.
Estas evaluaciones suelen aplicar umbrales de rentabilidad más estrictos que las decisiones comerciales estadounidenses, lo que podría limitar la adopción de la IA en zonas donde la evidencia aún es preliminar. Sin embargo, también proporcionan marcos más consistentes y basados en evidencia para evaluar el valor económico.
Mirando hacia el futuro: ¿Qué nos deparan los próximos cinco años?
La inteligencia artificial aplicada a la atención médica aún está en sus inicios. Diversas tendencias influirán en los costos hasta 2030 y más allá.
Modelos fundamentales e IA generativa
Los modelos de lenguaje de gran tamaño y los modelos base multimodales prometen mayores capacidades con menos entrenamiento personalizado para cada tarea. Esto podría reducir drásticamente el costo de implementar la IA en nuevos casos de uso.
Sin embargo, los modelos fundamentales también introducen nuevos desafíos: mayores costos computacionales para la inferencia, preocupaciones sobre la propiedad intelectual y la privacidad de los datos, y el riesgo de obtener resultados que parezcan seguros pero que sean inexactos.
La investigación de la Universidad de Michigan que compara Clinical-BigBird con GPT-4 sugiere que los modelos diseñados específicamente para este fin pueden conservar ventajas para tareas sanitarias concretas, al menos en términos de rentabilidad, si no siempre en cuanto a capacidad.
Evolución regulatoria
La FDA continúa desarrollando marcos regulatorios para dispositivos médicos basados en IA/aprendizaje automático, incluyendo enfoques para algoritmos de aprendizaje continuo. Unas vías regulatorias más claras deberían reducir la incertidumbre en materia de cumplimiento, lo que podría disminuir la prima de riesgo que las organizaciones asignan a las inversiones en IA.
Por el contrario, unos requisitos más estrictos de vigilancia posterior a la comercialización podrían aumentar los costes de cumplimiento normativo.
Alineación de la atención basada en el valor
A medida que el sistema de pago de la atención médica pasa de los modelos de pago por servicio a los modelos basados en el valor, la capacidad de la IA para mejorar los resultados y, al mismo tiempo, reducir los costos, se alinea cada vez más directamente con los incentivos financieros.
Las organizaciones que asumen riesgos financieros en relación con la salud de la población tienen una mayor motivación para invertir en herramientas de IA para la coordinación de la atención, la intervención predictiva y la optimización de recursos.
Esta alineación podría acelerar la adopción y orientar la atención hacia casos de uso de alto valor.
Requisitos de equidad
Se prevé un creciente énfasis en las políticas de equidad en la implementación de la IA. Es posible que CMS y otros pagadores exijan pruebas de un desempeño equitativo entre las poblaciones como condición para la cobertura o la participación en los modelos de pago.
Esto podría aumentar los costos de evaluación, pero también garantizaría que los beneficios económicos no se obtengan a expensas de las poblaciones vulnerables.
Preguntas frecuentes
¿La IA realmente reduce los costes sanitarios o los aumenta?
La respuesta depende del contexto. La IA demuestra un claro potencial de reducción de costos en áreas operativas como la gestión del ciclo de ingresos, la planificación de la fuerza laboral y la optimización de la cadena de suministro, con algunos sistemas de salud que reportan ahorros en costos laborales de varios puntos porcentuales. La IA clínica se muestra prometedora para prevenir procedimientos innecesarios y mejorar la precisión diagnóstica, lo que puede reducir costos. Sin embargo, la IA también genera presiones de costos debido a las inversiones en infraestructura, la demanda inducida por mejores diagnósticos y los requisitos de mantenimiento continuo. Las revisiones sistemáticas encuentran que muchas evaluaciones económicas subestiman estos costos indirectos, lo que podría sobreestimar los beneficios netos. El impacto general depende de la calidad de la implementación, la selección de casos de uso y una contabilidad de costos integral.
¿Cuáles son los principales componentes de coste de la implementación de la IA en la atención sanitaria?
Más allá del coste directo de los algoritmos de IA, las organizaciones se enfrentan a gastos sustanciales en la integración de la historia clínica electrónica y el desarrollo de API, el almacenamiento y preprocesamiento de datos, la infraestructura de entrenamiento de modelos (a menudo basada en la nube), los sistemas de inferencia, las plataformas de monitorización y alertas, los controles de seguridad y cumplimiento, la formación del personal y el rediseño de los flujos de trabajo. Para los grandes sistemas sanitarios, estos componentes de infraestructura pueden requerir inversiones millonarias antes de obtener beneficios. Las soluciones de los proveedores alivian parte de la carga de la infraestructura, pero conllevan costes de suscripción y un posible bloqueo. Tanto el desarrollo interno como la adquisición de soluciones requieren una inversión significativa en gestión del cambio para garantizar una adopción eficaz.
¿Cómo utiliza el modelo WISeR la IA para controlar los costes de Medicare?
El modelo de reducción de servicios innecesarios e inapropiados (WISeR), lanzado por CMS en junio de 2025, combina inteligencia artificial y aprendizaje automático con la revisión clínica humana para identificar servicios potencialmente innecesarios o inapropiados antes de que Medicare los pague. Este modelo voluntario busca combatir la atención médica innecesaria aprovechando la velocidad de la tecnología junto con la experiencia de profesionales clínicos para agilizar los procesos de autorización previa. Según CMS, este enfoque ayuda a proteger a los beneficiarios de procedimientos innecesarios y a salvaguardar los fondos públicos. La eficacia del modelo dependerá de un equilibrio entre la prevención del fraude, la carga administrativa y las preocupaciones sobre el acceso a la atención médica.
¿Por qué algunas evaluaciones económicas de la IA sobreestiman el ahorro de costes?
Las revisiones sistemáticas identifican varios problemas metodológicos. Muchas evaluaciones se basan en modelos estáticos que no capturan el aprendizaje adaptativo de los sistemas de IA a lo largo del tiempo, lo que podría sobreestimar los beneficios a largo plazo. Los estudios suelen centrarse exclusivamente en los costos directos de la intervención, subestimando las inversiones en infraestructura, los gastos indirectos y los requisitos de mantenimiento. Las implementaciones piloto suelen realizarse en entornos de investigación con infraestructura subvencionada o acuerdos con proveedores que no reflejan costos operativos sostenibles. Además, las evaluaciones a menudo omiten consideraciones de equidad y análisis de subgrupos, lo que impide detectar el rendimiento diferencial entre poblaciones. Un análisis integral del costo total de propiedad durante períodos de varios años proporciona una evaluación más precisa que los costos operativos algorítmicos por sí solos.
¿En qué ámbitos de la atención sanitaria ha demostrado la IA una mayor rentabilidad?
La detección de retinopatía diabética demuestra uno de los perfiles de costo-beneficio más sólidos, ya que la clasificación automatizada mediante IA permite que entornos no especializados realicen exámenes de detección, previniendo la ceguera y sus enormes consecuencias económicas. La gestión del ciclo de ingresos muestra beneficios igualmente claros, con modelos diseñados específicamente para la codificación médica que ofrecen una precisión superior con costos computacionales significativamente menores que los modelos base de propósito general. Las aplicaciones operativas en la planificación de personal y la optimización de la cadena de suministro generan ahorros cuantificables en plazos más cortos sin considerar el riesgo clínico. La optimización del flujo de trabajo en radiología reduce los falsos positivos y mejora el rendimiento con beneficios bien documentados. Estos casos de uso comparten características como tareas bien definidas, altos volúmenes y métricas de resultados claras.
¿Cómo afectan las consideraciones de equidad a la economía de la atención médica basada en la IA?
Los modelos de IA pueden tener un rendimiento diferente según los grupos demográficos, lo que significa que la rentabilidad varía según la población. Una intervención podría ser muy rentable para la población mayoritaria, pero ineficaz o perjudicial para las minorías si se entrena principalmente con datos no representativos. La atención virtual y la monitorización remota con IA requieren acceso a internet, alfabetización digital y dispositivos, lo que excluye a las poblaciones que carecen de estos recursos y puede exacerbar las desigualdades. El impacto en la fuerza laboral también varía: la automatización afecta a los codificadores médicos y al personal administrativo, a la vez que crea demanda de puestos técnicos accesibles principalmente a trabajadores ya privilegiados. Una evaluación económica integral debería incluir análisis de subgrupos según la raza, la etnia, el nivel socioeconómico y la geografía, aunque muchos estudios publicados los omiten por completo.
¿Qué deberían priorizar los líderes del sistema de salud al implementar la IA?
Comience con aplicaciones de IA operativas que ofrezcan un ROI más claro y menos riesgos clínicos (programación de personal, optimización de la cadena de suministro, automatización del ciclo de ingresos) para generar confianza y capacidad organizacional. Exija un análisis integral del costo total de propiedad, incluyendo infraestructura, integración, capacitación y costos de mantenimiento, no solo los ahorros que afirma el proveedor. Invierta en gobernanza de datos, capacidades de integración e infraestructura analítica como requisitos previos para una implementación exitosa de la IA. Rediseñe los flujos de trabajo en torno a la IA en lugar de insertar la tecnología en los procesos existentes, involucrando al personal de primera línea en todo momento. Establezca métricas claras antes de la implementación que abarquen objetivos de costos, mantenimiento de calidad, indicadores de equidad y satisfacción del usuario. Realice un seguimiento riguroso para garantizar que la IA brinde un valor comercial y clínico significativo más allá del rendimiento técnico.
Conclusión: Cómo afrontar la paradoja del coste de la IA
La inteligencia artificial en el sector sanitario plantea una auténtica paradoja. Esta tecnología ofrece vías legítimas para la reducción de costes mediante la eficiencia operativa, la precisión diagnóstica y la optimización de recursos. Al mismo tiempo, introduce nuevas presiones de costes derivadas de la inversión en infraestructuras, la demanda inducida y la complejidad de la implementación.
Ni la visión optimista de que la IA reducirá drásticamente el gasto sanitario ni la visión pesimista de que la IA es simplemente otra tecnología costosa que eleva los costes reflejan la realidad en su totalidad.
El impacto económico real depende de la ejecución. Las organizaciones que invierten en infraestructura de datos, priorizan los casos de uso de alto valor, rediseñan los flujos de trabajo de forma inteligente y contabilizan exhaustivamente los costos totales pueden lograr ahorros significativos y mejoras en la calidad. Aquellas que persiguen la novedad tecnológica sin disciplina estratégica probablemente obtendrán resultados decepcionantes.
Las iniciativas gubernamentales como el modelo WISeR y los esfuerzos de modernización de CMS en general indican una alineación de políticas hacia el control de costos mediante inteligencia artificial, pero los detalles de la implementación son cruciales. Lograr un equilibrio entre la prevención del fraude, la carga administrativa y el acceso a la atención médica sigue siendo un desafío.
La evidencia científica sigue consolidándose. Las revisiones sistemáticas revelan tanto el potencial clínico de la IA como la complejidad económica, a menudo subestimada en las evaluaciones iniciales. El modelado dinámico, el análisis de equidad y la contabilidad integral de costos proporcionarán una guía más fiable para quienes toman las decisiones.
Por ahora, los líderes del sector sanitario deberían abordar la IA con optimismo informado: entusiasmados ante las oportunidades reales, realistas ante los desafíos y rigurosos en la medición. La tecnología por sí sola no resolverá la crisis de costes sanitarios, pero representa una herramienta poderosa cuando se aplica estratégicamente.
Las organizaciones que logren desenvolverse con éxito en esta complejidad —desarrollando capacidades, seleccionando sabiamente, implementando con criterio y midiendo rigurosamente— obtendrán ventajas competitivas en un panorama sanitario cada vez más orientado al valor.
¿Listo para evaluar las oportunidades de IA para su organización? Comience con una evaluación integral de necesidades, un inventario honesto de capacidades y un análisis del costo total de propiedad. La inversión en planificación estratégica se traducirá en un éxito de implementación.
