Kurzzusammenfassung: Künstliche Intelligenz wird Radiologen nicht ersetzen, aber ihren Arbeitsablauf grundlegend verändern. Radiologen, die KI in ihre Praxis integrieren, werden gegenüber jenen, die sich der Einführung verschließen, deutliche Vorteile haben. Die Technologie ist bei bestimmten Detektionsaufgaben hervorragend, es mangelt ihr jedoch an klinischem Urteilsvermögen, Patientenkontakt und kontextbezogenem Denken, die die Expertise in der Radiologie ausmachen.
Die Debatte nahm 2016 richtig Fahrt auf, als Geoffrey Hinton, ein Pionier des Deep Learning, eine kühne Prognose abgab: Medizinische Fakultäten sollten die Ausbildung von Radiologen einstellen, da KI sie innerhalb von fünf Jahren übertreffen würde. Diese Frist ist verstrichen.
Doch die Realität sieht anders aus: Die Ausbildungsplätze in der Radiologie sind weiterhin hart umkämpft. Das American College of Radiology investiert weiterhin in Aus- und Weiterbildung sowie in die Förderung des ärztlichen Nachwuchses. Und Radiologen sind so ausgelastet wie nie zuvor.
Was ist da los? Hatte Hinton unrecht, oder ist die Störung nur verzögert?
Die Wahrheit ist differenzierter, als Schwarzmaler oder Skeptiker annehmen. Künstliche Intelligenz hat in der medizinischen Bildgebung bemerkenswerte Fortschritte erzielt, aber sie hat durch reine Automatisierung keine einzige Radiologenstelle ersetzt. Stattdessen geschieht etwas viel Interessanteres.
Warum die Debatte um die Ablösung anhält
Um zu verstehen, warum diese Frage nicht verschwinden wird, muss man sich ansehen, was KI in der Radiologie heute tatsächlich leisten kann und womit die Technologie im Kern noch immer zu kämpfen hat.
Die Mustererkennung in medizinischen Bildern ist genau die Art von Aufgabe, bei der Deep Learning seine Stärken ausspielt. Füttert man ein neuronales Netzwerk mit Tausenden von Röntgenaufnahmen des Brustkorbs, die auf eine Lungenentzündung hindeuten, lernt es, die subtilen Verschattungen zu erkennen, die auf eine Infektion hinweisen. Trainiert man es mit Mammografien, identifiziert es verdächtige Raumforderungen mit beeindruckender Genauigkeit.
Aber die Sache ist die: Radiologie ist nicht nur Mustererkennung.
Radiologen verknüpfen Bildgebungsbefunde mit der Krankengeschichte, Laborergebnissen, Voruntersuchungen und dem klinischen Kontext. Sie kommunizieren mit den überweisenden Ärzten, um offene Fragen zu klären. Sie führen bildgesteuerte Eingriffe durch, die schnelle Entscheidungen und manuelle Geschicklichkeit erfordern. Dabei entdecken sie auch unerwartete Befunde, die nicht Teil der ursprünglichen klinischen Fragestellung waren.
Laut einer in RSNA-Fachzeitschriften veröffentlichten Studie verließen sich Ärzte auch dann stark auf fehlerhafte KI-Empfehlungen, was die diagnostische Genauigkeit deutlich verringerte. Eine im November 2024 in der Fachzeitschrift „Radiology“ veröffentlichte Studie zeigte, dass Radiologen sich bei Hinweisen der KI auf bestimmte Bereiche in Röntgenbildern mitunter übermäßig auf diese Empfehlungen verließen, selbst wenn diese falsch waren. Dies verdeutlicht einen entscheidenden Punkt: KI ist ein leistungsstarkes Werkzeug, aber kein vollständiger Ersatz für Ärzte.
Das US-Gesundheitsministerium veröffentlichte im Januar 2025 einen Strategieplan für KI im Gesundheitswesen, der Empfehlungen des American College of Radiology aufgreift. Der Plan priorisiert KI-Innovationen neben Vertrauenswürdigkeit, einem breiteren Zugang zur Gesundheitsversorgung und der Weiterbildung von Fachkräften. Was fehlt? Jegliche Andeutung, dass Gesundheitsfachkräfte überflüssig werden könnten.
Was KI heute in der Radiologie zuverlässig leisten kann
Lasst uns konkret werden und uns darauf konzentrieren, wo KI in der klinischen Praxis bereits jetzt einen Mehrwert bietet, und nicht auf spekulative Zukunftsszenarien.
Erkennung spezifischer Anomalien
Künstliche Intelligenz eignet sich hervorragend zum Erkennen spezifischer Befunde in bildgebenden Untersuchungen. Von der FDA zugelassene Tools können Frakturen auf Skelettröntgenbildern, einen Pneumothorax auf Röntgenaufnahmen des Brustkorbs, intrakranielle Blutungen in CT-Scans und Lungenrundherde in der Thorax-CT identifizieren.
Laut klinischen Validierungsdaten erreichen einige KI-Tools wie AZtrauma eine Reduzierung der Bearbeitungszeit in Gesundheitszentren um bis zu 831 TP3T bei der Erkennung von Frakturen, Luxationen und Gelenkergüssen auf Röntgenbildern. Das ist eine echte Verbesserung des Arbeitsablaufs.
AZchest, ein weiteres CE- und FDA-zugelassenes Produkt, hilft bei der Erkennung von Anomalien auf Röntgenaufnahmen des Brustkorbs. Es handelt sich hierbei nicht um experimentelle Technologien – sie werden aktiv in der klinischen Praxis eingesetzt.
Eine Ende 2025 veröffentlichte Studie zeigt, dass derzeit für 701 Tsd. 3T MRT-Workflow-Schritte und 641 Tsd. 3T CT-Workflow-Schritte KI-Lösungen verfügbar sind. Im Vergleich dazu werden in der interventionellen Radiologie nur 551 Tsd. 3T Workflow-Schritte durch KI unterstützt. Die diagnostische Bildgebung hat sich schneller weiterentwickelt als interventionelle Verfahren, was angesichts der unterschiedlichen Komplexität nachvollziehbar ist.
Priorisierung und Triage der Arbeitsliste
Eine der praktischsten Anwendungen von KI ist die Priorisierung von Untersuchungen für die radiologische Befundung. Ein Algorithmus kann eingehende Untersuchungen scannen und diejenigen mit kritischen Befunden – wie einer massiven Lungenembolie, einem akuten Schlaganfall oder einem Schädel-Hirn-Trauma – kennzeichnen und sie so in der Befundungsreihenfolge priorisieren.
Dies ersetzt nicht die radiologische Befundung. Es stellt sicher, dass zeitkritische Fälle dringend behandelt werden, wodurch potenziell Leben gerettet und gleichzeitig der Stress durch die Bewältigung überbordender Arbeitslisten reduziert wird.
Mal ehrlich: Radiologen stehen unter enormem Arbeitsdruck. Der Bericht des American College of Radiology zur Arbeitsbelastung des Personals aus dem Jahr 2025 betont, dass zur Entlastung dieser Patientengruppe die Berücksichtigung bestehender Trends und die Suche nach bisher übersehenen Lösungen notwendig sind. KI-gestützte Triage ist eine solche Lösung.
Quantitative Analyse und Messungen
Künstliche Intelligenz kann wiederkehrende quantitative Aufgaben schneller und zuverlässiger als Menschen ausführen. Die Messung von Tumordimensionen zur Bestimmung von Ansprechkriterien in der Onkologie, die Berechnung der Ejektionsfraktion in der Herzbildgebung oder die volumetrische Analyse von Hirnstrukturen – dies sind ideale Anwendungsgebiete für KI.
Die Technologie ermüdet nicht. Sie weist keine täglichen Messschwankungen auf. Bei Langzeitstudien zur Verfolgung des Krankheitsverlaufs können KI-generierte Messungen reproduzierbarer sein als manuelle Verfahren.
Unterstützung bei der Berichtserstellung
Multimodale generative KI-Modelle können nun radiologische Befunde direkt aus Bilddaten erstellen. Forschungsergebnisse vom Dezember 2025 zeigen, dass diese Modelle immer leistungsfähiger werden, obwohl sie einer sorgfältigen Validierung bedürfen.
Das Schlüsselwort? Entwurf. Diese KI-generierten Befunde müssen von Radiologen überprüft und bearbeitet werden. Klinische Präzision ist von enormer Bedeutung – ein übersehener Zusatz oder ein unangemessen hoher Grad an Sicherheit kann überweisende Ärzte in die Irre führen und Patienten schaden.
Aber Moment mal. Wenn KI einen kompetenten ersten Entwurf erstellen kann, den ein Radiologe dann verfeinert, ist das eine Produktivitätssteigerung, kein Ersatz.
Was KI in der Radiologie nicht leisten kann
Nun zu den Einschränkungen, die KI daran hindern, als autonomer Radiologe zu fungieren, unabhängig davon, wie ausgefeilt die Algorithmen auch sein mögen.
Integration des klinischen Kontextes
Bildgebende Verfahren werden nie isoliert betrachtet. Ein kleiner Lungenknoten hat bei einem 25-jährigen Nichtraucher eine ganz andere Bedeutung als bei einem 65-Jährigen mit Raucheranamnese. Derselbe Befund kann in einem klinischen Szenario von entscheidender Bedeutung sein, in einem anderen hingegen nur ein Zufallsbefund.
KI-Modelle, die anhand von Bildern trainiert wurden, haben Schwierigkeiten mit diesem kontextbezogenen Denken. Sie integrieren Patientenalter, Symptome, Laborwerte, Medikamentenliste, Operationsgeschichte und Familienanamnese nicht auf natürliche Weise, wie es ein Radiologe automatisch tut.
Laut einer Ende 2025 veröffentlichten Studie zur Generalisierbarkeit von KI-Modellen versagen diese häufig, wenn sie in anderen klinischen Umgebungen eingesetzt werden als denen, in denen sie trainiert wurden. Nach der Auswertung von Studien zu verschiedenen diagnostischen Aufgaben stellten die Forscher fest, dass nur sechs die Einschlusskriterien für eine robuste externe Validierung erfüllten. Modelle, die in einer Einrichtung hervorragende Ergebnisse erzielten, scheiterten bei der Anwendung in Krankenhäusern mit anderen Patientenpopulationen, Bildgebungsprotokollen oder Scannergeräten.
Das ist ein Problem der Generalisierbarkeit, das menschliche Radiologen nicht haben. Die Ausbildung an einer Einrichtung hindert einen Radiologen nicht daran, an einer anderen Einrichtung kompetent zu arbeiten.
Unerwartete Ergebnisse und umfassende Analyse
Hier ein Szenario, mit dem KI schlecht zurechtkommt: eine CT-Untersuchung, die zur Abklärung von Bauchschmerzen angeordnet wurde und bei der zufällig ein frühes Lungenkarzinom an den Lungenbasen, subtile Knochenläsionen, die auf eine Metastasierung hindeuten, oder ein Bauchaortenaneurysma festgestellt werden.
Aufgabenspezifische KI sucht nach dem, wofür sie trainiert wurde. Ein für die Erkennung von Nierensteinen optimiertes Modell wird beispielsweise eine auffällige Pankreasmasse nicht erkennen. Radiologen führen umfassende Untersuchungen durch und beurteilen jede im Bild sichtbare Struktur unabhängig von der klinischen Indikation.
In Diskussionen unter Radiologen wird dieser Punkt immer wieder betont. Künstliche Intelligenz mag bei eng gefassten Erkennungsaufgaben den Menschen überlegen sein, aber die Radiologie erfordert eine umfassende Überwachung dutzender potenzieller Befunde gleichzeitig.
Interventionelle Verfahren
Bildgesteuerte Biopsien, Drainageneinlagen, Tumorablationen und Gefäßinterventionen erfordern manuelle Fertigkeiten, Echtzeit-Entscheidungsfindung und Patienteninteraktion. Einige Studien zeigen, dass KI-Systeme bewegliche Katheter lokalisieren und Anweisungen geben können, doch die Kluft zwischen “Unterstützung” und “autonomer Durchführung” ist weiterhin groß.
Die systematische Übersichtsarbeit von 2025 stellte fest, dass derzeit nur für 551 Schritte des interventionellen Arbeitsablaufs KI-Lösungen verfügbar sind, verglichen mit 701 Schritten im MRT. Diese Diskrepanz ist nachvollziehbar – die interventionelle Radiologie vereint Bildinterpretation mit prozeduraler Expertise, die noch weit von einer Automatisierung entfernt ist.
Kommunikation und Zusammenarbeit
Radiologen erhalten regelmäßig Anrufe von Notfallmedizinern, die sich über Bildgebungsprotokolle beraten lassen möchten, von Chirurgen, die die Operationsplanung besprechen, von Onkologen, die das Ansprechen des Tumors überprüfen, und von Hausärzten, die Befunde klären möchten.
Diese Beratungen erfordern differenziertes medizinisches Wissen, Kommunikationsfähigkeiten und gemeinsames Urteilsvermögen. Es handelt sich im Kern um menschliche Interaktionen, die KI nicht nachbilden kann.
Sehen Sie, das ist wichtiger, als es vielleicht scheint. Radiologie ist kein reiner Bildlesedienst. Sie ist ein klinisches Fachgebiet, das tief in die multidisziplinäre Patientenversorgung eingebunden ist.
Die wahre Transformation: Erweiterung statt Ersatz
Was geschieht also tatsächlich in radiologischen Abteilungen, die KI einsetzen? Das sich abzeichnende Muster ist Zusammenarbeit, nicht Wettbewerb.
KI übernimmt die routinemäßigen Erkennungs- und Messaufgaben. Radiologen können sich dadurch komplexen Fällen widmen, Befunde in den klinischen Kontext einordnen und mit den Behandlungsteams kommunizieren. Die Arbeitsbelastung wird so besser zu bewältigen, ohne dass die Expertise der Radiologen verloren geht.
Laut einer Analyse der Brookings Institution vom Oktober 2025 deuten Arbeitsmarktdaten – zumindest vorerst – nicht auf einen Einbruch der KI-Arbeitsplätze hin. Einer Analyse vom Oktober 2025 zufolge, die sich auf Daten von Anthropic stützt, diente etwa die Hälfte der Nutzung des Chatbots Claude der Unterstützung menschlicher Arbeit, während 771.030.000 Business-APIs für die Automatisierung eingesetzt wurden. Diese Entwicklung sollte beobachtet werden, die aktuellen Beschäftigungsdaten bleiben jedoch stabil.
Übersetzung? Unternehmen experimentieren mit Automatisierung, aber in den meisten Sektoren, einschließlich des Gesundheitswesens, ist es bisher nicht zu einem tatsächlichen Arbeitsplatzabbau gekommen.
Das American College of Radiology hat sich als Vorreiter bei der Integration von KI positioniert, nicht im Widerstand gegen KI. Der Wirkungsbericht 2024 der Organisation betont die erfolgreiche Implementierung neuer Technologien bei gleichzeitiger Unterstützung der Fachkräfte durch Weiterbildung und Interessenvertretung.
Das ist die pragmatische Antwort. Radiologen, die KI-Tools nutzen, werden Wettbewerbsvorteile haben. Radiologen, die diese Technologien ignorieren, riskieren, weniger effizient zu sein als ihre Kollegen, die sie einsetzen.
Das ist aber etwas anderes, als zu sagen, dass KI Radiologen vollständig ersetzen wird.
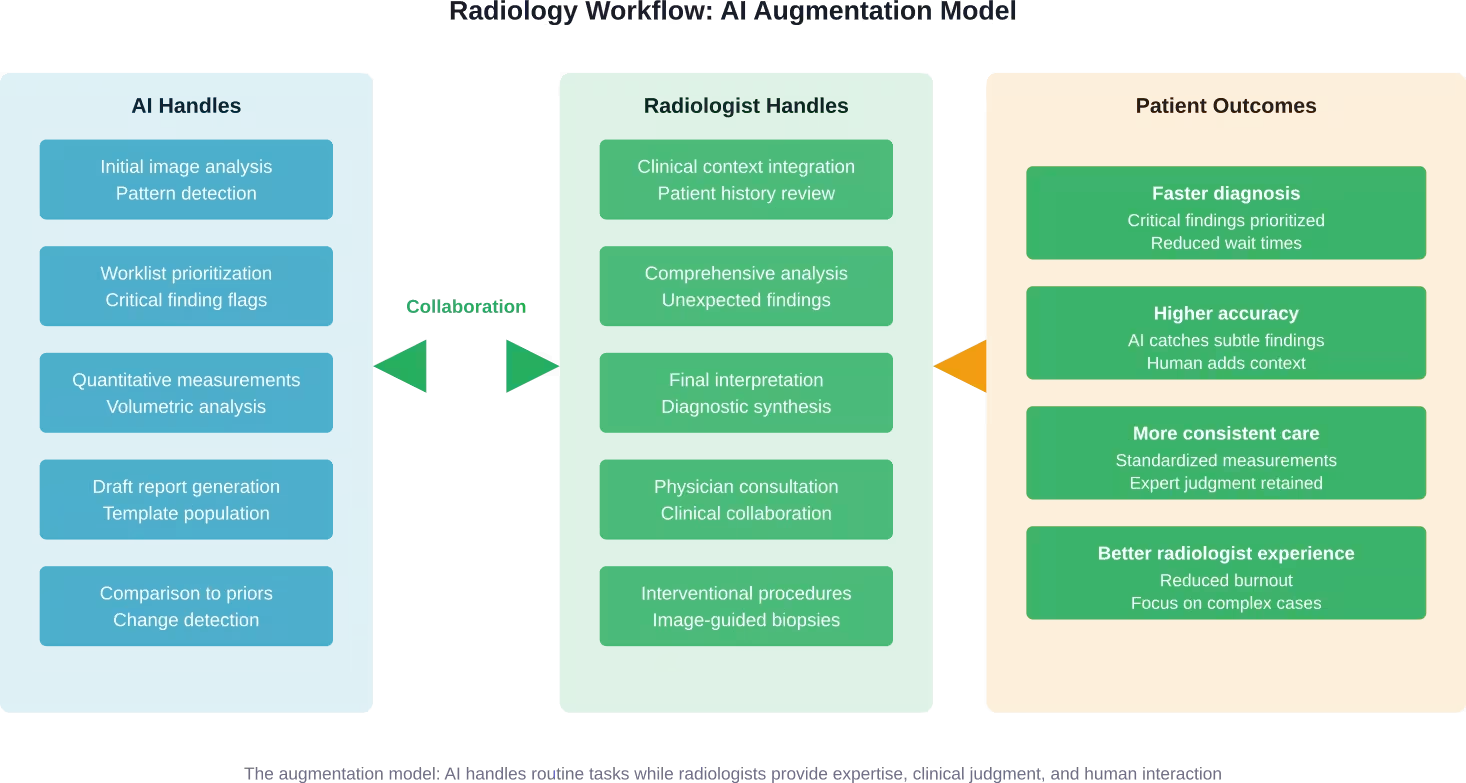
Klinische Validierung: Das entscheidende Unterscheidungsmerkmal
Nicht alle KI-Tools sind gleichwertig. Der Markt für KI in der Radiologie hat einen rasanten Aufschwung erlebt, und die Liste der von der FDA zugelassenen KI-gestützten Medizinprodukte enthält zahlreiche autorisierte Produkte. Eine Zulassung garantiert jedoch keine klinische Nützlichkeit.
Klinische Validierung bedeutet, dass das KI-Tool in realen klinischen Umgebungen mit unterschiedlichen Patientengruppen getestet wurde und die behaupteten Vorteile nachweislich erbracht hat. Dies geht über technische Leistungskennzahlen hinaus, die anhand kuratierter Datensätze gemessen wurden.
Eine Ende 2025 veröffentlichte Studie zur Generalisierbarkeit von KI ergab, dass die meisten KI-Modelle außerhalb ihrer Trainingsumgebungen Schwierigkeiten haben. Nach der Analyse von Studien aus PubMed und Embase erfüllten lediglich sechs die strengen Einschlusskriterien für eine externe Validierung. Die Diskrepanz zwischen Laborergebnissen und praktischer Anwendbarkeit ist erheblich.
Worauf sollten Gesundheitssysteme bei der Bewertung von KI-gestützten radiologischen Werkzeugen achten?
| Validierungskriterium | Worauf Sie achten sollten | Warum es wichtig ist |
|---|---|---|
| Externe Validierung | Erprobung an mehreren Institutionen, die über den Ort der Modellentwicklung hinausgehen. | Beweist, dass das Modell auf verschiedene Patientenpopulationen und Bildgebungsprotokolle verallgemeinert werden kann. |
| Prospektive Studien | Echtzeit-Einsatzdaten, nicht nur retrospektive Analysen | Zeigt die tatsächliche Workflow-Integration und die klinische Auswirkung. |
| Genehmigung durch die Behörden | FDA-Zulassung oder CE-Kennzeichnung für den vorgesehenen klinischen Einsatz | Bestätigt die Sicherheits- und Wirksamkeitsprüfung durch die Aufsichtsbehörden |
| Peer-Review-Veröffentlichungen | Unabhängige Forschungsergebnisse, veröffentlicht in renommierten medizinischen Fachzeitschriften. | Bietet transparente Methodik und Ergebnisprüfung |
| Daten zu klinischen Ergebnissen | Nachweis verbesserter Patientenergebnisse, nicht nur von Erkennungsmetriken | Zeigt, dass das Tool tatsächlich den Patienten nützt, nicht nur den Radiologen. |
| Implementierungsunterstützung | Schulungen, Unterstützung bei der Workflow-Integration, laufender technischer Support | Bestimmt, ob die Einführung in der Praxis gelingt oder scheitert. |
Das Data Science Institute des American College of Radiology hat Programme zur Evaluierung von KI-Tools und zur Beratung der radiologischen Fachwelt eingerichtet. Diese Ressourcen helfen, Marketingversprechen zu durchschauen und wirklich validierte Lösungen zu identifizieren.
Die Realität der Arbeitskräfte
Trotz jahrzehntelanger Prognosen, KI werde Radiologen ersetzen, zeichnen die Arbeitsmarktdaten ein anderes Bild. Die Ausbildungsplätze in der Radiologie sind weiterhin hart umkämpft. Die Gehälter von Radiologen sind nach wie vor hoch. Die Nachfrage nach bildgebenden Verfahren wächst weiterhin schneller, als die Zahl der Radiologen steigen kann.
Der Bericht des American College of Radiology aus dem Jahr 2025 zur Belastung der Arbeitskräfte stellt fest, dass zur Entlastung des Personals die Berücksichtigung von Trends und die Suche nach übersehenen Lösungen erforderlich sind – die Unterstützung durch künstliche Intelligenz ist eine davon.
Das Problem mit der Arbeitsbelastung ist folgendes: Das Bildgebungsvolumen hat sich über die Jahrzehnte mit dem technologischen Fortschritt und der Ausweitung der klinischen Anwendungen dramatisch erhöht. CT-Scans, die in den 1980er-Jahren Stunden dauerten, sind heute in wenigen Minuten erledigt. Die Möglichkeiten der MRT haben sich rasant weiterentwickelt. Auch die Nuklearmedizin und die molekulare Bildgebung haben große Fortschritte gemacht. Jeder dieser Fortschritte führt zu mehr Untersuchungen, die Radiologen auswerten müssen.
Künstliche Intelligenz vernichtet keine Radiologenstellen. Sie hilft ihnen, ein sonst überwältigendes Arbeitsaufkommen zu bewältigen.
Die Diskussionen unter Radiologen zeigen eine pragmatische Haltung. Viele erkennen an, dass KI die Arbeitsabläufe grundlegend verändern wird. Nur wenige erwarten, dass sie ihren Beruf überflüssig macht. Die meisten konzentrieren sich darauf, den effektiven Umgang mit KI-Werkzeugen zu erlernen, anstatt sich ihnen zu widersetzen.
Das ist wahrscheinlich der klügste Ansatz.
Die radiologische Ausbildung passt sich an
Laut Angaben des American College of Radiology muss sich die radiologische Ausbildung an die sich wandelnden Gegebenheiten anpassen. Medizinische Fakultäten überdenken ihre Lehrpläne, um angehende Radiologen auf eine Zukunft vorzubereiten, in der KI allgegenwärtig ist.
Das bedeutet nicht, weniger Radiologen auszubilden. Es bedeutet, anders auszubilden.
Radiologen der Zukunft müssen die Möglichkeiten und Grenzen von KI verstehen. Sie benötigen Kompetenzen in der Implementierung, Validierung und Überwachung von KI. Da die Routinediagnostik zunehmend automatisiert wird und sich ihre Rolle hin zu komplexer Befundung und klinischer Zusammenarbeit verlagert, sind verbesserte Kommunikations- und Beratungsfähigkeiten unerlässlich.
Die Radiological Society of North America und das American College of Radiology bieten mittlerweile umfangreiche Bildungsressourcen zum Thema KI an. Weiterbildungsprogramme integrieren KI-Kompetenzen in die Ausbildung. Das Fachgebiet entwickelt sich weiter, es verschwindet nicht.
Was die nächsten fünf Jahre voraussichtlich bringen werden
Technologische Prognosen sind riskant. Doch basierend auf aktuellen Trends und technischen Gegebenheiten erscheinen einige Vorhersagen für den Zeitraum 2026–2031 plausibel.
KI-Werkzeuge werden immer ausgefeilter und breiter eingesetzt. Ihre Verbreitung wird sich mit zunehmender klinischer Validierung und verbesserter Integration beschleunigen. Radiologen werden KI-Unterstützung zunehmend als Standardverfahren und nicht mehr als experimentelle Neuheit nutzen.
Die KI-gestützte Erstellung von Befunden wird sich weiterentwickeln und potenziell einen größeren Teil der routinemäßigen Diktierarbeit übernehmen. Die Überprüfung und Bearbeitung durch Radiologen wird jedoch angesichts der hohen Bedeutung diagnostischer Genauigkeit auf absehbare Zeit unerlässlich bleiben.
In der interventionellen Radiologie werden KI-gestützte Navigationssysteme zwar verbessert, die manuellen Eingriffe werden aber weiterhin in menschlicher Hand bleiben. Robotik könnte dies zwar irgendwann ändern, aber das dürfte noch mindestens zehn Jahre dauern.
Das Problem der Generalisierbarkeit wird sich mit zunehmender Verbreitung von Modellen, die mit vielfältigeren Datensätzen trainiert werden, und Techniken wie föderiertes Lernen, die ein institutionsübergreifendes Training ohne Datenaustausch ermöglichen, allmählich verbessern. Dennoch bleibt dies eine grundlegende Herausforderung, die nicht so schnell verschwinden wird.
Die regulatorischen Rahmenbedingungen werden sich weiterentwickeln. Die FDA hat Ansätze zur Regulierung adaptiver KI vorgeschlagen, die auch nach dem Einsatz kontinuierlich lernt. Der Strategieplan des US-Gesundheitsministeriums vom Januar 2025 signalisiert eine fortlaufende Politikentwicklung in Bezug auf die Vertrauenswürdigkeit von KI, die Demokratisierung des Zugangs und die Auswirkungen auf den Arbeitsmarkt.
Und wie sieht es mit dem Personalbedarf aus? Das Wachstum des Bildgebungsvolumens wird das Wachstum des Radiologenangebots voraussichtlich weiterhin übertreffen. Künstliche Intelligenz wird dazu beitragen, die Lücke zu schließen, aber Radiologenstellen werden nicht verschwinden.
Die Radiologen, die am ehesten erfolgreich sein werden, sind diejenigen, die KI-Tools nutzen, Expertise in deren Anwendung entwickeln und sich auf die einzigartig menschlichen Aspekte ihres Fachgebiets konzentrieren, die Algorithmen nicht nachbilden können.
Auswahl von KI-Tools: Ein praktischer Rahmen
Für radiologische Abteilungen, die den Einsatz von KI erwägen, sollte die klinische Validierung die Entscheidungsfindung bestimmen und nicht Marketingversprechen.
- Beginnen Sie mit konkreten Schmerzpunkten: Ist die Notaufnahme mit zu vielen Kopf-CT-Untersuchungen überlastet? Suchen Sie nach validierten Verfahren zur Erkennung intrakranieller Blutungen. Entstehen bei Mammographie-Screenings Rückstände? Untersuchen Sie KI-gestützte Brustbildgebung mit nachweislichen Erfolgen.
- Bewerten Sie die Werkzeuge anhand der zuvor besprochenen Validierungskriterien: Verlangen Sie Nachweise über externe Validierung, prospektive Studien und Daten zu klinischen Ergebnissen. Bitten Sie andere Institutionen, die die Technologie implementiert haben, um Referenzen.
- Die Workflow-Integration sollte sorgfältig geprüft werden: Selbst eine hervorragende KI, die den Arbeitsablauf von Radiologen revolutioniert, bringt keinen Nutzen, wenn sie niemand nutzt. Die Unterstützung bei der Implementierung ist daher von enormer Bedeutung.
- Leistung nach der Bereitstellung überwachen: KI-Tools sollten sich im Laufe der Zeit durch Updates verbessern, benötigen aber auch eine kontinuierliche Überwachung, um mögliche Beeinträchtigungen oder Verzerrungen aufzudecken.
- Bewahren Sie eine angemessene Skepsis gegenüber übertriebenen Behauptungen: Wenn ein Anbieter verspricht, seine KI werde “Radiologen ersetzen” oder “die menschliche Befundung überflüssig machen”, ist das ein Warnsignal dafür, dass er die klinische Realität nicht versteht.
Beginnen Sie mit realen radiologischen Aufgaben, bevor Sie eine Vertretung übernehmen.
KI in der Radiologie wird oft als vollständiger Ersatz dargestellt, doch die Realität ist begrenzter. Sie eignet sich am besten für klar definierte Aufgaben – die Auswertung von Bilddaten, das Markieren von Anomalien oder die Priorisierung von Fällen –, während die Interpretation und die klinischen Entscheidungen weiterhin von Spezialisten durchgeführt werden.
AI Superior Sie verfolgen dabei einen praxisorientierten Ansatz. Anstatt KI als eigenständiges Werkzeug zu betrachten, arbeiten sie mit Unternehmen zusammen, um bestehende Arbeitsabläufe abzubilden, sinnvolle Automatisierungsbereiche zu identifizieren und individuelle Lösungen zu entwickeln, die sich in bestehende Systeme integrieren lassen. Der Fokus liegt darauf, KI im täglichen Betrieb nutzbar zu machen, nicht nur ihre Funktionsfähigkeit im Alleingang zu beweisen.
Wenn Sie KI in der Radiologie evaluieren, ist es sinnvoller, sie anhand realer Prozesse zu testen, anstatt sich auf allgemeine Aussagen zu verlassen. Wenden Sie sich an AI Superior und untersuchen Sie, welche Teile Ihres Arbeitsablaufs verbessert werden können, ohne die Arbeitsweise der Spezialisten zu verändern.
Die Rolle von Berufsverbänden
Das American College of Radiology und die Radiological Society of North America haben sich als Wegweiser durch den KI-Transformationsprozess positioniert, anstatt als Hindernisse dafür.
Die KI-Politikempfehlungen des ACR an die Bundesregierung im letzten Jahrzehnt betonten die verantwortungsvolle Entwicklung, die angemessene Validierung und die Einbindung von Radiologen in die Aufsicht. Der im Januar 2025 veröffentlichte Strategieplan des HHS greift viele dieser Empfehlungen auf.
Diese Organisationen stellen Bildungsressourcen bereit, legen Standards für die Validierung von KI fest und setzen sich für Richtlinien ein, die sowohl Innovation als auch Patientensicherheit fördern. Sie verkörpern einen pragmatischen Mittelweg zwischen Technikoptimismus und technikfeindlichem Widerstand.
Für Radiologen, die diesen Übergang bewältigen, bietet die Mitarbeit in Berufsverbänden wertvolle Orientierung und Unterstützung durch die Gemeinschaft.
Umgang mit Bedenken und Missverständnissen
Mehrere hartnäckige Missverständnisse über KI in der Radiologie bedürfen einer direkten Auseinandersetzung.
- Missverständnis: Künstliche Intelligenz ist bei der Bildinterpretation bereits besser als Radiologen.
- Wirklichkeit: KI übertrifft Radiologen in kontrollierten Studien bei spezifischen, eng umrissenen Detektionsaufgaben. Die umfassende Bildinterpretation unter Einbeziehung des klinischen Kontextes bleibt jedoch weiterhin eine Angelegenheit des Menschen. Laut einer RSNA-Studie vom November 2024 sank die diagnostische Genauigkeit deutlich, wenn die KI-Empfehlungen fehlerhaft waren, da Ärzte sich zu sehr auf diese verließen. Das ist keine überlegene Leistung – es handelt sich um ein Werkzeug, das der fachkundigen Anleitung bedarf.
- Missverständnis: Sobald die KI bei der Erkennung eine Leistung auf menschlichem Niveau erreicht, werden Radiologen überflüssig.
- Wirklichkeit: Die Detektion ist ein Bestandteil der radiologischen Arbeit. Integration, Kommunikation, Verfahren, unerwartete Befunde und klinisches Denken bleiben auf absehbare Zeit jenseits der Fähigkeiten von KI.
- Missverständnis: Krankenhäuser ersetzen bereits Radiologenstellen durch KI.
- Wirklichkeit: Laut einer Arbeitsmarktanalyse der Brookings Institution vom Oktober 2025 deuten die Beschäftigungsdaten auf Stabilität und nicht auf Umbrüche durch KI hin. Derzeit werden in keinem Gesundheitssystem Radiologenstellen abgebaut und durch KI-Systeme ersetzt.
- Missverständnis: Radiologen, die sich der KI widersetzen, werden keine Probleme haben, denn die Technologie wird überbewertet.
- Wirklichkeit: Die Möglichkeiten der künstlichen Intelligenz sind real und entwickeln sich stetig weiter. Radiologen, die sich KI-Kenntnisse aneignen und diese integrieren können, werden gegenüber jenen im Vorteil sein, die dies nicht tun. Die Technologie ist weder ein Ersatz noch ein bloßer Hype – sie ist ein leistungsstarkes Werkzeug, das Arbeitsabläufe verändert.
Häufig gestellte Fragen
Wird KI Radiologen in den nächsten 10 Jahren ersetzen?
Nein. KI wird die Arbeitsabläufe in der Radiologie zwar grundlegend verändern, doch das Fachgebiet erfordert klinisches Urteilsvermögen, kontextbezogenes Denken, Patienteninteraktion und praktische Fertigkeiten, die KI nicht ersetzen kann. Radiologen, die KI-Tools effektiv einsetzen, werden diejenigen ersetzen, die dies nicht tun, aber KI wird den Beruf nicht überflüssig machen.
Welchen Prozentsatz der radiologischen Aufgaben kann KI derzeit übernehmen?
Laut einer Studie aus dem Jahr 2025 stehen für ca. 701 Tsd.-Schritte im MRT-Workflow und 641 Tsd.-Schritte im CT-Workflow KI-Lösungen zur Verfügung, verglichen mit 551 Tsd.-Schritten in der interventionellen Radiologie. Allerdings bedeutet “verfügbare KI-Lösungen” keine vollständige Automatisierung – die meisten Anwendungen bieten Unterstützung statt autonomer Ausführung.
Werden die Ausbildungsplätze in der Radiologie aufgrund von Bedenken hinsichtlich KI weniger wettbewerbsfähig?
Nein. Die Ausbildungsprogramme für Radiologen bleiben trotz der KI-Prognosen der letzten zehn Jahre wettbewerbsintensiv. Der Bedarf an Radiologen steigt stetig und übersteigt das Angebot, was die Nachfrage trotz der Effizienzsteigerungen durch KI-Unterstützung weiterhin stark erhöht.
Wie genau sind KI-gestützte radiologische Diagnoseverfahren im Vergleich zu menschlichen Radiologen?
Die Genauigkeit variiert je nach Aufgabe und Werkzeug. Bei eng begrenzten Erkennungsaufgaben wie der Identifizierung von Frakturen oder Lungenrundherden können validierte KI-Systeme die menschliche Leistung erreichen oder sogar übertreffen. Die umfassende Bildinterpretation, die Integration des klinischen Kontextes und die Identifizierung unerwarteter Befunde bleiben jedoch Bereiche, in denen Radiologen der KI deutlich überlegen sind. Eine Studie aus dem Jahr 2024 ergab eine diagnostische Genauigkeit von 92,81 TP3T, wenn die KI-Empfehlungen korrekt waren, aber eine deutlich geringere Genauigkeit, wenn die KI-Vorschläge falsch waren. Dies verdeutlicht die Notwendigkeit der fachlichen Überprüfung.
Was sollten Radiologen lernen, um im Zeitalter der KI relevant zu bleiben?
Radiologen sollten sich KI-Kompetenzen aneignen und verstehen, wie Modelle funktionieren und welche Grenzen sie haben. Fähigkeiten in der KI-Validierung, -Implementierung und -Überwachung werden zunehmend an Bedeutung gewinnen. Die Stärkung der Kommunikations-, Beratungs- und klinischen Urteilsfähigkeit wird Radiologen im Zuge der zunehmenden Automatisierung von Routineuntersuchungen differenzieren. Prozedurale Fertigkeiten in der interventionellen Radiologie bleiben weiterhin eine Domäne des Menschen.
Können KI-gestützte radiologische Tools in verschiedenen Krankenhäusern und Patientengruppen eingesetzt werden?
Die Generalisierbarkeit bleibt eine große Herausforderung. Untersuchungen aus dem Jahr 2025 ergaben, dass die meisten KI-Modelle Schwierigkeiten haben, wenn sie außerhalb ihrer Trainingsumgebungen eingesetzt werden. Nur sechs Studien erfüllten strenge Kriterien für eine externe Validierung in verschiedenen klinischen Umgebungen. Modelle, die in einer Einrichtung trainiert wurden, können in anderen Einrichtungen mit abweichenden Patientendemografien, Bildgebungsprotokollen oder Geräten schlechte Ergebnisse liefern. Dies ist eine grundlegende Einschränkung, mit der menschliche Radiologen nicht konfrontiert sind.
Woran erkenne ich, ob ein KI-gestütztes radiologisches Tool klinisch validiert ist?
Achten Sie auf externe Validierung durch mehrere Institutionen, prospektive Implementierungsstudien, FDA-Zulassung oder CE-Kennzeichnung, peer-reviewte Publikationen in renommierten Fachzeitschriften, klinische Ergebnisdaten, die einen Patientennutzen belegen, und Referenzen von Institutionen, die das Tool einsetzen. Das Data Science Institute des American College of Radiology bietet Ressourcen zur Bewertung von KI-Tools. Marketingaussagen sollten durch unabhängige Belege verifiziert werden.
Fazit: Partnerschaft statt Ersatz
Die Frage, ob KI Radiologen ersetzen wird, setzt einen Wettbewerb voraus, der der Realität nicht entspricht. KI ist ein Werkzeug, kein Konkurrent. Sie erledigt bestimmte Aufgaben hervorragend, hat aber Schwierigkeiten mit anderen, die Menschen als selbstverständlich empfinden.
Der Wandel in der Radiologie ähnelt dem, was geschah, als PACS die Filmtechnik ablöste oder CT und MRT aufkamen. Technologie verändert Arbeitsabläufe und erfordert neue Kompetenzen, doch sie macht erfahrene Ärzte nicht überflüssig.
Radiologen beurteilen die Bildgebungsbefunde im Kontext des Patienten. Sie führen Untersuchungen durch, die manuelle Geschicklichkeit und schnelle Entscheidungsfindung erfordern. Sie kommunizieren mit den Behandlungsteams, um Diagnose und Therapie zu steuern. Sie entdecken unerwartete Befunde, die nicht Teil der klinischen Fragestellung waren. Sie bringen menschliches Urteilsvermögen in Situationen ein, in denen algorithmische Gewissheit nicht angebracht ist.
KI zeichnet sich durch Mustererkennung, quantitative Analyse und unermüdliche Zuverlässigkeit aus. Sie kann Arbeitslisten priorisieren, kritische Befunde hervorheben, Strukturen präzise vermessen und Berichte erstellen. Sie steigert die Effizienz von Radiologen, ohne sie überflüssig zu machen.
Die Radiologen, die sich erfolgreich entwickeln werden, sind diejenigen, die diese Werkzeuge nutzen und gleichzeitig die einzigartigen menschlichen Fähigkeiten ausbauen, die KI nicht ersetzen kann. Klinisches Urteilsvermögen, Kommunikationsfähigkeit, Fachkompetenz und umfassende Analyse werden mit der Automatisierung der Routinediagnostik noch wertvoller.
Organisationen wie das American College of Radiology und die Radiological Society of North America begleiten den Berufsstand durch diesen Wandel mit Fortbildungen, Standards und Interessenvertretung. Der strategische Plan des US-Gesundheitsministeriums (HHS) für KI im Gesundheitswesen betont Innovation neben Vertrauenswürdigkeit und Personalentwicklung.
Nein, KI wird Radiologen nicht ersetzen. Aber sie wird das Fachgebiet grundlegend verändern. Und Radiologen, die KI-gestützte Verfahren beherrschen, werden gegenüber denen, die sich dem Wandel widersetzen, deutliche Vorteile haben.
Die Zukunft der Radiologie liegt in der Partnerschaft zwischen menschlicher Expertise und algorithmischer Leistungsfähigkeit. Diese Zukunft ist bereits im Anmarsch.

