Kurzzusammenfassung: Künstliche Intelligenz verändert die Kostenstrukturen im Gesundheitswesen auf komplexe Weise. Obwohl KI vielversprechend ist, um administrative Verschwendung (geschätzt auf 1,4 Billionen US-Dollar jährlich im Jahr 2019), die diagnostische Genauigkeit und die Ressourcenzuweisung zu verbessern, zeichnen systematische Übersichtsarbeiten ein uneinheitliches Bild. Einige KI-Interventionen erreichen Kosten-Nutzen-Verhältnisse unterhalb der akzeptierten Schwellenwerte, doch viele ökonomische Bewertungen unterschätzen Infrastrukturinvestitionen, indirekte Kosten und Gerechtigkeitsaspekte – und überschätzen damit möglicherweise den Nutzen.
Die Gesundheitskosten in den Vereinigten Staaten steigen unaufhaltsam weiter an. Und alle suchen nach einer Lösung.
Künstliche Intelligenz (KI) hat sich sowohl als potenzieller Retter als auch als weitere teure Technologie mit hohem Investitionsbedarf erwiesen. Die Meinungen gehen weit auseinander: Entweder wird KI unnötige Ausgaben drastisch reduzieren, oder sie wird die Kosten durch induzierte Nachfrage und Infrastrukturanforderungen sogar noch in die Höhe treiben.
Was geschieht also tatsächlich? Die Antwort ist nicht einfach, aber sie ist von entscheidender Bedeutung für Gesundheitssysteme, politische Entscheidungsträger und Patienten gleichermaßen.
Der aktuelle Stand der Gesundheitsausgaben und der KI-Einführung
Das Gesundheitswesen gibt nun den Takt für die Einführung von KI in Unternehmen vor. Das ist ein bemerkenswerter Wandel für einen Sektor, der lange als digitaler Nachzügler galt. Weniger als jedes zehnte Unternehmen in der Gesamtwirtschaft hat KI-Lösungen implementiert, und die meisten setzen eher auf allgemeine Tools wie Enterprise ChatGPT als auf speziell entwickelte Systeme.
Im Gesundheitswesen ist das anders. Große Gesundheitssysteme setzen Dutzende von KI-Anwendungen gleichzeitig ein. Advocate Health beispielsweise evaluierte über 225 KI-Lösungen, um 40 Anwendungsfälle für den Einsatz auszuwählen, darunter die größte Implementierung von Microsoft Dragon Copilot sowie Bildgebungstools wie Aidoc und Rad AI.
Aber die Sache hat einen Haken: Die Einführung einer neuen Technologie bedeutet nicht automatisch eine Kostenreduzierung.
Administrative und operative Tätigkeiten wie Personalplanung, Pflegekoordination, Abrechnung und Leistungsbearbeitung sowie Kundenservice tragen massiv zu den US-amerikanischen Gesundheitskosten bei. Schätzungen zufolge beliefen sich diese im Jahr 2019 auf 1,4 Billionen US-Dollar. Dabei handelt es sich nicht um die reine Patientenversorgung, sondern um die damit verbundenen organisatorischen Abläufe.
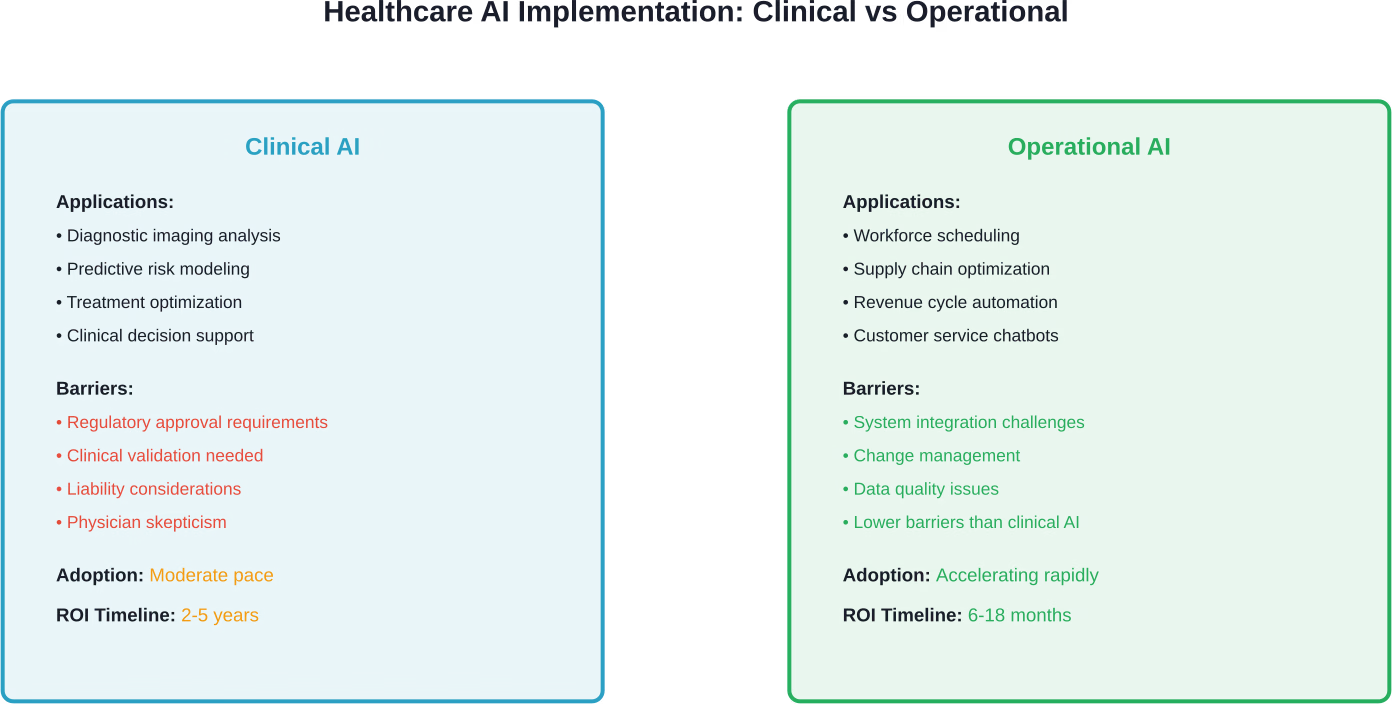
KI zielt aggressiv auf diesen aufgeblähten Betriebsablauf ab. Die klinische Seite bietet jedoch ein komplexeres Bild.
Wie KI die Gesundheitskosten tatsächlich beeinflusst: Die Fakten
Eine 2025 veröffentlichte systematische Übersichtsarbeit untersuchte die Kosteneffektivität, den Nutzen und die Budgetauswirkungen klinischer KI-Interventionen in verschiedenen Bereichen des Gesundheitswesens. Neunzehn Studien aus den Bereichen Onkologie, Kardiologie, Ophthalmologie und Infektionskrankheiten bildeten die Grundlage.
Die Ergebnisse? Künstliche Intelligenz verbessert die diagnostische Genauigkeit, erhöht die qualitätsbereinigten Lebensjahre und senkt die Kosten – vor allem durch die Minimierung unnötiger Eingriffe und die Optimierung des Ressourceneinsatzes. Mehrere Interventionen erzielten inkrementelle Kosten-Nutzen-Verhältnisse, die deutlich unter den akzeptierten Schwellenwerten lagen.
Das klingt vielversprechend. Aber warten Sie.
Viele Evaluierungen stützten sich auf statische Modelle, die den Nutzen möglicherweise überschätzen, da sie das adaptive Lernen von KI-Systemen im Laufe der Zeit nicht erfassen. Zudem wurden indirekte Kosten, Infrastrukturinvestitionen und Gerechtigkeitsaspekte häufig unterbewertet. Die Schlussfolgerung? Der ausgewiesene wirtschaftliche Nutzen könnte überschätzt sein.
Eine weitere systematische Übersichtsarbeit zu ökonomischen Evaluationsstudien unterstrich diese Komplexität. Die Integration von KI in Gesundheitssysteme hat sich als transformativer Ansatz zur Bewältigung steigender Kosten und Ineffizienzen erwiesen, doch die Evidenzlage ist aufgrund methodischer Heterogenität weiterhin fragmentiert.
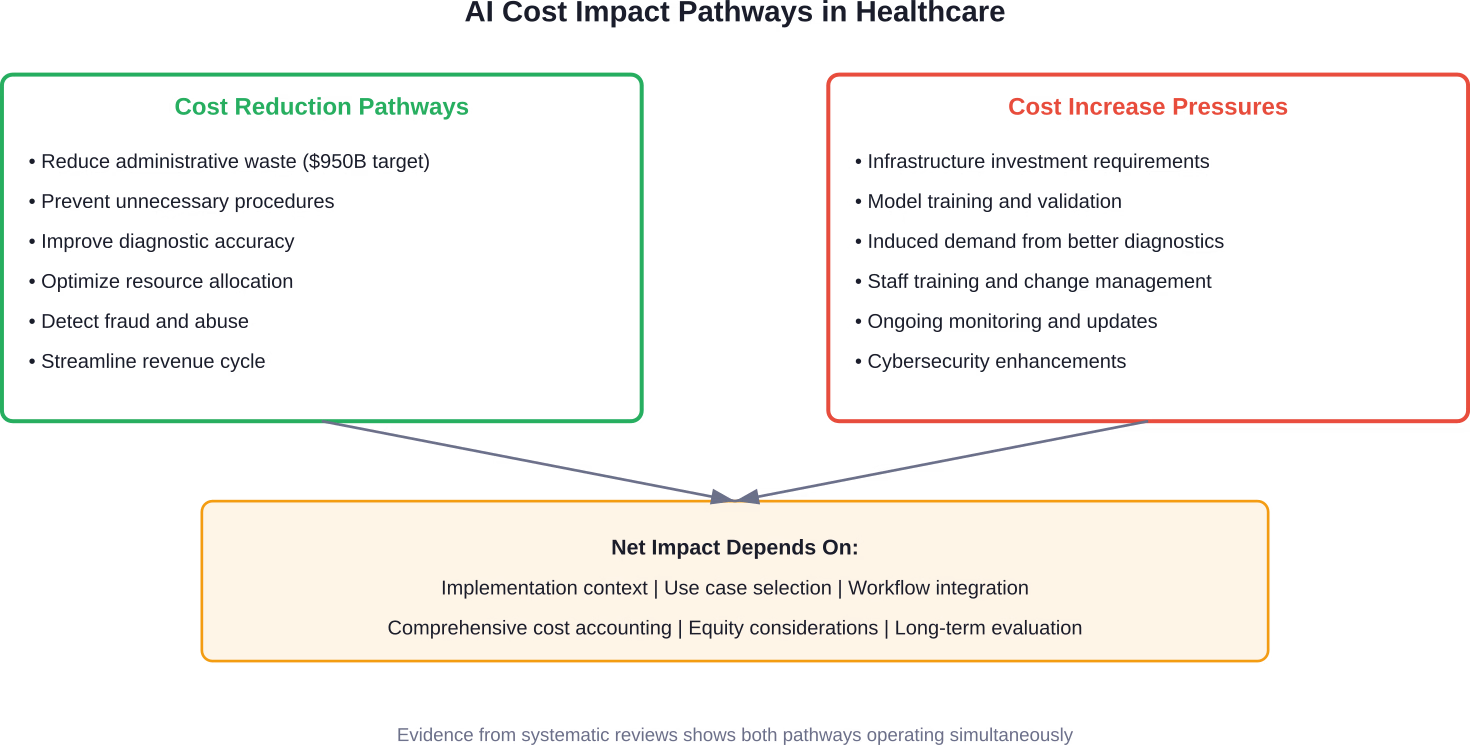
Wo KI echtes Kostensenkungspotenzial aufweist
Mal ehrlich: Bei manchen Anwendungen ergeben sich klare finanzielle Vorteile.
Die diagnostische Bildgebung ist einer der wichtigsten Anwendungsfälle. KI-Algorithmen reduzieren falsch-positive Befunde, vermeiden unnötige Biopsien und Eingriffe und beschleunigen den Patientendurchsatz in radiologischen Abteilungen. Die Kosteneinsparungen summieren sich: weniger unnötige Nachuntersuchungen, geringere Patientenängste und eine optimierte Auslastung der Radiologen.
Das Revenue Cycle Management zeigt ähnlich überzeugende Ergebnisse. Generative KI-Modelle, die für spezifische Aufgaben wie die medizinische Kodierung trainiert wurden, weisen eine höhere Genauigkeit als allgemeine Basismodelle auf und benötigen dabei deutlich weniger Rechenressourcen. Eine Studie der University of Michigan untersuchte Clinical-BigBird-Modelle zur Vorhersage von Herzinsuffizienz und chronischer Nierenerkrankung sowie GPT-4-Prompts zur Genauigkeit der ICD-Kennzeichnung. Die speziell entwickelten Modelle erzielten eine bessere Leistung bei deutlich geringeren Betriebskosten.
Die Aufdeckung von Betrug, Verschwendung und Missbrauch stellt ein weiteres wichtiges Ziel dar. Die Centers for Medicare & Medicaid Services (CMS) haben 2025 das WISeR-Modell (Wasteful and Inappropriate Service Reduction) ins Leben gerufen, um KI und maschinelles Lernen in Verbindung mit der klinischen Begutachtung durch Experten einzusetzen. Das Ziel? Eine zeitnahe und angemessene Medicare-Zahlung für ausgewählte Leistungen und Artikel sicherzustellen und gleichzeitig die Steuerzahler vor unnötigen Eingriffen zu schützen.
Laut CMS trägt die Kombination aus der Geschwindigkeit der Technologie und erfahrenen Klinikern dazu bei, Medicare ins 21. Jahrhundert zu führen, indem ein optimierter Vorabgenehmigungsprozess erprobt wird.
Wo KI die Kosten tatsächlich erhöhen könnte
Und jetzt wird es interessant.
Ein im März 2026 befragter Gesundheitsökonom äußerte eine wichtige Bedenken: Künstliche Intelligenz könnte die Gesundheitskosten in die Höhe treiben, anstatt sie zu senken. Der Mechanismus? Induzierte Nachfrage.
Wenn Diagnoseverfahren genauer und zugänglicher werden, werden sie häufiger eingesetzt. Mehr Diagnosen führen zu mehr Behandlungen. Einige dieser Behandlungen sind wirklich wertvoll. Andere stellen nur geringfügige Eingriffe mit fragwürdiger Kosteneffektivität dar.
Es gibt historische Präzedenzfälle. Reforminitiativen im Gesundheitswesen wie integrierte Versorgungsmodelle und die Einrichtung von Hausarztpraxen weckten große Hoffnungen. Leider erwiesen sich die Einsparungen dieser Programme in vielen Fällen als gering oder gar nicht vorhanden – selbst bei den erfolgreicheren Programmen beliefen sie sich auf etwa 11 oder 21 Milliarden US-Dollar.
Auch die KI steht vor ähnlichen Herausforderungen. Verbesserte Diagnosefähigkeiten führen nicht automatisch zu einer systemweiten Kostensenkung, wenn sie primär das Volumen der angebotenen Dienstleistungen erhöhen, anstatt ineffiziente Prozesse durch effiziente zu ersetzen.
Die Infrastrukturkosten stellen einen weiteren wesentlichen Faktor dar. Die Implementierung von KI erfordert die Integration von Datensystemen, das Training und die Validierung von Modellen, die kontinuierliche Überwachung und Aktualisierung, Mitarbeiterschulungen sowie die Verbesserung der Cybersicherheit. Viele Wirtschaftlichkeitsanalysen vernachlässigen diese Komponenten oder lassen sie gänzlich außer Acht.
Regierungsinitiativen zur KI-gestützten Kostenkontrolle
Die Bundesregierung bleibt nicht untätig. CMS hat mehrere Initiativen gestartet, um KI zur Kostendämpfung einzusetzen und gleichzeitig die Versorgungsqualität aufrechtzuerhalten oder zu verbessern.
Das WISeR-Modell: KI trifft auf Vorabgenehmigung
Das WISeR-Modell (Wasteful and Inappropriate Service Reduction) ist die bisher ambitionierteste KI-gestützte Kostenkontrollinitiative von CMS. Das im Juni 2025 angekündigte, freiwillige Modell fördert die Steuerung der Patientenversorgung hin zu sicheren und evidenzbasierten Best Practices.
Dieser Ansatz kombiniert fortschrittliche Technologien – insbesondere KI und maschinelles Lernen – mit der klinischen Beurteilung durch Menschen. Ziel ist es nicht, das klinische Urteil zu ersetzen, sondern potenziell unnötige oder unangemessene Leistungen zu kennzeichnen, bevor Medicare die Kosten dafür übernimmt.
Kommt Ihnen das bekannt vor? Es handelt sich im Wesentlichen um eine KI-gestützte Vorabgenehmigung.
Kritiker befürchten, dies könne zu neuem Verwaltungsaufwand und Verzögerungen in der Versorgung führen. Befürworter argumentieren hingegen, der Schutz der Leistungsempfänger vor unnötigen Eingriffen bei gleichzeitiger Schonung der Steuergelder rechtfertige die zusätzliche Kontrolle.
Die Effektivität des Modells wird stark von Implementierungsdetails abhängen, die noch nicht vollständig spezifiziert sind.
Umfassendere Modernisierung der Gesundheitstechnologie
Die Initiative „Health Technology Ecosystem“ der CMS verfolgt einen umfassenderen Ansatz. Die Behörde beschreibt das amerikanische Gesundheitssystem als geplagt von Komplexität, hohen Kosten und Fragmentierung – was Patienten, Leistungserbringer und den Staatshaushalt belastet. Veraltete Infrastruktur und unzusammenhängende Daten verschärfen das Problem.
Die Strategie zielt darauf ab, Medicare-Versicherte durch einen besseren Zugang zu innovativen Gesundheitstechnologien zu stärken. Künstliche Intelligenz steht im Zentrum dieser Modernisierungsbemühungen, doch der Erfolg erfordert die Bewältigung grundlegender Herausforderungen in Bezug auf Interoperabilität und Datenstandardisierung.
Um die Gesundheitstechnologie wieder zukunftsfähig zu machen – wie CMS es formuliert –, braucht es mehr als die Implementierung von Algorithmen. Es bedarf einer Neugestaltung von Arbeitsabläufen, Anreizstrukturen und Datenökosystemen.
Kosteneffektivität von KI im klinischen Bereich: Was die Forschung tatsächlich zeigt
Lassen Sie uns die konkreten Ergebnisse der wirtschaftlichen Bewertungen genauer betrachten.
Onkologische Anwendungen
Die Krebsdiagnostik und Therapieplanung stellen Bereiche mit hohem Risiko und hohen Kosten dar, in denen KI messbare Erfolge erzielt. Studien zur KI-gestützten Pathologie, Bildinterpretation und Therapieauswahl zeigen eine verbesserte diagnostische Genauigkeit, die zu weniger unnötigen Biopsien und einer gezielteren Therapieauswahl führt.
Der wirtschaftliche Nutzen ergibt sich primär aus der Vermeidung unwirksamer Behandlungen und ihrer damit verbundenen Nebenwirkungen, nicht aus der Senkung der Kosten wirksamer Behandlungen. Die qualitätsbereinigten Lebensjahre verbessern sich, während die Inanspruchnahme unnötiger Gesundheitsleistungen abnimmt – eine echte Win-Win-Situation.
Doch die Implementierungskosten spielen eine wichtige Rolle. Pathologische Abteilungen benötigen eine digitale Infrastruktur, Pathologen müssen geschult werden, und Validierungsprozesse erfordern Zeit und Fachwissen. Studien, die diese Faktoren außer Acht lassen, überschätzen den Nettonutzen.
Kardiologie und Management chronischer Erkrankungen
Vorhersagemodelle für Herzinsuffizienz, chronische Nierenerkrankungen und andere chronische Erkrankungen zielen darauf ab, Hochrisikopatienten vor dem Auftreten akuter Ereignisse zu identifizieren. Die wirtschaftliche Logik ist überzeugend: Eine Krankenhauseinweisung verhindern und Zehntausende von Dollar einsparen.
Die bereits erwähnte Studie der Universität Michigan entwickelte Clinical-BigBird-Modelle speziell für die Vorhersage von Herzinsuffizienz und chronischer Nierenerkrankung. Diese Modelle übertrafen allgemeine, große Sprachmodelle hinsichtlich der Genauigkeit und benötigten dabei deutlich weniger Rechenressourcen.
Geringere Rechenkosten führen direkt zu niedrigeren Betriebskosten. Ein speziell entwickeltes Modell kostet möglicherweise nur wenige Cent pro Vorhersage, während ein API-Aufruf von GPT-4 deutlich teurer ist und für spezialisierte klinische Aufgaben schlechtere Ergebnisse liefert.
Allerdings sind prädiktive Modelle nur dann wertvoll, wenn die Vorhersagen wirksame Interventionen auslösen. Die Identifizierung von Hochrisikopatienten ist bedeutungslos, wenn die Versorgungssysteme keine angemessene Prävention gewährleisten können.
Augenheilkunde und Screening-Programme
Das Screening auf diabetische Retinopathie mithilfe KI-gestützter automatisierter Auswertungssysteme weist eines der deutlichsten Kosten-Nutzen-Verhältnisse auf. Die Technologie ermöglicht es auch Einrichtungen ohne Spezialisierung, Screenings durchzuführen, wodurch der Zugang erweitert und gleichzeitig die Abhängigkeit von der knappen augenärztlichen Kapazität verringert wird.
Ökonomische Bewertungen zeigen durchweg günstige inkrementelle Kosten-Nutzen-Verhältnisse. Die Intervention verhindert durch Früherkennung und Behandlung Blindheit – eine verheerende Folge mit enormen Auswirkungen auf die Lebensqualität und die Wirtschaft.
Wichtig ist, dass KI in der Augenheilkunde häufig in klar definierten, umfangreichen Screening-Kontexten mit eindeutigen Ergebniskennzahlen eingesetzt wird. Dies steht im Gegensatz zu komplexeren klinischen Szenarien, in denen der Nutzen von KI weniger eindeutig ist.
| Klinischer Bereich | Primäre KI-Anwendung | Kostenauswirkungsmechanismus | Evidenzqualität |
|---|---|---|---|
| Onkologie | Bildinterpretation, Pathologie | Unnötige Eingriffe vermeiden, Therapie gezielt einsetzen | Mäßig (Infrastrukturkosten werden oft nicht angegeben) |
| Kardiologie | Prädiktive Risikomodellierung | Akute Ereignisse verhindern, Ressourcennutzung optimieren | Mittel (abhängig von der Wirksamkeit der Intervention) |
| Augenheilkunde | Screening auf diabetische Retinopathie | Zugang erweitern, kostspielige Komplikationen verhindern | Starker (klar definierter Screening-Kontext) |
| Radiologie | Bildanalyse, Workflow-Optimierung | Weniger Fehlalarme, mehr Durchsatz | Stark (Arbeitsablaufvorteile gut dokumentiert) |
| Umsatzzyklus | Medizinische Kodierung, Abrechnungsabwicklung | Verwaltungsaufwand reduzieren, Genauigkeit verbessern | Mittel bis stark (direkte Kostenkennzahlen verfügbar) |
Die Chancen der operativen KI: Lehren aus anderen Branchen
Das Gesundheitswesen hinkt anderen Branchen bei der Einführung operativer KI-Technologien hinterher. Finanzdienstleistungen, Fertigung und Einzelhandel setzten KI bereits Jahre vor dem Gesundheitswesen für die Optimierung der Arbeitsabläufe, das Lieferkettenmanagement und den Kundenservice ein.
Warum diese Verzögerung? Die besonderen Merkmale des Gesundheitswesens schaffen Hürden: fragmentierte Datensysteme, regulatorische Komplexität, Risikoaversion und Anreize durch Gebühren für erbrachte Leistungen, die die betriebliche Effizienz nicht belohnen.
Doch diese Barrieren bröckeln. Gesundheitssysteme erkennen nun, dass operative KI – im Unterschied zu klinischer KI – ein erhebliches Kostensenkungspotenzial bietet, ohne die klinischen Risikoüberlegungen, die die Einführung von Diagnose- und Behandlungsalgorithmen verlangsamen.
Personalplanung und -einsatz
Fluggesellschaften beherrschen die dynamische Personaloptimierung bereits seit Jahrzehnten. Einzelhändler nutzen ausgefeilte Algorithmen, um den Personalbedarf an die prognostizierte Nachfrage anzupassen.
Das Gesundheitswesen holt endlich auf. KI-gestützte Personalplanungstools prognostizieren Patientenzahlen, Schweregrade der Erkrankungen und Ressourcenbedarf immer genauer. Die finanziellen Auswirkungen? Geringere Überstundenkosten, niedrigere Ausgaben für Leiharbeit und eine bessere Abstimmung der Qualifikationen auf die Patientenbedürfnisse.
Ein großes Gesundheitssystem, das KI zur Optimierung der Personalplanung einsetzte, berichtete von Einsparungen bei den Arbeitskosten in Höhe von mehreren Prozentpunkten – das klingt bescheiden, entspricht aber in großem Umfang einer jährlichen Summe von Millionen von Dollar.
Lieferketten- und Bestandsmanagement
Ineffizienzen in der Lieferkette von Krankenhäusern kosten die Branche jährlich Milliarden. Abgelaufene Vorräte, Notfallbestellungen zu überhöhten Preisen, Engpässe bei wichtigen Artikeln – all das ließe sich mit besseren Systemen vollständig vermeiden.
KI-Anwendungen aus der Fertigungsindustrie und dem Einzelhandel optimieren Lagerbestände, prognostizieren Nachfrageschwankungen und identifizieren Möglichkeiten zur Standardisierung und zum Großeinkauf. Die Einsparungen erfordern keine klinische Validierung oder FDA-Zulassung. Sie erfordern lediglich eine konsequente Implementierung.
Kundendienst und administrative Funktionen
Konversationelle KI übernimmt Terminvereinbarungen, Versicherungsprüfungen, Rezeptwiederholungen und grundlegende Patientenanfragen. Die Technologie ist zwar noch nicht perfekt, aber sie ist zunehmend in der Lage, Routineinteraktionen zu automatisieren, die zuvor menschliche Arbeitskraft erforderten.
Die Kostenrechnung ist hier einfach: Betriebskosten der KI versus Kosten für menschliche Arbeitskraft. Bei Aufgaben mit hohem Volumen und geringer Komplexität ist die KI klar im Vorteil. Die Herausforderung besteht darin, die Servicequalität aufrechtzuerhalten und in komplexen Situationen eine reibungslose Übergabe an menschliche Arbeitskräfte zu gewährleisten.
Die Realität der Infrastrukturkosten: Was Wirtschaftsmodelle übersehen
Systematische Reviews kommen immer wieder zu folgendem Ergebnis: Wirtschaftlichkeitsanalysen unterschätzen die Infrastrukturkosten, die indirekten Ausgaben und den langfristigen Wartungsaufwand.
Warum passiert das? Dafür gibt es mehrere Gründe.
Erstens konzentrieren sich viele Studien einseitig auf die direkten Interventionskosten – im Wesentlichen die Kosten für die Ausführung des Algorithmus. Sie vergleichen die Kosten der KI-Diagnostik mit den Kosten der menschlichen Diagnostik, ohne den gesamten Technologie-Stack zu berücksichtigen, der für den großflächigen Einsatz von KI erforderlich ist.
Zweitens führen Forscher Evaluierungen häufig in Pilot- oder Forschungsumgebungen durch, in denen die Infrastruktur bereits für andere Zwecke vorhanden ist. Die Grenzkosten für die Integration einer weiteren KI-Anwendung in eine bestehende Forschungsumgebung unterschätzen die Kosten, die einem typischen Krankenhaus bei der Implementierung derselben Technologie entstehen würden, erheblich.
Drittens werden Pilotprojekte häufig durch Partnerschaften mit Anbietern und Forschungsförderung subventioniert. Veröffentlichte Wirtschaftlichkeitsanalysen spiegeln daher möglicherweise eher die subventionierten Kosten als die nachhaltigen Betriebskosten wider.
Was Infrastruktur tatsächlich kostet
Die Implementierung von KI im klinischen oder operativen Bereich erfordert:
- Integration elektronischer Patientenakten und API-Entwicklung
- Data-Warehouse- und Vorverarbeitungspipelines
- Infrastruktur für das Modelltraining (oft cloudbasierte Rechenleistung)
- Inferenz-Dienstinfrastruktur
- Überwachungs- und Alarmsysteme
- Sicherheits- und Compliance-Kontrollen
- Mitarbeiterschulung und Weiterbildung
- Workflow-Neugestaltung und Änderungsmanagement
Für ein großes Gesundheitssystem können diese Komponenten leicht Investitionen in siebenstelliger Höhe erfordern, bevor der erste KI-Algorithmus einen klinischen oder betrieblichen Nutzen bringt.
Das bedeutet nicht, dass KI wirtschaftlich nicht rentabel ist. Es bedeutet, dass eine genaue Kosten-Nutzen-Analyse die gesamten Betriebskosten über mehrere Jahre berücksichtigen muss, nicht nur die algorithmischen Betriebskosten.
Die Entscheidung zwischen Selberbauen und Kaufen
Die Gesundheitssysteme stehen vor einer entscheidenden Wahl: Entweder sie entwickeln eigene KI-Lösungen oder sie kaufen Produkte von externen Anbietern.
Die Entwicklung im eigenen Haus bietet zwar Individualisierung und Kontrolle, erfordert aber umfangreiche technische Expertise – Data Scientists, Machine-Learning-Ingenieure, Softwareentwickler und DevOps-Spezialisten. Hochqualifizierte Fachkräfte erzielen Spitzengehälter, und Gesundheitssysteme konkurrieren mit Technologieunternehmen um dieselben Mitarbeiter.
Der Kauf von Anbieterlösungen verlagert die Infrastrukturlast auf den Anbieter, führt aber zu Abonnementkosten, Anbieterabhängigkeit und weniger Anpassungsmöglichkeiten. Die Preismodelle der Anbieter variieren stark – von nutzerbasierten Abonnements über transaktionsbasierte Gebühren bis hin zu prozentualen Gewinnbeteiligungen.
Keiner der beiden Ansätze ist generell überlegen. Die optimale Wahl hängt von den technischen Fähigkeiten der Organisation, den spezifischen Anforderungen des Anwendungsfalls und dem Umfang der Implementierung ab.

Die Kosten für KI im Gesundheitswesen von Anfang an im Rahmen halten
Bei KI-Projekten im Gesundheitswesen steigen die Kosten tendenziell, wenn Umfang, Datenbedarf und Validierungsprozesse ohne klare Grenzen zunehmen. AI Superior Wir begleiten den gesamten Entwicklungszyklus, von der Datenaufbereitung über Modellerstellung und Feinabstimmung bis hin zur Implementierung, und berücksichtigen dabei stets die praktische Anwendung der Systeme. Anstatt standardmäßig auf größere Modelle oder umfangreiches Training zu setzen, konzentrieren wir uns auf Lösungen, die klinische und betriebliche Anforderungen ohne unnötige Komplexität erfüllen. Dies trägt dazu bei, wiederholte Testzyklen zu reduzieren, eine übermäßige Rechenlast zu vermeiden und die Systeme langfristig wartungsfreundlich zu halten.
Im Gesundheitswesen hängen die Kosten eng damit zusammen, wie gut das System seinen Zweck erfüllt. Wenn Modelle auf reale Arbeitsabläufe und Rahmenbedingungen abgestimmt sind, lassen sich sowohl die Entwicklung als auch der langfristige Betrieb leichter steuern. Wenn Sie die Ausgaben für KI im Gesundheitswesen planbar halten möchten, kontaktieren Sie uns. AI Superior Überprüfen Sie vor der Erweiterung Ihres Projekts dessen Umfang.
Gerechtigkeitsaspekte in der KI-Gesundheitsökonomie
Kosten-Nutzen-Analysen untersuchen typischerweise die durchschnittlichen Auswirkungen auf verschiedene Bevölkerungsgruppen. KI-Interventionen können jedoch ungleiche Vorteile – und Kosten – für unterschiedliche demografische Gruppen mit sich bringen.
Mehrere Fragen der Chancengleichheit verdienen Beachtung.
Algorithmische Verzerrung und differentielle Leistung
KI-Modelle, die primär mit Daten einer bestimmten demografischen Gruppe trainiert wurden, können bei anderen Gruppen unter Umständen schlechter abschneiden. Ein Diagnosealgorithmus, der anhand von Daten akademischer medizinischer Zentren für wohlhabende Bevölkerungsgruppen optimiert wurde, könnte Krankheitsmuster übersehen, die in unterversorgten Bevölkerungsgruppen häufig vorkommen.
Die wirtschaftlichen Folgen reichen über Fragen der Gerechtigkeit hinaus. Unterschiedliche Ergebnisse bedeuten, dass die Kosteneffektivität je nach Bevölkerungsgruppe variiert. Eine Maßnahme kann für die Mehrheitsbevölkerung äußerst kosteneffektiv sein, während sie für Minderheiten uneffektiv oder sogar schädlich ist.
Eine umfassende ökonomische Bewertung sollte Subgruppenanalysen beinhalten, die Leistung und Kosteneffektivität in Bezug auf Rasse, ethnische Zugehörigkeit, sozioökonomischen Status und geografische Lage untersuchen. Viele veröffentlichte Studien lassen diese Analysen gänzlich aus.
Zugangs- und digitale Kluftprobleme
KI-gestützte virtuelle Versorgung, Fernüberwachung und digital ausgerichtete Dienstleistungserbringung versprechen Kosteneinsparungen. Sie setzen jedoch voraus, dass Patienten über Internetzugang, digitale Kompetenzen und geeignete Geräte verfügen.
Bevölkerungsgruppen, denen diese Ressourcen fehlen, sind von KI-gestützten Behandlungspfaden ausgeschlossen, was bestehende Ungleichheiten potenziell verschärfen kann. Die durch die digitale Transformation erzielten Kosteneinsparungen könnten teilweise auf Kosten unterversorgter Bevölkerungsgruppen gehen, die auf teurere traditionelle Behandlungspfade angewiesen sind oder ganz auf medizinische Versorgung verzichten.
Auswirkungen auf die Belegschaft
Die KI-Automatisierung wirkt sich je nach Rolle, Bildungsabschluss und Position auf dem Arbeitsmarkt unterschiedlich auf die Beschäftigten im Gesundheitswesen aus.
Radiologen stehen in direkter Konkurrenz zu KI-gestützten Diagnosetools. Medizinische Kodierer erleben eine zunehmende Automatisierung ihrer Arbeit. Auch Verwaltungsmitarbeiter in der Abrechnung und Terminplanung sind ähnlichen Herausforderungen ausgesetzt.
Gleichzeitig schafft KI einen Bedarf an neuen Berufsfeldern: klinische Informatiker, KI-Trainer und -Validierer sowie Spezialisten für die Überwachung von Algorithmen. Diese Positionen erfordern in der Regel eine fortgeschrittene Ausbildung und technische Fähigkeiten, die möglicherweise nur bereits privilegierten Arbeitnehmern zugänglich sind.
Die Nettoauswirkungen auf die Beschäftigung sind noch ungewiss, die Verteilungswirkungen hingegen variieren deutlich. Kosteneinsparungen durch KI-gestützte Optimierung der Arbeitskräfte könnten sich auf bestimmte Arbeitnehmergruppen konzentrieren, während die Vorteile dem Gesundheitssystem und den Patienten insgesamt zugutekommen.
Herausforderungen bei der Umsetzung in der Praxis
Ökonomische Modelle setzen eine rationale Umsetzung voraus. Die Realität ist komplexer.
Reibungspunkte bei der Workflow-Integration
Ein KI-Algorithmus mag isoliert betrachtet technisch beeindruckende Leistungen erbringen, während er im realen klinischen Umfeld zu Arbeitsablaufchaos führen kann.
Wenn ein KI-Warnsystem zu viele Fehlalarme auslöst, entwickeln Ärzte eine Warnmüdigkeit und ignorieren Warnungen – einschließlich gelegentlicher korrekter Warnmeldungen. Wenn eine KI-Empfehlung den Wechsel zwischen mehreren Systemen erfordert, können die Zeitkosten den Effizienzgewinn übersteigen.
Eine effektive KI-Implementierung erfordert nutzerzentriertes Design, umfangreiche Nutzertests und iterative Optimierung. Diese Aktivitäten kosten Geld und Zeit und werden in Wirtschaftlichkeitsanalysen selten berücksichtigt.
Datenqualität und Interoperabilität
Künstliche Intelligenz ist nur so gut wie ihre Eingangsdaten. Gesundheitsdaten sind bekanntermaßen unübersichtlich: fehlende Werte, inkonsistente Codierung, unstrukturierter Text, isolierte Systeme, die nicht miteinander kommunizieren.
Die Bereinigung und Harmonisierung von Daten für KI-Anwendungen stellt einen erheblichen, oft unterschätzten Kostenfaktor dar. Unternehmen investieren unzählige Stunden in Datenpipelines, Standardisierungsmaßnahmen und Qualitätsverbesserungen, bevor KI-Modelle überhaupt trainiert werden können.
Interoperabilitätsinitiativen zielen darauf ab, diese Herausforderungen zu bewältigen, doch die Fortschritte sind weiterhin langsam. Jedes Gesundheitssystem verwendet unterschiedliche Konfigurationen von elektronischen Patientenakten, wodurch eine fragmentierte Landschaft entsteht, die sich einer Standardisierung widersetzt.
Unsicherheiten hinsichtlich Regulierung und Kostenerstattung
Die FDA-Regulierung klinischer KI entwickelt sich stetig weiter. Der Zulassungsprozess für Algorithmen, die Anforderungen an die laufende Überwachung und die Pflichten zur Marktbeobachtung beeinflussen die Implementierungskosten.
Die Kostenerstattung stellt ein weiteres dynamisches Feld dar. Wann übernehmen Kostenträger die Kosten für KI-gestützte Diagnostik? Wird die KI-Interpretation separat vergütet oder muss sie in bestehende Abrechnungscodes integriert werden? Wie berücksichtigen wertorientierte Vergütungsmodelle die durch KI bedingten Kosteneinsparungen?
Diese Unsicherheiten bergen Risiken, die für konservative Organisationen möglicherweise unerschwinglich sind.
| Herausforderung bei der Umsetzung | Kostenauswirkungen | Minderungsstrategie |
|---|---|---|
| Reibungspunkte bei der Workflow-Integration | Produktivitätsverlust, Widerstand der Nutzer | Nutzerzentriertes Design, iteratives Testen |
| Datenqualitätsprobleme | Pipelineentwicklung, Reinigungsarbeiten | Investieren Sie in eine Daten-Governance-Infrastruktur. |
| Interoperabilitätslücken | Kundenspezifische Integrationsarbeiten | Standards übernehmen, an HIEs teilnehmen |
| Regulatorische Unsicherheit | Mehraufwand durch Compliance-Maßnahmen, Verzögerungen bei Genehmigungen | Nehmen Sie frühzeitig Kontakt mit der FDA auf und verfolgen Sie die Leitlinien. |
| Unklarheiten bei der Kostenerstattung | Umsatzrisiko, ROI-Unsicherheit | Ergebnisse dokumentieren, Kostenträger frühzeitig einbeziehen |
| Lieferantenbindung | Wechselkosten, Verhandlungsmacht | Priorisierung offener Standards und Datenportabilität |
Was Führungskräfte im Gesundheitswesen wissen müssen
Für Führungskräfte, die KI-Investitionen bewerten, lassen sich aus den vorliegenden Erkenntnissen mehrere Grundsätze ableiten.
Beginnen Sie mit hochwertigen, risikoarmen Anwendungsfällen.
Operative KI-Anwendungen – Personaleinsatzplanung, Optimierung der Lieferkette, Automatisierung des Umsatzzyklus – bieten einen klareren ROI bei weniger klinischen Risikoüberlegungen als Diagnose- oder Behandlungsalgorithmen.
Diese Anwendungsfälle ermöglichen messbare Kosteneinsparungen in kürzerer Zeit und stärken so das Vertrauen und die Kompetenz der Organisation für komplexere klinische KI-Implementierungen.
Forderung nach umfassender Kostenrechnung
Die Anbieter betonen in ihren Präsentationen die Leistungsfähigkeit der Algorithmen und mögliche Einsparungen. Bestehen Sie auf einer Gesamtbetriebskostenanalyse, die Infrastruktur, Integration, Schulung, Wartung und Opportunitätskosten umfasst.
Seien Sie skeptisch gegenüber ROI-Prognosen, die auf Pilotstudien oder Best-Case-Szenarien basieren. Fragen Sie nach, welcher Prozentsatz der angegebenen Einsparungen tatsächlich von bestehenden Kunden realisiert wurde, und bitten Sie um Referenzen von Unternehmen mit ähnlichen Merkmalen.
Investieren Sie zuerst in die Dateninfrastruktur.
Künstliche Intelligenz (KI) ist grundlegend von Datenqualität und -verfügbarkeit abhängig. Organisationen, denen es an solider Daten-Governance, Integrationsmöglichkeiten und Analyseinfrastruktur mangelt, sollten diese grundlegenden Elemente verbessern, bevor sie komplexe KI-Anwendungen einsetzen.
Die Investitionen in die Infrastruktur mögen im Vergleich zu hochmodernen KI-Algorithmen unscheinbar wirken, aber sie entscheiden darüber, ob KI-Initiativen Erfolg haben oder scheitern.
Arbeitsabläufe neu gestalten, nicht einfach nur Technologie hinzufügen.
Eine effektive KI-Implementierung erfordert eine Neugestaltung der Arbeitsabläufe, nicht nur die Integration von Technologie in bestehende Prozesse. Der größte Nutzen ergibt sich aus einem grundlegenden Umdenken hinsichtlich der Arbeitsweise, wobei KI neue Ansätze ermöglicht, anstatt alte lediglich zu automatisieren.
Dies erfordert die Einbindung der Mitarbeiter an vorderster Front, Investitionen in das Veränderungsmanagement und die Akzeptanz, dass Optimierung Zeit und Iterationen benötigt.
Messen, was zählt
Vor der Implementierung klare Kennzahlen festlegen: spezifische Kostenkategorien, die reduziert werden sollen, Qualitätsmerkmale, die beibehalten oder verbessert werden müssen, Indikatoren für Gleichstellung und Benchmarks für die Nutzerzufriedenheit.
Diese Kennzahlen sollten genau verfolgt werden. Viele KI-Projekte beanspruchen Erfolge auf Basis technischer Leistungskennzahlen, ohne dabei einen nennenswerten geschäftlichen oder klinischen Nutzen zu liefern.
Die Richtlinien- und Erstattungslandschaft
Die Regierungspolitik prägt die wirtschaftliche Tragfähigkeit von KI im Gesundheitswesen durch Regulierung, Kostenerstattung und direkte Initiativen.
CMS-Innovationszentrumsmodelle
Das WISeR-Modell ist nur eines von vielen Projekten des Innovationszentrums. CMS testet kontinuierlich neue Zahlungs- und Leistungsmodelle und integriert dabei zunehmend KI und digitale Gesundheitstechnologien.
Die Teilnahme an diesen Modellen bietet Gesundheitssystemen die Möglichkeit, KI-Anwendungen mit finanzieller Absicherung, Datenunterstützung und regulatorischer Klarheit zu erproben. Die Modelle beeinflussen zudem die allgemeine Erstattungspolitik, sobald erfolgreiche Innovationen skaliert werden.
Ansätze von kommerziellen Kostenträgern
Kommerzielle Krankenversicherungen verfolgen KI auf parallelen Wegen: Sie nutzen KI intern für die Leistungsabrechnung, das Nutzungsmanagement und die Betrugserkennung und evaluieren gleichzeitig die Deckungspolitiken für KI-gestützte klinische Dienstleistungen.
Die Kostenerstattungspolitik ist weiterhin uneinheitlich. Einige Tarife decken KI-gestützte Diagnostik nach bestehenden Abrechnungscodes ab. Andere verlangen einen spezifischen Nachweis der medizinischen Notwendigkeit. Einige wenige Pilotverträge koppeln die Kostenerstattung an KI-gestützte Qualitäts- oder Kostenkennzahlen.
Diese Fragmentierung stellt Anbieter vor Herausforderungen, die versuchen, KI in unterschiedlichen Verträgen mit Kostenträgern einheitlich zu implementieren.
Internationale Perspektiven
Gesundheitssysteme außerhalb der USA sehen sich anderen wirtschaftlichen Zwängen und Anreizen gegenüber. Nationale Gesundheitsdienste in Großbritannien und anderen Ländern führen systematische Bewertungen von Gesundheitstechnologien für KI-Interventionen durch und bewerten dabei die Kosteneffektivität aus gesellschaftlicher Sicht.
Diese Evaluierungen legen oft strengere Kosteneffektivitätsschwellen an als US-amerikanische Wirtschaftsentscheidungen, was die KI-Einführung in Bereichen, in denen die Evidenzlage noch vorläufig ist, potenziell einschränkt. Sie bieten aber auch konsistentere, evidenzbasierte Rahmenbedingungen zur Bewertung des wirtschaftlichen Nutzens.
Ausblick: Was die nächsten fünf Jahre bringen könnten
Die KI im Gesundheitswesen steckt noch in den Kinderschuhen. Mehrere Trends werden die Kostenentwicklung bis 2030 und darüber hinaus prägen.
Grundlagenmodelle und generative KI
Große Sprachmodelle und multimodale Basismodelle versprechen umfassendere Einsatzmöglichkeiten bei weniger individuellem Training für jede Aufgabe. Dies könnte die Kosten für den Einsatz von KI in neuen Anwendungsfällen drastisch senken.
Allerdings bringen Fundamentmodelle auch neue Herausforderungen mit sich: höhere Rechenkosten für Schlussfolgerungen, Bedenken hinsichtlich des geistigen Eigentums und des Datenschutzes sowie das Risiko von zwar selbstsicher klingenden, aber ungenauen Ergebnissen.
Die Forschungsergebnisse der University of Michigan, die Clinical-BigBird mit GPT-4 vergleichen, legen nahe, dass speziell entwickelte Modelle für bestimmte Aufgaben im Gesundheitswesen Vorteile bieten können, zumindest in Bezug auf die Kosteneffizienz, wenn auch nicht immer hinsichtlich der Leistungsfähigkeit.
Regulatorische Evolution
Die FDA entwickelt weiterhin Rahmenbedingungen für KI/ML-basierte Medizinprodukte, einschließlich Ansätzen für kontinuierlich lernende Algorithmen. Klarere regulatorische Vorgaben dürften die Unsicherheit hinsichtlich der Einhaltung von Vorschriften verringern und potenziell die Risikoprämie senken, die Unternehmen KI-Investitionen beimessen.
Umgekehrt könnten strengere Anforderungen an die Überwachung nach dem Inverkehrbringen die laufenden Compliance-Kosten erhöhen.
Ausrichtung auf wertorientierte Versorgung
Da sich die Vergütung im Gesundheitswesen von der Gebührenvergütung hin zu wertorientierten Modellen verlagert, rückt die Fähigkeit der KI, die Behandlungsergebnisse zu verbessern und gleichzeitig die Kosten zu senken, immer stärker in den Fokus finanzieller Anreize.
Organisationen, die ein finanzielles Risiko für die Gesundheit der Bevölkerung tragen, haben eine stärkere Motivation, in KI-Tools für die Pflegekoordination, prädiktive Intervention und Ressourcenoptimierung zu investieren.
Diese Angleichung könnte die Akzeptanz beschleunigen und den Fokus auf hochwertige Anwendungsfälle lenken.
Anforderungen an die Gleichstellung
Es ist zu erwarten, dass der Fokus der Politik bei der KI-Implementierung verstärkt auf Gerechtigkeitsaspekte gelegt wird. CMS und andere Kostenträger könnten den Nachweis einer gerechten Leistungserbringung für alle Bevölkerungsgruppen als Voraussetzung für die Kostenübernahme oder die Teilnahme an Vergütungsmodellen fordern.
Dies könnte zwar die Evaluierungskosten erhöhen, aber auch sicherstellen, dass wirtschaftliche Vorteile nicht auf Kosten gefährdeter Bevölkerungsgruppen gehen.
Häufig gestellte Fragen
Führt KI tatsächlich zu niedrigeren oder höheren Gesundheitskosten?
Die Antwort hängt vom Kontext ab. Künstliche Intelligenz (KI) zeigt ein deutliches Kostensenkungspotenzial in operativen Bereichen wie dem Erlöszyklusmanagement, der Personaleinsatzplanung und der Optimierung der Lieferkette. Einige Gesundheitssysteme berichten von Einsparungen bei den Personalkosten um mehrere Prozentpunkte. Klinische KI ist vielversprechend, um unnötige Eingriffe zu vermeiden und die diagnostische Genauigkeit zu verbessern, was Kosten reduzieren kann. Allerdings erzeugt KI auch Kostendruck durch Infrastrukturinvestitionen, die durch bessere Diagnostik induzierte Nachfrage und den laufenden Wartungsaufwand. Systematische Reviews zeigen, dass viele Wirtschaftlichkeitsanalysen diese indirekten Kosten unterschätzen und dadurch den Nettonutzen möglicherweise überschätzen. Die Gesamtauswirkungen hängen von der Qualität der Implementierung, der Auswahl der Anwendungsfälle und einer umfassenden Kostenrechnung ab.
Was sind die wichtigsten Kostenfaktoren bei der Implementierung von KI im Gesundheitswesen?
Neben den direkten Kosten für KI-Algorithmen entstehen Organisationen erhebliche Ausgaben für die Integration in elektronische Patientenakten (EHR) und die API-Entwicklung, Data-Warehousing und -Vorverarbeitung, Infrastruktur für das Modelltraining (oft cloudbasiert), Systeme zur Datenverarbeitung, Überwachungs- und Alarmierungsplattformen, Sicherheits- und Compliance-Kontrollen, Mitarbeiterschulungen und die Neugestaltung von Arbeitsabläufen. Für große Gesundheitssysteme können diese Infrastrukturkomponenten Investitionen im siebenstelligen Bereich erfordern, bevor sie sich rentieren. Anbieterlösungen verlagern zwar einen Teil der Infrastrukturlast, verursachen aber Abonnementkosten und bergen das Risiko einer Anbieterbindung. Sowohl Eigenentwicklung als auch Zukauf erfordern erhebliche Investitionen in das Change-Management, um eine effektive Implementierung zu gewährleisten.
Wie nutzt das WISeR-Modell KI zur Kostenkontrolle bei Medicare?
Das von CMS im Juni 2025 eingeführte WISeR-Modell (Wasteful and Inappropriate Service Reduction) kombiniert KI und maschinelles Lernen mit der klinischen Begutachtung durch Experten, um potenziell unnötige oder unangemessene Leistungen zu identifizieren, bevor Medicare diese erstattet. Das freiwillige Modell zielt auf die Vermeidung unnötiger Behandlungen ab, indem es die Geschwindigkeit der Technologie und die Expertise erfahrener Ärzte nutzt, um die Genehmigungsverfahren zu optimieren. Laut CMS trägt dieser Ansatz dazu bei, Versicherte vor unnötigen Eingriffen zu schützen und gleichzeitig Steuergelder zu schonen. Die Wirksamkeit des Modells hängt davon ab, ob Betrugsprävention, Verwaltungsaufwand und die Gewährleistung eines optimalen Zugangs zur Gesundheitsversorgung in Einklang gebracht werden können.
Warum überschätzen manche KI-Wirtschaftlichkeitsbewertungen die Kosteneinsparungen?
Systematische Reviews identifizieren mehrere methodische Probleme. Viele Evaluierungen basieren auf statischen Modellen, die das adaptive Lernen von KI-Systemen im Zeitverlauf nicht erfassen und dadurch potenziell langfristige Vorteile überschätzen. Studien konzentrieren sich häufig einseitig auf die direkten Interventionskosten und vernachlässigen Infrastrukturinvestitionen, indirekte Kosten und Wartungsaufwand. Pilotprojekte finden oft in Forschungseinrichtungen mit subventionierter Infrastruktur oder Partnerschaften mit Anbietern statt, die die nachhaltigen Betriebskosten nicht widerspiegeln. Zudem werden in Evaluierungen häufig Aspekte der Chancengleichheit und Subgruppenanalysen außer Acht gelassen, wodurch Unterschiede in der Leistung verschiedener Bevölkerungsgruppen unberücksichtigt bleiben. Eine umfassende Analyse der Gesamtbetriebskosten über mehrere Jahre hinweg liefert eine genauere Bewertung als die alleinige Betrachtung der algorithmischen Betriebskosten.
Wo hat KI im Gesundheitswesen die deutlichste Kosteneffizienz bewiesen?
Das Screening auf diabetische Retinopathie weist eines der stärksten Kosten-Nutzen-Profile auf: KI-gestützte, automatisierte Befundung ermöglicht es auch nicht-spezialisierten Einrichtungen, Screenings durchzuführen und gleichzeitig Erblindung und deren enorme wirtschaftliche Folgen zu verhindern. Auch das Abrechnungsmanagement bietet deutliche Vorteile: Speziell entwickelte Modelle für die medizinische Kodierung liefern eine höhere Genauigkeit bei deutlich geringeren Rechenkosten als allgemeine Basismodelle. Operative Anwendungen in der Personaleinsatzplanung und der Optimierung der Lieferkette ermöglichen messbare Einsparungen in kürzerer Zeit ohne Berücksichtigung klinischer Risiken. Die Optimierung von Arbeitsabläufen in der Radiologie reduziert falsch-positive Befunde und verbessert den Durchsatz mit gut dokumentierten Vorteilen. Diese Anwendungsfälle zeichnen sich durch klar definierte Aufgaben, hohe Fallzahlen und eindeutige Ergebniskennzahlen aus.
Wie wirken sich Gerechtigkeitsaspekte auf die Ökonomie von KI im Gesundheitswesen aus?
KI-Modelle können je nach Bevölkerungsgruppe unterschiedlich funktionieren, was bedeutet, dass die Kosteneffektivität je nach Bevölkerungsgruppe variiert. Eine Intervention kann für die Mehrheitsbevölkerung sehr kosteneffektiv sein, für Minderheiten jedoch ineffektiv oder sogar schädlich, wenn sie hauptsächlich mit nicht repräsentativen Daten trainiert wurde. KI-gestützte virtuelle Versorgung und Fernüberwachung erfordern Internetzugang, digitale Kompetenz und Endgeräte – was Bevölkerungsgruppen ohne diese Ressourcen ausschließt und Ungleichheiten potenziell verschärft. Auch die Auswirkungen auf die Arbeitskräfte variieren: Die Automatisierung betrifft medizinische Kodierer und Verwaltungspersonal und schafft gleichzeitig eine Nachfrage nach technischen Berufen, die hauptsächlich privilegierten Arbeitnehmern zugänglich sind. Eine umfassende ökonomische Bewertung sollte Subgruppenanalysen nach Rasse, ethnischer Zugehörigkeit, sozioökonomischem Status und geografischer Lage beinhalten, obwohl viele veröffentlichte Studien diese Aspekte gänzlich vernachlässigen.
Welchen Prioritäten sollten Führungskräfte im Gesundheitswesen bei der Implementierung von KI setzen?
Beginnen Sie mit operativen KI-Anwendungen, die einen klareren ROI und geringere klinische Risiken bieten – Personaleinsatzplanung, Optimierung der Lieferkette, Automatisierung des Abrechnungsprozesses –, um das Vertrauen und die Kompetenz Ihrer Organisation zu stärken. Fordern Sie eine umfassende Analyse der Gesamtbetriebskosten (TCO), einschließlich Infrastruktur-, Integrations-, Schulungs- und Wartungskosten, und nicht nur die vom Anbieter angegebenen Einsparungen. Investieren Sie in Daten-Governance, Integrationsmöglichkeiten und Analyseinfrastruktur als Voraussetzung für eine erfolgreiche KI-Implementierung. Gestalten Sie Arbeitsabläufe mithilfe von KI neu, anstatt die Technologie in bestehende Prozesse zu integrieren, und binden Sie die Mitarbeiter an vorderster Front von Anfang an ein. Definieren Sie vor der Implementierung klare Kennzahlen, die Kostenziele, Qualitätssicherung, Gleichbehandlungsindikatoren und Nutzerzufriedenheit abdecken. Überwachen Sie die Ergebnisse konsequent, um sicherzustellen, dass die KI über die rein technische Leistung hinaus einen echten geschäftlichen und klinischen Mehrwert bietet.
Fazit: Die Bewältigung des KI-Kostenparadoxons
Künstliche Intelligenz im Gesundheitswesen stellt ein echtes Paradoxon dar. Die Technologie bietet legitime Wege zur Kostensenkung durch operative Effizienz, präzisere Diagnostik und optimierte Ressourcennutzung. Gleichzeitig führt sie zu neuen Kostenbelastungen durch Infrastrukturinvestitionen, induzierte Nachfrage und komplexere Implementierung.
Weder die optimistische Vorstellung, dass KI die Ausgaben im Gesundheitswesen drastisch senken wird, noch die pessimistische Sichtweise, dass KI nur eine weitere teure Technologie ist, die die Kosten in die Höhe treibt, erfasst die ganze Realität.
Die tatsächlichen wirtschaftlichen Auswirkungen hängen von der Umsetzung ab. Unternehmen, die in Dateninfrastruktur investieren, wertvolle Anwendungsfälle priorisieren, Arbeitsabläufe durchdacht optimieren und die Gesamtkosten umfassend berücksichtigen, können signifikante Einsparungen und Qualitätsverbesserungen erzielen. Wer hingegen technologischen Innovationen ohne strategische Disziplin hinterherjagt, wird wahrscheinlich enttäuschende Ergebnisse erzielen.
Regierungsinitiativen wie das WISeR-Modell und die umfassenderen Modernisierungsbemühungen des CMS deuten auf eine politische Ausrichtung hin zu KI-gestützter Kostenkontrolle hin, doch die Details der Umsetzung sind von enormer Bedeutung. Die Balance zwischen Betrugsprävention, Verwaltungsaufwand und Zugang zur Gesundheitsversorgung zu wahren, bleibt eine Herausforderung.
Die Evidenzbasis wächst stetig. Systematische Übersichtsarbeiten belegen sowohl das klinische Potenzial von KI als auch die wirtschaftliche Komplexität, die in frühen Evaluierungen oft unterschätzt wurde. Dynamische Modellierung, Gerechtigkeitsanalysen und umfassende Kostenrechnungen werden Entscheidungsträgern verlässlichere Orientierung bieten.
Führungskräfte im Gesundheitswesen sollten KI vorerst mit fundiertem Optimismus begegnen: mit Begeisterung für die sich bietenden Chancen, mit Realismus hinsichtlich der Herausforderungen und mit Disziplin bei der Messung. Die Technologie wird die Kostenkrise im Gesundheitswesen nicht allein lösen, stellt aber ein wirkungsvolles Instrument dar, wenn sie strategisch eingesetzt wird.
Die Organisationen, die diese Komplexität erfolgreich bewältigen – indem sie Kompetenzen aufbauen, klug auswählen, durchdacht implementieren und rigoros messen – werden sich in einem zunehmend wertorientierten Gesundheitswesen Wettbewerbsvorteile verschaffen.
Sind Sie bereit, die KI-Möglichkeiten für Ihr Unternehmen zu evaluieren? Beginnen Sie mit einer umfassenden Bedarfsanalyse, einer ehrlichen Bestandsaufnahme der vorhandenen Fähigkeiten und einer Analyse der Gesamtbetriebskosten. Die Investition in strategische Planung zahlt sich durch eine erfolgreiche Implementierung aus.
